Rak materničnega vratu je med ginekološkimi raki izjema, saj o njem vemo dovolj, da lahko preprečimo skoraj vsak nov primer tega raka. To je mogoče predvsem zaradi napredka v razumevanju vzrokov bolezni in razvoju učinkovitih presejalnih metod. Ključno vlogo pri tem igrajo redni preventivni ginekološki pregledi, ki omogočajo zgodnje odkrivanje predrakavih sprememb, še preden se razvijejo v invazivnega raka.
Bris materničnega vratu: Temelj preventivnih pregledov
Osnovna in najpomembnejša preiskava za uspešno odkrivanje predrakavih sprememb in začetnega raka materničnega vratu je odvzem brisa materničnega vratu (BMV). Ta enostaven in neboleč postopek je sestavni del vsakega preventivnega ginekološkega pregleda. Med pregledom ginekolog z lesenim loparčkom in krtačko nežno podrsa po površini in vhodu v maternično ustje (cerviks), da pridobi vzorec celic. Te celice nato nanese na posebno stekelce, jih pripravi za obarvanje in pošlje v citopatološki laboratorij.
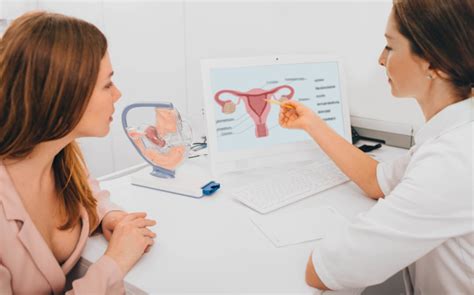
Postopek odvzema in pregleda celic brisa materničnega vratu je poimenovan po grškem zdravniku Georgu Papanicolaouu, zato ga pogosto imenujemo "test po Papanicolaouu" ali krajše test PAP. Z odvzemom BMV pri zdravi ženski, ki nima simptomov, je mogoče zgodnje predrakave spremembe odkriti pravočasno in jih uspešno zdraviti.
Razumevanje izvidov brisa materničnega vratu
V citopatološkem laboratoriju pregledajo in ocenijo odvzeta celice. Na citološkem izvidu se pogosto pojavljajo številke, ki predstavljajo šifrirana imena celičnih sprememb. Pomembno je vedeti, da te šifre niso povezane s stopnjo patoloških sprememb in so namenjene izključno računalniški obdelavi. Zato same po sebi ne povedo, kako hude so spremembe.
Izvid brisa materničnega vratu se deli v dve glavni skupini:
- Negativen izvid: Ta se nadalje deli na:
- Normalen bris: Celice v brisu niso spremenjene.
- Neneoplastične spremembe: V brisu so prisotne vnetne ali druge spremembe, ki niso nevarne za razvoj raka materničnega vratu.
V Sloveniji je pri približno 95 % žensk, ki redno hodijo na presejalne preglede, izvid brisa materničnega vratu negativen. Pri teh ženskah je priporočen ponoven presejalni pregled čez tri leta. Za ženske, ki vstopajo v program ZORA ali ponovno vstopajo vanj (torej niso imele presejalnega brisa materničnega vratu že vsaj 5 let), se priporočata prva dva presejalna pregleda v razmiku enega leta, nato pa nadaljnji pregledi na vsake tri leta. Kljub negativnemu izvidu je ženska vedno dobrodošla pri ginekologu, če ima kakršne koli težave.
- Patološki izvid: Približno 5 % žensk ima patološki izvid presejalnega brisa, kar pomeni, da so celice v brisu blago ali huje spremenjene. Blage spremembe se pojavijo v približno 4 % brisov, hude pa v približno 1 %. V primeru patološkega izvida je ključno ugotoviti natančno vrsto in stopnjo sprememb.
Patološki izvidi: Kaj storiti ob nenormalnih celicah?
Pri patoloških izvidih ločimo med spremembami nizke in visoke stopnje:
Patološki izvidi nizke stopnje (blage celične spremembe):
- ASC-US (Atipične Ploščate Celice, Neopredeljene): Gre za blage celične spremembe, pri katerih je potreben kontrolni ginekološki pregled čez šest mesecev. Takrat se ponovno odvzame bris materničnega vratu, lahko pa se opravi tudi triažni test HPV. Triažni test HPV se izvaja pri vseh ženskah z ASC-US in pri ženskah po 35. letu starosti z LSIL.
- LSIL (Ploščatocelična Intraepitelijska Lezija Nizke Stopnje): Podobno kot pri ASC-US, so potrebni kontrolni pregled čez šest mesecev in morebiten triažni test HPV.
- AGC-NOS (Atipične Žlezne Celice, Neopredeljene): Ta izvid je zelo redek in kaže na blage spremembe v materničnem kanalu, kjer je zanesljivost brisa materničnega vratu lahko zmanjšana. Potrebni so dodatni diagnostični postopki, ki jih bo pojasnil ginekolog.
Pri blagih spremembah je pomembno vedeti, da se večina teh sprememb v roku šestih mesecev spontano izzveni in ne potrebujejo zdravljenja. Rak materničnega vratu namreč raste počasi in potrebuje več let, da napreduje iz predrakave v rakavo obliko. Zanesljivost brisa materničnega vratu pri preprečevanju raka je visoka, v 80-90 % primerov uspešno prepreči nastanek bolezni.
Patološki izvidi visoke stopnje (hujše celične spremembe):
- ASC-H (Atipične Ploščate Celice, pri katerih ni mogoče izključiti sprememb Visoke Stopnje): Ta izvid praviloma zahteva kolposkopijo in morebitno zdravljenje.
- HSIL (Ploščatocelična Intraepitelijska Lezija Visoke Stopnje): Podobno kot pri ASC-H, je priporočena kolposkopija in zdravljenje, če je potrebno.
- AGC-V/LS (Atipične Žlezne Celice, Verjetno Neoplastične): Gre za redke žlezne celične spremembe, ki so zelo verjetno visoke stopnje. Potrebni bodo dodatni diagnostični postopki, kot sta kolposkopija in abrazija materničnega kanala.
Pomembno je poudariti, da patološki izvid brisa materničnega vratu ne pomeni nujno, da ima ženska raka. Ženske s patološkim izvidom potrebujejo dodatne teste, ki so usklajeni s sodobnimi strokovnimi smernicami.
Triažni test HPV: Dodatna plast zaščite
Triažni test HPV je pomemben diagnostični pripomoček, ki ga ginekolog opravi na kontrolnem pregledu ob določenih indikacijah. Ta test odkriva prisotnost visokotveganih tipov virusa HPV, ki lahko povzročajo raka materničnega vratu.

Poznamo več kot 100 vrst HPV, vendar le okoli 13 jih lahko povzroča raka materničnega vratu - imenujemo jih visokotvegani HPV. Triažni test HPV omogoča identifikacijo žensk z večjim (HPV-pozitivne) ali manjšim (HPV-negativne) tveganjem za razvoj raka materničnega vratu, kar omogoča prilagajanje nadaljnje diagnostike in zdravljenja.
- Negativen rezultat triažnega testa HPV: Pomeni manjše tveganje za razvoj raka materničnega vratu, kljub začetnim patološkim spremembam v brisu. Večina takih žensk se lahko varno vrne v redno presejanje na tri leta.
- Pozitiven rezultat triažnega testa HPV: Pomeni, da so v brisu prisotni visokotvegani tipi HPV. To ne pomeni, da ženska že ima predrakave spremembe ali raka, a je zanjo bolj ogrožena in potrebuje dodatno diagnostiko. Pozitiven izvid testa HPV ne pove, kateri genotip HPV je prisoten, niti kako dolgo traja okužba. Ginekolog bo preveril, ali je okužba s HPV povzročila predrakave spremembe.
Okužba s HPV je zelo pogosta, saj se z njo vsaj enkrat v življenju okuži skoraj vsak spolno aktiven človek. Pri večini okužba izzveni v enem do dveh letih. Pri manjšem deležu žensk okužba vztraja dlje časa, kar povečuje verjetnost za razvoj predrakavih ali celo rakavih sprememb.
Kolposkopija in biopsija: Poglobljena diagnostika
Če je izvid brisa materničnega vratu patološki ali če je kakovost brisa slaba, so potrebne dodatne preiskave, kot je kolposkopija. Kolposkopija je pregled materničnega vratu z uporabo posebnega mikroskopa (kolposkopa), ki omogoča 10-kratno povečavo. Med tem nebolečim pregledom lahko ginekolog natančneje oceni spremembe na materničnem vratu, nožnici in zunanjem spolovilu.
Če ginekolog med kolposkopijo posumi na predrakave ali rakave spremembe, lahko opravi biopsijo. Biopsija je diagnostični postopek, pri katerem se z sumljivega mesta na materničnem vratu odvzame majhen košček tkiva za patohistološko preiskavo. V primeru sumljivih žleznih sprememb lahko opravijo tudi abrazijo materničnega kanala.
Klasifikacija predrakavih sprememb
Patologi uporabljajo novo klasifikacijo Svetovne zdravstvene organizacije za diagnosticiranje predrakavih sprememb:
- CIN/PIL (Cervikalna Intraepitelijska Neoplazija / Ploščatocelična Intraepitelijska Lezija): Predrakave spremembe ploščatih celic.
- CIN 1/PIL nizke stopnje (PIL-NS): Blage celične spremembe. V večini primerov spontano izzvenijo.
- CIN 2/PIL visoke stopnje (PIL-VS): Zmerne celične spremembe.
- CIN 3/PIL visoke stopnje (PIL-VS): Hude celične spremembe.
- AIS (Adenokarcinom in situ): Predrakave spremembe žleznih celic, ki so prav tako hude.
Predrakave spremembe visoke stopnje (PIL-VS) ter AIS se praviloma zdravijo z enostavnimi operativnimi posegi, kot so ekscizija z električno zanko (LLETZ), konizacija ali destrukcija. Ti posegi so običajno ambulantni ali zahtevajo kratko hospitalizacijo, po posegu pa se kakovost življenja ženske in pričakovana življenjska doba ne spremenita.
Cepljenje proti HPV: Pomemben preventivni ukrep
Cepljenje proti HPV je eden najučinkovitejših ukrepov za preprečevanje predrakavih sprememb in raka materničnega vratu. Cepivo lahko prepreči:
- Okoli 50-80 % predrakavih sprememb materničnega vratu visoke stopnje (PIL-VS - CIN 2 in CIN 3).
- Okoli 70-90 % raka materničnega vratu.
- Delež drugih, s HPV-povezanih predrakavih in rakavih sprememb nožnice, zunanjega spolovila ter rakov ustne votline in žrela pri obeh spolih.
- Okoli 90 % genitalnih bradavic.

Ker cepivo ni terapevtsko (ne pozdravi že obstoječih okužb) in ker se dekleta najpogosteje okužijo v prvem letu po začetku spolnih odnosov, je cepljenje najbolj učinkovito pred prvo spolno izpostavitvijo. V Sloveniji je cepljenje proti HPV brezplačno na voljo vsem deklicam in dečkom v 6. razredu osnovne šole, pa tudi zamudnicam.
Kdaj in kako pogosto na pregled?
Vsaka ženska, stara od 20 do 64 let, potrebuje test PAP enkrat na tri leta. Če sta dva zaporedna PAP testa v obdobju 12 mesecev negativna in kakovostna, se naslednji pregled priporoča čez tri leta. Vendar pa se triletni intervali ne nanašajo na ženske z ginekološkimi težavami, sumljivimi za raka materničnega vratu, z ugotovljeno ali zdravljeno predrakavo spremembo ali po zdravljenju raka materničnega vratu.
Preventivnih testov PAP ni potrebna, če je bila maternica v celoti odstranjena (razen pri supracervikalni odstranitvi), če je ženska mlajša od 20 let (brez ginekoloških težav) ali starejša od 64 let in se tako odloči po posvetu z ginekologom.
Ženske, ki ne opravijo pregleda v treh letih, prejmejo vabilo v okviru nacionalnega programa ZORA. Sodelovanje v tem programu dokazuje ozaveščen in odgovoren odnos do lastnega zdravja.
Pomembnost rednih pregledov in izbire ginekologa
Zavedanje o pomembnosti rednih preventivnih ginekoloških pregledov je ključno. Tudi če se ženska sama ne naroči na pregled, jo njen izbrani ginekolog vabi v skladu s strokovnimi priporočili. V primeru, da ženska nima izbranega ginekologa, ji Register ZORA pošlje vabilo, seznam ambulant in vprašalnik za izbiro osebnega ginekologa.
Pomen ginekoloških pregledov
Če ste prejeli vabilo na pregled, se naročite pri svojem ginekologu ali v enem od ginekoloških dispanzerjev. S seboj prinesite kartico zdravstvenega zavarovanja in vabilo. Če se pregleda ne želite udeležiti ali ste ga nedavno opravili, je pomembno to sporočiti.
Zaključek
Pregled za maternični vrat, ki vključuje odvzem brisa PAP in po potrebi test HPV ter kolposkopijo, je izjemno pomemben za zgodnje odkrivanje in preprečevanje raka materničnega vratu. Z rednimi pregledi, sodobnimi diagnostičnimi metodami in cepljenjem proti HPV lahko bistveno zmanjšamo obolevnost in umrljivost zaradi te bolezni. Zavedanje in aktivno sodelovanje žensk v preventivnih programih sta ključna za ohranjanje reproduktivnega zdravja.
