Vprašanje povišane sedimentacije pri dojenčku je pogosto vir skrbi za starše, ki želijo razumeti, kaj ta laboratorijski izvid pomeni za zdravje njihovega malčka. Sedimentacija eritrocitov, znana tudi kot hitrost sedimentacije ali SR, je nespecifičen vnetni kazalnik. Meri, kako hitro se rdeče krvničke v vzorcu krvi usedajo na dno epruvete v določenem času. Povišana vrednost lahko nakazuje na prisotnost vnetja v telesu, vendar sama po sebi ne pove natančnega vzroka. Zato je ključnega pomena celostno spremljanje otrokovega zdravja, ki vključuje klinični pregled, anamnezo in druge laboratorijske preiskave.
Razumevanje Sedimentacije Krvi
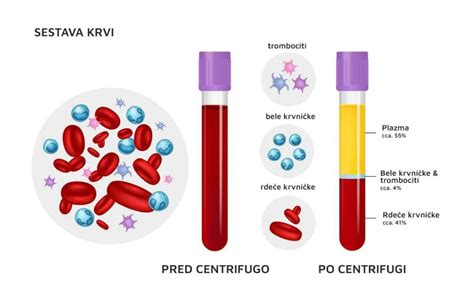
Sedimentacija eritrocitov je proces, pri katerem se rdeče krvničke zaradi svoje teže usedajo na dno epruvete. V normalnih okoliščinah se ta proces odvija s konstantno hitrostjo. V primeru vnetja ali drugih patoloških stanj v telesu se lahko poveča koncentracija določenih beljakovin v krvi, kot je fibrinogen. Te beljakovine povzročijo, da se rdeče krvničke zlepijo v "stolpce", ki zaradi večje teže hitreje potonejo na dno epruvete. Zato povišana vrednost sedimentacije običajno kaže na prisotnost vnetnega procesa v telesu.
Vendar pa je pomembno poudariti, da je sedimentacija nespecifičen test. To pomeni, da povišana vrednost ne kaže na določeno bolezen ali specifično vrsto vnetja. Lahko je posledica različnih stanj, vključno z okužbami (bakterijskimi, virusnimi), avtoimunskimi boleznimi, revmatičnimi obolenji, poškodbami, vnetjem ščitnice, pa tudi nekaterimi fiziološkimi stanji. Pri otrocih se hitrost sedimentacije pogosto uporablja kot dopolnilna preiskava pri spremljanju kroničnih obolenj, medtem ko se pri akutnih vnetjih pogosteje uporablja C-reaktivni protein (CRP), ki se poviša bistveno hitreje.
Sedimentacija pri Dojenčkih: Posebnosti in Normativne Vrednosti
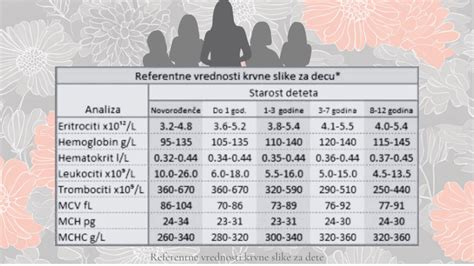
Pri dojenčkih in majhnih otrocih so referenčne vrednosti za sedimentacijo običajno nekoliko nižje kot pri odraslih. Za otroke, mlajše od enega leta, se lahko normalne vrednosti gibljejo med 2 do 10 mm/h, čeprav se lahko v posameznih laboratorijih te vrednosti nekoliko razlikujejo. V nekaterih virih so navedene referenčne vrednosti do 15 mm/h. Vendar pa je treba upoštevati, da so te vrednosti le smernice, in da je interpretacija izvida vedno odvisna od celotne klinične slike otroka.
V primeru, ko je pri 9-mesečnem dojenčku sedimentacija povišana, je pomembno, da se z zdravnikom pogovorite o možnih vzrokih. Kot je bilo omenjeno, je lahko povišana vrednost posledica nedavne ali prebolele okužbe, celo prehlada, ki ga starši morda niso zaznali kot resnega. V takih primerih se lahko sedimentacija postopoma normalizira v nekaj tednih.
Diferencialna Diagnoza Povišane Sedimentacije
Ko je pri dojenčku ugotovljena povišana sedimentacija, se zdravnik osredotoči na izključevanje morebitnih patoloških stanj. To lahko vključuje:
- Okužbe: Najpogostejši vzrok povišane sedimentacije pri otrocih so različne okužbe, predvsem bakterijske. Vendar pa lahko tudi virusne okužbe vplivajo na ta parameter. Simptomi okužbe se lahko kažejo kot vročina, kihanje, kašelj, vnetje ušes ali grla, ali pa so manj izraziti.
- Vnetna obolenja: Poleg okužb lahko povišana sedimentacija kaže na prisotnost avtoimunskih ali revmatskih obolenj. Ta so pri dojenčkih sicer redkejša, vendar jih je treba upoštevati pri dolgotrajno povišanih vrednostih ali ob prisotnosti drugih specifičnih simptomov. Kronični limfocitni tiroiditis, ki je bil omenjen v primeru ene od uporabnic, je lahko eden od vzrokov vnetja.
- Drugi vzroki: V redkih primerih je povišana sedimentacija lahko povezana tudi z drugimi stanji, kot so poškodbe, vnetja prebavil ali pa celo z nekaterimi zdravili. Pri nosečnicah, kot je bilo omenjeno v nekaterih prispevkih, se lahko vrednost sedimentacije poveča zaradi fiziološkega razredčenja krvi, kar pa ne pomeni nujno prisotnosti vnetja.
Klinični Pregled in Spremljanje Dojenčka
Poleg laboratorijskih izvidov je ključnega pomena temeljit klinični pregled dojenčka. Pediatri pri sistematskih pregledih ocenjujejo splošno stanje otroka, razvoj, prehrano, spanje in druge pomembne dejavnike. Pregled obsega ocenjevanje kože, bezgavk, glave, ušes, žrela, zobkov, srca, pljuč, trebuha in okončin. Cilj teh pregledov ni tekmovanje v dosežkih, temveč pravočasno odkrivanje morebitnih zaostankov v razvoju ali zdravstvenih težav, ki bi zahtevale nadaljnjo obravnavo.
Kratek videoposnetek pediatričnega fizičnega pregleda
Če je pri dojenčku prisotna povišana telesna temperatura, potenje, oslabelost ali hitra utrujenost, kot je bilo opisano v nekaterih primerih, je to dodaten razlog za poglobljeno diagnostiko. Zdravnik bo poleg sedimentacije naročil tudi druge preiskave, kot so CRP, levkociti in diferencialna bela krvna slika, ki lahko pomagajo pri natančnejši opredelitvi vzroka vnetja. V primeru vztrajnih težav ali nepojasnjenih simptomov se lahko opravijo tudi dodatne preiskave, kot so ultrazvok trebuha ali pregled pri specialistu.
Pomembnost Celostnega Pristopa
V primeru povišane sedimentacije pri 9-mesečnem dojenčku je pomembno, da starši ohranijo mirnost in zaupajo zdravniškemu timu. Nespecifičnost sedimentacije pomeni, da ta test sam po sebi ne more postaviti diagnoze, temveč služi kot vodilo za nadaljnje preiskave. Celosten pristop, ki združuje klinični pregled, anamnezo, laboratorijske preiskave in po potrebi specialistične preglede, je ključen za pravilno diagnozo in učinkovito zdravljenje.
Tako kot pri odraslih, kjer se povišana sedimentacija lahko pojavi zaradi različnih razlogov, vključno z vnetjem ščitnice ali sindromom kronične utrujenosti, je pri dojenčkih ključno izključiti morebitne okužbe ali druga vnetna obolenja. V primerih, ko se ne najde noben specifičen vzrok, se lahko včasih govori o sindromu kronične utrujenosti, ki pa pri tako majhnih otrocih ni tako pogost.
Pomembno je, da starši z zdravnikom sodelujejo in mu nudijo vse potrebne informacije o otrokovem počutju in morebitnih simptomih.
Laboratorijska Diagnostika v Pediatriji: Posebni Izivi
Laboratorijska diagnostika v pediatriji je postavljena pred številne izzive, saj obsega široko obdobje vse od rojstva do adolescence. Takoj po rojstvu se začne prilagajanje novorojenčka na življenje izven maternice, kar vodi v spremembe številnih laboratorijskih parametrov. Večina organskih sistemov ob rojstvu je še v razvoju, kar lahko vodi v dihalno stisko (nerazvitost pljuč), motnje v ravnotežju vode in elektrolitov (nerazvitost ledvic) ter zlatenico (nerazvitost jeter). Zaradi krajše življenjske dobe eritrocitov, manjšega izločanja bilirubina v črevo in nepopolne jetrne funkcije je pogost pojav v prvih dneh po rojstvu zlatenica zaradi hiperbilirubinemije. Hitra rast v prvih letih življenja in med puberteto se odraža v cikličnih spremembah označevalcev rasti skeletnega sistema, spolno dozorevanje pa v velikih spremembah izločanja spolnih hormonov, kar vodi v razvoj sekundarnih spolnih znakov in nenazadnje v odraslost. Spremembe v rezultatih laboratorijskih preiskav, za razliko od odrasle populacije, torej niso le posledica patoloških procesov, ampak tudi intenzivnega razvoja in rasti. Zato je interpretacija rezultatov običajno zahtevnejša in terja določeno mero izkušenj. Poleg tega poseben izziv predstavljajo bolezni, ki se pojavljajo večinoma ali izključno samo v pediatrični populaciji, npr. genetske, imunske, infekcijske in endokrinološke bolezni. Laboratorijska diagnostika teh bolezni zahteva nekatere specifične metodološke pristope, ki se zato bolj pogosto uporabljajo v pediatričnih laboratorijih. Nič manj zahtevni nista tudi predanalizna in analizna faza, v katerih se pojavljajo nekatere unikatne težave, ki pri odraslih niso prisotne.
Odvzem Vzorca v Pediatriji: Posebna Pozornost
Dva od najpomembnejših predanaliznih dejavnikov v pediatrični laboratorijski diagnostiki sta starost pacienta in odvzem vzorca. V primerjavi z odraslo populacijo je odvzem vzorcev običajno zahtevnejši. Izbira mesta odvzema krvi je odvisna od starosti pacienta, potrebnega volumna vzorca ter vrste laboratorijskega testa. Za odvzeme krvi pri dojenčkih in otrocih je potrebna posebna usposobljenost, da je odvzem čim manj boleč in se tako prepreči morebitne poškodbe. Kapilarna kri je primeren vzorec le za omejeno število preiskav zaradi majhnega volumna ter možne kontaminacije s celično in medcelično tekočino. Poleg tega se koncentracije nekaterih analitov razlikujejo med kapilarno in vensko krvjo. Tako so na primer vrednosti glukoze, laktat dehidrogenaze (LDH), aspartat aminotransferaze (AST), hemoglobina, povprečnega volumna eritrocitov (MCV), povprečnega volumna trombocitov (MPV), parcialnega tlaka kisika (pO2) in nasičenosti krvi s kisikom (sO2) višje, vrednosti kalcija, kalija, natrija, celokupnih proteinov, parcialnega tlaka ogljikovega dioksida (pCO2), trombocitov in povprečne koncentracije hemoglobina v eritrocitih (MCHC) pa nižje v kapilarni krvi v primerjavi z vensko. Čeprav se omenjene vrednosti značilno razlikujejo med vensko in kapilarno krvjo, običajno niso klinično pomembne, saj so manjše od 5 %. Vseeno je pri podajanju rezultatov iz kapilarne krvi potrebna pazljivost, saj so referenčne vrednosti večinoma podane za meritve v venski krvi. Na izvidu je zato treba označiti, da gre za meritve v kapilarni krvi. Če bi to lahko vplivalo na interpretacijo, je svetovan posvet z zdravnikom in po potrebi odvzem venske krvi.
Mesto odvzema kapilarne krvi je odvisno od starosti in teže pacienta. Pri dojenčkih do šestega meseca starosti in teže od 3 do 10 kg je najprimernejše mesto odvzema kapilarne krvi medialni oz. lateralni del pete, pri dojenčkih, starih več kot šest mesecev in s težo nad 10 kg pa je mesto odvzema prst na roki (sredinec ali prstanec). Pri odvzemu venske krvi je treba posebno pozornost nameniti volumnu odvzete krvi. Pogosto se namreč zgodi, da je celotni odvzeti volumen krvi glede na naročeno število preiskav večji od potrebnega. Oblikovanje priporočil za odvzem optimalnega volumna krvi, v katerih je poleg starosti in teže pacienta upoštevano tudi število naročenih testov ter morebitne ponovitve meritev in redčitve, je zato izjemno pomembno. Pri dojenčkih in majhnih otrocih, še posebej kritično bolnih, lahko prevelik volumen odvzete krvi namreč vodi do iatrogene anemije, zaradi česar je lahko potrebna tudi transfuzija krvi. Največji dovoljeni volumen odvzete krvi je odvisen od celotnega volumna krvi preiskovanca. Pri dojenčkih do dveh mesecev je največji dovoljeni odvzeti volumen na dan do 3 % celotnega volumna krvi, pri dojenčkih, starejših od dveh mesecev pa ne več kot 10 %. Priporočila veljajo za zdrave otroke, pri bolnih je največji dovoljeni volumen še manjši. Za odvzem manjših volumnov krvi se običajno uporabljajo mikroepruvete namesto standardnih za odvzem pri odraslih. S tem se izognemo nepopolnemu polnjenju in neustreznemu razmerju med krvjo in antikoagulantom, kar lahko vodi v napačne rezultate analiz (npr. pri testih strjevanja krvi), hemolizo ali spremenjeno morfologijo celic.
Zaradi majhnega volumna odvzetega vzorca je zelo pomembno, da preprečimo izhlapevanje pred samo analizo, saj lahko že majhne količine izhlapljene tekočine vodijo v velike spremembe v koncentraciji analita. Pri volumnu seruma 2 mL se koncentracija v štirih urah zaradi izhlapevanja poveča za 10 %, medtem ko je pri volumnu 0,5 mL povečanje koncentracije kar 50 %.
Pri dojenčkih in majhnih otrocih, ki še ne morejo nadzorovano urinirati, je težaven tudi odvzem urina. Za odvzem uporabljamo posebne plastične vrečke s hipoalergenim adhezivnim sredstvom, ki naj jih, če je le mogoče, namesti zdravstveni delavec, in sicer na dobro očiščeno in osušeno področje presredka okoli izvodil. Pri deklicah moramo biti previdni, da območje rektuma ostane zunaj odprtine, pri fantkih pa vrečko nataknemo na penis ter prilepimo na presredek. Sterilne plastične vrečke naj bodo prilepljene največ eno uro, ker se po tem času močno poveča možnost kontaminacije.
Interpretacija Rezultatov v Odvisnosti od Starosti
Največjo omejitev pri analiziranju pediatričnih vzorcev pogosto predstavlja majhen volumen razpoložljivega vzorca. To zahteva uporabo prilagojenih instrumentov, ki za izvedbo analize potrebujejo majhen volumen vzorca in imajo čim manjši mrtvi volumen. Prvo zahtevo analizatorji dandanes večinoma izpolnjujejo, saj so potrebni volumni za analizo običajno zelo majhni. Večji potrebni volumen in s tem težavo predstavlja mrtvi volumen. Mrtvi volumen je volumen, ki je potreben za normalno delovanje instrumenta oz. volumen, pod katerim pipetiranje ni mogoče. Zavedati se je treba, da je velikost mrtvega volumna odvisna tudi od uporabljenih epruvet. Če je le mogoče, je v pediatriji bolj priporočljiva uporaba polne krvi kot seruma ali plazme. Hematokrit namreč vpliva na količino seruma v vzorcu. Večji kot je hematokrit, večji volumen vzorca je potreben za pridobitev zadostnega volumna seruma. To je še posebej pomembno pri nedonošenčkih in novorojenčkih, ki imajo tudi do 70 % hematokrita, medtem ko je vrednost hematokrita pri starejših otrocih in odraslih pod 50 %. Zaradi majhnega razpoložljivega volumna vzorca v pediatrični laboratorijski diagnostiki vedno večjo veljavo pridobiva tudi testiranje ob preiskovancu (POCT, angl. Point of Care Testing). Poleg tega je prednost POCT tudi, da predpriprava vzorcev običajno ni potrebna, in da so rezultati analiz hitro dostopni, kar je še posebej pomembno pri kritično bolnih pediatričnih pacientih. Takojšen rezultat pri uporabi testov POCT, ki vpliva na potek zdravljenja, je tudi glavni razlog za njihovo uporabo. Ker POCT testiranje izvaja večinoma nelaboratorijsko osebje, morajo biti testi enostavni za uporabo in robustni, da na rezultat vpliva čim manj zunanjih motenj in vplivov.
Interpretacija rezultatov, skladna s starostjo pacienta, je pri pediatrični populaciji ključnega pomena, saj uporaba napačnih referenčnih intervalov vodi v napačno ali poznejšo postavitev diagnoze, neoptimalno zdravljenje in povečanje stroškov zaradi nepotrebnih dodatnih preiskav. Za večino analitov referenčne vrednosti za odrasle niso primerne za uporabo v pediatrični populaciji. Referenčne vrednosti morajo namreč upoštevati rast in razvoj organizma, vseeno pa sama kronološka starost ni vedno najboljša osnova za interpretacijo rezultatov, saj na interpretacijo vplivajo tudi številni dejavniki, kot so prezgodnje dozorevanje, spremembe v puberteti in nedonošenost, ki jih je treba upoštevati. Poleg tega je določitev posameznih podskupin referenčnih intervalov pogosto težavna, zato so skupine (npr. glede na starost) pogosto arbitrarno določene. Tako se lahko zgodi, da po rojstnem dnevu pacient pade v drugo referenčno skupino in vrednosti, ki so bile prej patološke, postanejo normalne ali obratno. Najbolj težavno skupino pri postavitvi referenčnih vrednosti predstavljajo nedonošenčki, pri katerih za postavitev referenčnih vrednosti še vedno največkrat uporabljamo obstoječe podatke iz laboratorijskega informacijskega sistema. Poseben izziv predstavlja tudi sama postavitev referenčnih intervalov za pediatrično populacijo, saj je odvzem vzorcev zdravim nedonošenčkom, dojenčkom in otrokom etično sporen. Kljub temu je bil v zadnjem desetletju narejen velik napredek pri postavitvi referenčnih vrednosti za pediatrično populacijo, saj je bilo izpeljanih več prospektivnih in retrospektivnih študij. Med največje spadajo kanadski projekt CALIPER (Canadian Laboratory Initiative on Pediatric Reference Intervals), skandinavski projekt NORICHILD, nemški projekt KiGGS (the German Health Interview and Examination Survey for Children and Adolescents) in ameriški projekt NCS (the National Children’s Study). Te študije so izjemnega pomena, saj omogočajo laboratorijem, da pridobljene referenčne vrednosti prenesejo v svoj laboratorij. Postavitev referenčnih vrednosti je namreč drag in dolgotrajen postopek. Pri prenosu referenčnih vrednosti predpostavljamo, da so bile prvotne referenčne vrednosti pridobljene z ustrezno izvedeno preiskavo, pri samem prenosu pa je treba upoštevati, katera metoda je bila uporabljena za določitev referenčnih vrednosti, in da sta populaciji pacientov primerljivi. Če ta dva pogoja nista izpolnjena, prenos ni smiseln. Pomembno je, da laboratorij prenesene referenčne vrednosti testira na manjši skupini referenčnih posameznikov in s tem preveri uporabnost referenčnih intervalov na svoji populaciji.
Posebnosti Pri Presejalnih Testih in Diagnostiki Bolezni
Pri zdravih novorojencih laboratorijska diagnostika običajno ni potrebna, velik pomen ima le presejalna diagnostika, s katero prepoznamo bolezenska stanja, ki bi lahko negativno vplivala na nadaljnji razvoj ali celo povzročila prezgodnjo smrt. Presejalna testiranja uporabljamo za bolezni, pri katerih lahko z zgodnjo diagnostiko njihov razvoj preprečimo ali upočasnimo, v nekaterih primerih le z uvedbo ustrezne diete. Za presejalna testiranja se uporabljajo visoko občutljivi testi, s tem pa je zagotovljeno, da je število lažno negativnih rezultatov čim manjše. Vse pozitivne rezultate namreč nato potrdimo z bolj specifičnimi testi, da izločimo lažno pozitivne. V Sloveniji se je leta 2018, poleg fenilketonurije in kongenitalnega hipotiroidizma, testiranje razširilo na dodatnih 17 prirojenih presnovnih bolezni.
Številna bolezenska stanja se pojavljajo pretežno oz. izključno v pediatrični populaciji. Mednje sodijo genetske, endokrinološke, imunske in nalezljive bolezni. Zato se številne laboratorijske preiskave, ki so usmerjene v diagnostiko teh bolezni, pri pediatričnih pacientih pogosteje izvajajo kot pri ostalih preiskovancih. Ustrezna izbira testov, ki jih izvaja laboratorij, je ključnega pomena za odkrivanje teh bolezni, skupaj s postavitvijo diagnostičnih algoritmov. Izbira analizne metode je večstopenjski proces, ki je med drugim odvisen od namena analize, klinične slike preiskovanca, molekularnih mehanizmov ter razpoložljivega časa in finančnih sredstev. V zadnjih letih je prišlo do velikega napredka biokemičnih in genetskih metod za diagnostiko bolezni. Pri biokemični analizi sta postali ključni tehniki tandemske masne spektrometrije in plinske kromatografije, medtem ko sta pri genetski analizi pomembni predvsem molekularna kariotipizacija in sekvenciranje naslednje generacije (NGS).
Prirojene bolezni presnove so velika skupina genetskih bolezni, ki so posledica okvare ali odsotnosti genskih zapisov sodelujočih molekul presnovnih poti, predvsem encimov. To vodi v kopičenje presnovkov in njihovih stranskih produktov, ki lahko zaradi svoje toksičnosti vplivajo na normalno delovanje celic. Medtem ko se nekatere izmed njih izrazijo že kmalu po rojstvu, se predvsem pri pacientih z višjo preostalo encimsko aktivnostjo lahko izrazijo tudi kasneje v otroštvu ali adolescenci, največkrat zaradi prisotnosti različnih sprožilnih dejavnikov, kot so okužbe, povišana telesna temperatura, visok proteinski vnos, stradanje, velik telesni napor in nekatera zdravila. Prirojene bolezni intermediarne presnove, ki jih predstavljajo predvsem motnje presnove aminokislin in maščobnih kislin, diagnosticiramo z določanjem acilkarnitinov, aminokislin in organskih kislin v različnih bioloških tekočinah in tkivih. Tandemska masna spektrometrija (MS/MS) omogoča hitro ter tako kvalitativno kot kvantitativno določanje acilkarnitinov in aminokislin. Priporočeni vzorec je plazma, saj v primerjavi s serumom omogoča hitrejšo obdelavo, možno pa je tudi določanje presnovkov iz krvnih madežev, izluženih (ekstrahiranih) iz filtrskega papirja, ki se uporablja predvsem pri presejalnem testiranju novorojencev. Pred samo analizo je potrebna izolacija presnovkov, deproteinizacija, s čimer se odstranijo intaktni proteini, in derivatizacija, ki izboljša ionizacijo in analitsko specifičnost. Pri bolj občutljivih analizatorjih derivatizacija ni potrebna. Sledi ločitev presnovkov in njihovih stabilnih izotopsko označenih internih standardov s tekočinsko kromatografijo visoke ločljivosti (HPLC). Pri presejalnem testiranju novorojencev se ločba s HPLC ne izvaja, kar pripomore h krajšemu času analize. Pred vstopom v masni spektrometer v ionizatorju poteče ionizacija. V prvem masnem analizatorju se ioni ločijo na osnovi njihovega razmerja med maso in nabojem (m/z). Po fragmentaciji z inertnim plinom v kolizijski celici sledi ponovna ločitev glede na m/z v drugem masnem analizatorju, ki ji sledi detekcija. Organske kisline se določajo s plinsko kromatografijo, sklopljeno z masnim detektorjem.
