Nosečnost je za marsikatero žensko najlepše obdobje v življenju, vendar se lahko nepričakovano zaplete z nosečnostno sladkorno boleznijo, znano tudi kot gestacijski diabetes. Ta oblika sladkorne bolezni, ki se prvič pojavi ali odkrije med nosečnostjo, zahteva posebno pozornost tako nosečnice kot zdravstvenega osebja. Čeprav se po porodu običajno umiri, lahko nezdravljena povzroči resne zaplete za mater in otroka, hkrati pa predstavlja pomemben dejavnik tveganja za razvoj sladkorne bolezni tipa 2 v prihodnosti. Zaradi naraščajočega števila žensk, ki zbolijo za to obliko bolezni, je ključnega pomena njeno zgodnje odkrivanje, ustrezno zdravljenje in razumevanje vseh njenih vidikov.

Kaj je nosečnostna sladkorna bolezen in zakaj je pomembna?
Nosečnostna sladkorna bolezen je specifično stanje, ki se pojavi izključno med nosečnostjo. Pojavi se, ko telo nosečnice ne more proizvesti ali ustrezno uporabiti dovolj insulina, da bi uravnalo raven sladkorja (glukoze) v krvi. Insulin je ključni hormon, ki omogoča celicam, da prevzamejo glukozo iz krvi za energijo. V nosečnosti se potrebe po insulinu povečajo zaradi hormonskih sprememb, ki jih povzroča posteljica. Če trebušna slinavka ne more slediti tem povečanim potrebam, se raven glukoze v krvi zviša, kar vodi do gestacijskega diabetesa.
Ta bolezen se lahko pojavi brez očitnih znakov ali simptomov, kar poudarja pomen rednih presejalnih testov. Če je ne zdravimo, lahko zvišana raven krvnega sladkorja vpliva na rast in razvoj ploda, poveča tveganje za zaplete med porodom in dolgoročno poveča verjetnost za razvoj sladkorne bolezni tipa 2 pri materi. Svetovna zdravstvena organizacija in slovenske smernice priporočajo, da se pri vseh nosečnicah že ob prvem pregledu pri ginekologu opravi merjenje krvnega sladkorja na tešče. Če ta pregled ne razkrije sladkorne bolezni, se pri vseh nosečnicah med 24. in 28. tednom nosečnosti opravi presejalni test, ki je hkrati tudi diagnostični. Ta test, imenovan 75-gramski oralni glukozni tolerančni test (OGTT), vključuje zaužitje sladke tekočine s 75 grami glukoze, čemur sledi spremljanje ravni sladkorja v krvi.
Vzroki in dejavniki tveganja za gestacijski diabetes
Nosečnostna sladkorna bolezen se pojavi zaradi kombinacije genetskih in okoljskih dejavnikov. Glavni vzrok je zmanjšana sposobnost trebušne slinavke, da bi povečala izločanje insulina, kot je to potrebno med nosečnostjo. To je lahko posledica genetske nagnjenosti ali pa se pojavi zaradi hormonskih sprememb v nosečnosti, ki povzročijo odpornost telesnih tkiv na inzulin.
Med pomembne dejavnike tveganja spadajo:
- Prekomerna telesna teža ali debelost pred nosečnostjo: Ženske s prekomerno telesno težo ali debelostjo imajo večje tveganje za razvoj odpornosti na inzulin.
- Družinska anamneza sladkorne bolezni: Če ima nosečnica v ožji družini ali med sorojenci nekoga s sladkorno boleznijo tipa 2, se tveganje poveča.
- Starost nosečnice: Starejše nosečnice, zlasti tiste nad 30 ali 35 let, imajo večje tveganje.
- Predhodna nosečnostna sladkorna bolezen: Ženske, ki so že imele gestacijski diabetes v prejšnji nosečnosti, imajo visoko verjetnost, da se bo bolezen ponovila v naslednji nosečnosti.
- Določene etnične skupine: Nekatere etnične skupine imajo statistično večje tveganje za razvoj gestacijskega diabetesa.
- Sindrom policističnih jajčnikov (PCOS): To hormonsko neravnovesje je povezano z večjim tveganjem za razvoj odpornosti na inzulin.
- Prejšnji porod velikega otroka: Če je nosečnica že rodila otroka, ki je tehtal več kot 4000 gramov, je to lahko znak za povečano tveganje.
Presejalni in diagnostični postopki
Zgodnje odkrivanje gestacijskega diabetesa je ključno za preprečevanje zapletov. Postopki za odkrivanje vključujejo:
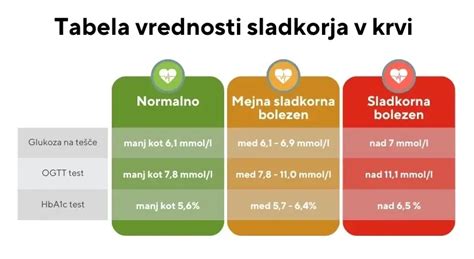
- Prvi pregled: Že ob prvem obisku pri ginekologu se izmeri krvni sladkor na tešče. Če je vrednost 5,1 mmol/l ali višja, je diagnoza gestacijskega diabetesa potrjena. Če pa je vrednost 7,0 mmol/l ali višja, to kaže na že obstoječo, a neodkrito sladkorno bolezen pred nosečnostjo.
- Oralni glukozni tolerančni test (OGTT): Če prvi pregled ne pokaže povišanih vrednosti, se med 24. in 28. tednom nosečnosti opravi OGTT. Nosečnica mora na tešče (vsaj 8 ur brez hrane) spiti sladko tekočino, ki vsebuje 75 g glukoze. Nato se po določenih intervalih (običajno na tešče, po 1 uri in po 2 urah) izmeri raven krvnega sladkorja. Diagnoza gestacijskega diabetesa je potrjena, če je dosežena ali presežena vsaj ena od naslednjih vrednosti:
- Na tešče: 5,1 mmol/l
- Po 1 uri: 10,0 mmol/l
- Po 2 urah: 8,5 mmol/l
Pomembno je poudariti, da obstajajo razlike med pravilniki in priporočili, kar lahko povzroči zmedo med nosečnicami glede tega, katere teste naj opravijo. Zato je dobro, da se nosečnica o tem pogovori s svojim ginekologom.
Zapleti za mater in plod
Neurejena nosečnostna sladkorna bolezen lahko povzroči številne zaplete, ki ogrožajo tako nosečnico kot plod.
Zapleti za plod:
- Prekomerna rast ploda (makrosomija): Ker glukoza prosto prehaja skozi posteljico, se njena raven v otrokovi krvi izenači z materino. To spodbudi otrokovo trebušno slinavko k povečanemu izločanju insulina, kar vodi v čezmerno kopičenje maščobnega tkiva in povečanje nekaterih notranjih organov (jetra, srce). Novorojenčki pogosto tehtajo več kot 4000 g.
- Porodne poškodbe: Velika porodna teža poveča tveganje za porodne zaplete, kot so porod z vakuumsko ekstrakcijo, carski rez ali zastoj ramen pri plodu. To lahko povzroči poškodbe živcev, zlome kosti ali celo zastoje dihanja pri novorojenčku.
- Nizka raven sladkorja v krvi (hipoglikemija) po porodu: Zaradi stalno visoke ravni insulina v otrokovi krvi po rojstvu lahko pride do nenadnega padca krvnega sladkorja.
- Dihalna stiska: Zaradi nedozorelosti pljuč ali drugih zapletov.
- Huda zlatenica: Povečano kopičenje bilirubina v krvi novorojenčka.
- Moteno delovanje notranjih organov: Lahko vpliva na srce, ledvice in druge organe.
- Povečano tveganje za debelost in sladkorno bolezen tipa 2 v odrasli dobi: Otroci, rojeni materam z gestacijskim diabetesom, imajo večjo verjetnost za razvoj teh kroničnih bolezni.
- Plodova smrt: V skrajnih primerih nezdravljena nosečnostna sladkorna bolezen lahko povzroči plodovo smrt pred ali tik po rojstvu.
Zapleti za nosečnico:
- Preeklampsija: Stanje, ki ga zaznamuje povišan krvni tlak, prisotnost beljakovin v urinu in otekline, ki lahko ogrozi življenje matere.
- Vnetje sečil: Povečano tveganje za okužbe.
- Povečana količina plodovnice (polihidramnij): Lahko povzroči prezgodnji porod ali težave med porodom.
- Prezgodnji porod: Porod pred 37. tednom nosečnosti.
- Potreba po carskem rezu: Zaradi velike velikosti ploda ali drugih zapletov.
Gestacijski diabetes mellitus (nosečnost) - nega, simptomi za nego nosečnic
Zdravljenje nosečnostne sladkorne bolezni
Cilj zdravljenja je vzdrževanje ravni krvnega sladkorja v priporočenih mejah, kar je ključno za zdravje matere in otroka. Zdravljenje se običajno začne z nefarmakološkimi ukrepi:
- Prehrana: To je temelj zdravljenja. Priporoča se prehrana z nizkim glikemičnim indeksom, ki je razdeljena na šest manjših obrokov dnevno. Dieta mora biti skrbno načrtovana, da zadosti potrebam rastočega ploda, hkrati pa ne povzroča dviga krvnega sladkorja. Pogosto je potrebna pomoč dietetika ali diabetologa. Ciljna vrednost za krvni sladkor je med 3,5 in 5,3 mmol/l na tešče ali pred obrokom ter do 6,6 mmol/l 90 minut po jedi.
- Telesna dejavnost: Redna, a prilagojena telesna aktivnost (npr. hoja, plavanje, predporodna joga) pomaga izboljšati občutljivost na inzulin in znižati krvni sladkor. Priporoča se, da se nosečnica po vsakem glavnem obroku nekoliko razgiba.
- Inzulin: Če kljub dieti in telesni dejavnosti vrednosti krvnega sladkorja ostajajo visoke, se uvede zdravljenje z inzulinom. Inzulin se ne prenaša preko posteljice in je zato varen za plod. Tablete za zniževanje krvnega sladkorja se med nosečnostjo praviloma ne uporabljajo, čeprav se v nekaterih državah uporabljajo.
Pomembno je tudi skrbno spremljanje krvnega tlaka, s ciljem do 130/80 mmHg. Uspešnost terapije se meri tudi s povprečjem krvnega sladkorja (HbA1c), ki naj bi bilo okoli 6 %.
Dolgoročne posledice in spremljanje po porodu
Nosečnostna sladkorna bolezen ima lahko dolgoročne posledice. Ženske, ki so imele gestacijski diabetes, imajo bistveno povečano tveganje (35-60 %) za razvoj sladkorne bolezni tipa 2 v naslednjih 10-20 letih. Zato je ključno redno spremljanje ravni krvnega sladkorja po porodu.
- Prvi odvzem krvi: Takoj po porodu.
- Ponovno testiranje: 6 do 12 tednov po porodu se opravi OGTT.
- Redno presejanje: Priporoča se ponovno presejanje na sladkorno bolezen na vsake tri leta pri ženskah, ki so imele nosečnostno sladkorno bolezen.
Spremljanje diabetoloških timov in izobraževalni programi, kot je "NOSEČA FITka", pomagajo nosečnicam pri prilagajanju na zdrav način življenja, kar je koristno ne le med nosečnostjo, ampak tudi za preprečevanje kroničnih bolezni v prihodnosti. Z vztrajanjem pri zdravi hrani in gibanju lahko ženska bistveno zmanjša ali odloži pojav sladkorne bolezni tipa 2.
Preprečevanje gestacijskega diabetesa
Čeprav ni vedno mogoče popolnoma preprečiti gestacijskega diabetesa, lahko z zdravim načinom življenja pomembno zmanjšate tveganje. Ključni dejavniki vključujejo:
- Uravnotežena prehrana: Bogata z vlakninami, zelenjavo, sadjem in celovitimi žitaricami, z omejenim vnosom predelanih živil in sladkorjev.
- Redna telesna aktivnost: Ohranjanje telesne aktivnosti pred in med nosečnostjo.
- Ohranjanje zdrave telesne teže: Doseganje in ohranjanje zdrave telesne teže pred zanositvijo ter izogibanje pretiranemu pridobivanju telesne teže med nosečnostjo.
Zavedanje o gestacijskem diabetesu, pravočasno odkrivanje in dosledno upoštevanje navodil zdravstvenih strokovnjakov lahko zagotovijo zdravo nosečnost in rojstvo zdravega otroka, hkrati pa zmanjšajo dolgoročna tveganja za zdravje matere.
