Večina mladih mamic in nosečnic v Sloveniji je že seznanjena, da lahko s pomočjo ultrazvočne preiskave v zgodnji nosečnosti napovemo možnost kromosomskih in drugih nepravilnosti ploda. Običajno pa niso temeljiteje seznanjene s potekom preiskave. Ultrazvočnemu pregledu lahko bodoča starša veliko bolje sledita, če sta seznanjena z vsebino, pomenom in načinom napovedovanja tveganja nepravilnega razvoja ploda.
Temeljni presejalni test v zgodnji nosečnosti
Ultrazvočni pregled v 11. do 14. tednu nosečnosti predstavlja temeljni presejalni test za odkrivanje kromosomskih nepravilnosti, kot so trisomije 21. (Downov sindrom), 18. (Edwardsov sindrom) in 13. kromosoma (Patau sindrom). Izvaja se v 40 državah po svetu, v Sloveniji pa smo ga uvedli že leta 1997. V obdobju od leta 2005 do danes je imelo kar 78 % nosečnic, ki so rodile v ljubljanski porodnišnici, opravljeno meritev nuhalne svetline z oceno zgodnjega razvoja ploda. Za ostala področja Slovenije natančnih podatkov nimamo, vendar menimo, da odstotek pregledanih nosečnic vztrajno narašča.
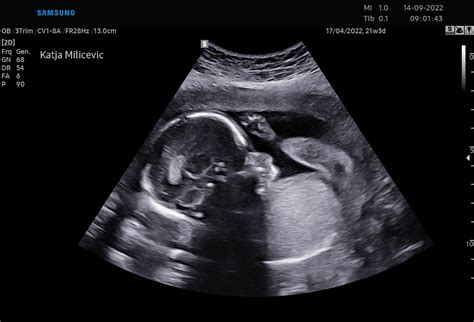
Razumevanje kromosomskih nepravilnosti
Človek ima v svojem dednem zapisu šestinštirideset kromosomov, polovico jih podeduje od očeta, polovico od matere. Dva izmed njih sta spolna kromosoma X in Y, ki ob združitvi določita spol otroka. Zarodek z normalnim dednim zapisom 46 kromosomov nastane ob zlitju jajčeca in semenčice, ki nosita vsak 23 kromosomov. Kromosomsko drugačen zarodek nastane, kadar je število ali sestava kromosomov spremenjena. Najpogostejše so številčne kromosomske napake, kjer je posamezen kromosom potrojen - tako nastanejo trisomije: napaka kromosoma 21 (Downov sindrom), kromosoma 18 (Edwardsov sindrom) in kromosoma 13 (Patau sindrom). Pri teh zarodkih imamo namesto dveh parnih kromosomov kar tri.
Trisomija kromosoma 21, oziroma Downov sindrom, predstavlja najpogostejšo kromosomsko nepravilnost pri novorojenčku. Nepravilnost zasledimo na približno 500 do 600 porodov. Prvo omembo Downovega sindroma v literaturi zasledimo leta 1866, ko je angleški zdravnik Langdon Down opisal ljudi, ki so se zaradi zunanjih znakov in različne stopnje duševne prizadetosti razlikovali od ostalih ljudi.
Potek ultrazvočnega pregleda v 11. do 14. tednu
Pregled v tem obdobju običajno traja 15 minut. Izvaja se med 11. in 14. tednom nosečnosti, glede na plodovo dolžino teme-trtica, ki mora znašati med 45 in 84 mm. Praktičen napotek za nosečnico, ki se na pregled naroča na primer po telefonu, je, da pozna prvi dan svoje zadnje menstruacije ali zaprosi za natančno velikost ploda teme-trtica, ki ga izmeri njen ginekolog pri prvem pregledu v nosečnosti. Plodek namreč povprečno zraste 2 mm na dan, zato lahko pri naročanju izberemo najboljši možni čas pregleda.
Nosečnice so pogosto zaskrbljene glede varnosti preiskave za plod. Tako pregled preko trebuha kot skozi nožnico za zarodek po dosedanjih podatkih ni škodljiv. Ključnega pomena je, da ima ginekolog, ki pregled opravi, mednarodno licenco za merjenje vratne svetline in oceno nosne kosti. Pogoji za pridobitev in ohranjanje licence so zelo strogi, saj se vsako leto vsi ultrazvočni pregledi posameznega zdravnika vrednotijo v nadzornem centru v Londonu. Iz strokovne literature je znano, da bolje opravijo pregled ginekologi z največ izkušnjami. Samo ginekolog z licenco lahko nosečnici neposredno po pregledu izda izvid z izračunanim tveganjem za napoved kromosomske nepravilnosti ploda. Ultrazvočni aparat, s katerim zdravnik preiskuje nosečnico, mora ustrezati zahtevam pregleda, saj mora zdravnik vratne dele ploda dobro povečati, če želi pravilno izmeriti vratno svetlino in oceniti prisotnost nosne kosti, ki sedaj predstavljata temelj za napoved tveganja kromosomske nepravilnosti.
Ključne komponente ultrazvočnega pregleda
Preiskavo začnemo z ugotavljanjem števila plodov in zaznavo plodovih utripov. Nato izmerimo natančno dolžino ploda teme-trtica v milimetrih. Velikost mora ustrezati 11. do 14. tednu nosečnosti. Glede na velikost določimo predvideni dan poroda, ki ga kasneje v nosečnosti ne spreminjamo več. Ugotovimo, ali se trajanje nosečnosti ujema z izgubo menstruacije, z dnevom prenosa zarodka pri postopku umetne oploditve, ali pa bo predvideni dan poroda temelji na ultrazvočni meritvi plodove dolžine v primeru, da je do oploditve prišlo v času, ki se ne ujema z datumom zadnje menstruacije.
Glavica in možgani: Izmerimo velikost in ocenimo obliko glavice. Velike nepravilnosti živčevja odkrijemo že v tem času. Nekatere so povezane s kromosomskimi nepravilnostmi, predvsem trisomijo 13 in triploidijo, nekatere pa so posledica nerazvitja lobanjske kosti in so nezdružljive z življenjem. Hrbtenice s hrbtenjačo kot delom živčevja dokončno v tem času še ne moremo oceniti, vendar že lahko ugotovimo večje nepravilnosti ali bolezensko ukrivljenost.
Srce in vratna svetlina: Pri zelo dobrih ultrazvočnih aparatih, ob bogatih izkušnjah zdravnika in ne preveliki telesni teži nosečnice (pri suhih je preglednost boljša) lahko že ocenimo osnovno sestavo srca - štiri votline in izstopišča dveh velikih žil. Vendar natančneje srca v tem času še ne preiskujemo. Ocenimo le utrip srca v minuti, saj so nekatere kromosomske nepravilnosti povezane s prevelikim ali premajhnim srčnim utripom. Ultrazvočno je moč zaznati plodov utrip že pri 5 tednih in pol. Ob dodatnih opozorilnih znakih, na primer povečani vratni svetlini več kot 3,5 mm, odsotnosti nosne kosti ali bolezenskem pretoku v plodovem žilju, natančno preiščemo plodovo srce okoli 20. tedna nosečnosti, skupaj s pediatrom kardiologom, ki je za pregled plodovega srca posebej izkušen. Dokazano je, da je izmerjena povečana vratna svetlina dober napovedni dejavnik ne le za kromosomsko nepravilnost ploda, temveč tudi za ugotavljanje srčne napake tako pri zdravih kot kromosomsko drugačnih zarodkih.
Želodec in mehur: V trebuščku poiščemo želodec, ki leži pod in na isti strani kot srce. V tem času plod že požira plodovnico. Želodec se tako razpira in posredno ocenimo, ali so se prebavila pravilno razvila in ali ležijo v trebušni votlini. Ogledamo si obliko trebušne stene glede na prsno steno. Pod želodcem natančno pogledamo, ali je vstopišče popkovnice v trebušček zaprto. Odprta trebušna stena je običajno znak kromosomske nepravilnosti 18. ali 13. kromosoma ali triploidije. Pri pregledu spodnjega dela trebuha najdemo plodov mehur. Ocenimo njegovo prisotnost ter velikost. Četrtina kromosomsko drugačnih plodov ima namreč zmerno povečan mehur.
Roke in noge: Nato preiščemo plodove roke in noge. Dolžine kosti ne merimo, le kot zanimivost naj povemo, da so dolge okrog 12 mm in da je dolžina stopala približno enaka dolžini stegnenice. Ogledamo si lego udov ter gibanje zarodka.
Nosna kost in njena vloga
V novem programu, ki smo ga uvedli leta 2004 tako po svetu kot pri nas, predstavlja pomembno novost za izračunavanje tveganja za Downov sindrom prisotnost oziroma odsotnost nosne kosti. Ultrazvočno se zakasnelo okostenevanje nosne kosti kaže kot odsotnost bele črtice, ki sicer ponazarja normalno kost in jo lahko izmerimo od 11. tedna dalje. Dolžine ne merimo, saj je pomembna le njena prisotnost. Njena dolžina znaša približno od 1,8 do 2,2 mm in je odvisna od trajanja nosečnosti. Če vidimo kost kot slabo vidno, kar pomeni, da še ni zakostenela, govorimo o odsotni nosni kosti in tveganje za kromosomsko nepravilnost se izjemno poveča. Prisotnost nosne kosti je odvisna od trajanja nosečnosti, debeline nuhalne svetline in rasne pripadnosti nosečnice. Ultrazvočno je ni moč videti pri približno 3 % kromosomsko normalnih plodov in kar pri 60 % plodov z Downovim sindromom in drugimi kromosomskimi nepravilnostmi.
Dodatne ultrazvočne preiskave žilja
Pri ultrazvočno vidnih sumljivih znakih pri plodu lahko dodatno ocenimo nekatere plodove žile:
- Merjenje pretoka krvi v žili ductus venosus: To predstavlja novost, s katero bomo lahko v bližnji prihodnosti dodatno napovedali Downov sindrom. Ductus venosus je žilica, ki neposredno prehranjuje plodove srčne žile in del možgan. Z oceno krivulje pretoka naj bi tako odkrili več kot 60 % kromosomsko drugačnih plodov, pri kromosomsko normalnem plodu pa obraten pretok lahko pomeni ultrazvočno viden začetek prirojene srčne napake.
- Trikuspidalna regurgitacija v plodovem srcu na desni strani: To je novost za dodatno oceno napovedi Downovega sindroma ali prirojene srčne napake. Izkazalo se je, da je zatekanje krvi nazaj iz desnega prekata v desni preddvor (kri bi morala v celoti teči v pljučne žile) stanje, ki ga pri plodu z normalnim razvojem ni.
Nuhalna svetlina in izračun tveganja
Po pregledu zgodnjega razvoja ploda seveda sledi večkratno merjenje vratne svetline, ki ponazarja ultrazvočno temen prostor med kožo na plodovem vratu in mehkimi tkivi, ki prekrivajo hrbtenico. Vse meritve slikovno zabeležimo. O največji zgornji normalni meji vratne svetline ne moremo govoriti, saj je ta odvisna od velikosti ploda. Vemo pa, da se verjetnost za na primer srčno napako zelo poveča, ko meritev preseže 3,5 mm. Vedno je seveda treba upoštevati tudi starost nosečnice ter morebitno prejšnjo nosečnost s kromosomsko nepravilno razvitim plodom.
Napoved tveganja za kromosomsko nepravilnost ploda izračunamo glede na starost nosečnice, debelino vratne svetline ter oceno prisotnosti nosne kosti. Tveganje, ki je večje kot 1:300, predstavlja mejo, ki pomeni visoko tveganje. Takrat se odločimo za preiskave z invazivnimi testi.
Kombinirani presejalni test: Ultrazvok in hormoni
V času, ko opravimo ultrazvočni pregled ploda, se lahko nosečnica odloči tudi za odvzem svoje krvi. V hormonskem laboratoriju določimo dva nosečnostna hormona: prosti beta horionski gonadotropin (β-HCG) in nosečnostni plazemski protein A (PAPP-A). Izkazalo se je, da so vrednosti hormonov pri posameznih kromosomskih nepravilnostih različne. Napoved tveganja s sestavljenega pregleda izboljša odstotek ugotovljenih kromosomsko drugačnih plodov. Ob upoštevanju starosti nosečnice, velikosti vratne svetline, prisotnosti nosne kosti ter vrednosti hormonov odkrijemo okoli 93 % plodov s kromosomsko nepravilnostjo ob 5 % lažno pozitivnih izvidov.
V novem programu upoštevamo pri določanju hormonov za izračun tveganja tudi dejavnike, ki vplivajo na hormonsko vrednost pri nosečnici: trajanje nosečnosti, telesno težo, rasno pripadnost, kajenje, nosečnost po umetni oploditvi, izvor ploda (zamrznjen zarodek ali podarjeno jajčece).
Presejalni testi v nosečnosti
Invazivni testi v primeru visoke tveganja
Tveganje 1:300 ali več, kar pomeni visoko tveganje, ovrednotimo z invazivnima preiskavama v 12. ali 16. tednu nosečnosti, bodisi z biopsijo horionskih resic (CVS) ali amniocentezo.
- Biopsija horionskih resic (CVS): To je postopek, pri katerem iz posteljice odvzamemo delček horionske resice za kromosomske analize v prvem trimesečju. CVS za približno 2,5% poveča nevarnost spontane izgube fetusa v prvih 28 tednih nosečnosti.
- Amniocenteza: To je metoda, pri kateri iz maternice odvzamemo vzorec amnijske tekočine, ki obdaja fetus. Fetusne celice v tekočini nato kultiviramo in izvedemo presejalni preskus za genske napake. Amniocenteza poveča nevarnost spontanega splava za približno 0,5% do 1%.
V laboratoriju Medicare PLUS d.o.o. rutinsko izvajamo dvojni hormonski test, ki se redno uporablja kot prekurzor za nadaljnje preiskave.
Nosečnost pri dvojčkih in umetni oploditvi
Število dvojčkov iz leta v leto narašča; matere ob prvem porodu so starejše, zaradi česar nastane približno tretjina dvoplodnih nosečnosti. Dve tretjini sta posledici postopka umetne oploditve, pri katerem v maternico običajno vsadijo dva zarodka. Ko ultrazvočno ugotovimo večplodno nosečnost, ocenimo vse zarodke. Večinoma ugotovimo dvojčka. Pozorni smo, kako sta pregrajena. Plodovi s skupno posteljico in ovoji so namreč pri nadaljnjem vodenju nosečnosti mnogo bolj ogroženi, zato je pregled zgodnjega razvoja zelo pomemben. Tveganje za kromosomsko nepravilnost napovedujemo za vsakega posebej, kadar nimata skupne posteljice in ovojev, saj se velikokrat zgodi, da ima sumljive znake le eden od dvojčkov. Ob ultrazvočnem pregledu lahko iz materine krvi odvzamemo tudi oba hormona, vendar je delež odkritih plodov s kromosomsko nepravilnostjo manjši kot pri enoplodni nosečnosti, okoli 85 % ob 10 % lažno pozitivnih izvidih.
Veljavno je, da zarodki, ustvarjeni v postopku umetne oploditve, nimajo večjega tveganja za kromosomsko okvaro, razen če so bili ustvarjeni po metodi ICSI. Vemo pa, da je nosečnostni hormon beta horionski gonadotropin pri teh nosečnostih v prvem tromesečju povišan glede na naravno nosečnost. Več je tudi mnogoplodnih nosečnosti.
Vpliv sladkorne bolezni na nosečnost
Velikost vratne svetline zarodkov pri zdravih nosečnicah se glede na nosečnice s sladkorno boleznijo tipa I, II ali nosečnostno sladkorno boleznijo ne razlikuje, torej ni večjega tveganja za kromosomsko nepravilnost. Vendar povišan krvni sladkor pred zanositvijo in v prvem tromesečju nosečnosti poveča možnost za nepravilen razvoj plodovega srca in hrbtenjače. Povečana vratna svetlina ni le znak kromosomske drugačnosti, temveč tudi morebitne srčne okvare.
Kaj pomeni povečana vratna svetlina z normalnimi kromosomi?
Če povečana vratna svetlina nakazuje visoko tveganje za kromosomsko nepravilnost, po invazivnem testu pa ugotovimo, da so plodovi kromosomi normalni? Po doslej znanih podatkih v nadaljevanju nosečnosti ni večjega tveganja za prezgodnji porod, smrt ploda v maternici ali zgodnjo umrljivost dojenčka. Vendar nosečnici moramo povedati, da obstaja 3 do 7-krat večje tveganje za spontani splav do 20. tedna nosečnosti glede na plod nosečnice, kjer nuhalna svetlina ni povečana.
Ključni vidiki presejalnega testa:
- Ultrazvočni pregled v 11. do 14. tednu nosečnosti predstavlja temeljni presejalni pregled. Za nosečnico ali plod je neškodljiv. Določimo predvideni dan poroda, pregledamo zarodek in glede na debelino vratne svetline napovemo možnost kromosomske ali strukturne nepravilnosti. S pregledom ob 5% lažno pozitivnih izvidov odkrijemo do 90 % kromosomsko drugačnih zarodkov, z istočasnim odvzemom materinih hormonov pa jih odkrijemo do 93 %.
- V Sloveniji je nosečnic po 35. letu okoli 14 %, kar pomeni, da se bosta dve tretjini kromosomsko drugačnih plodov rodili mlajšim mamicam.
- Nosečnice do 35. leta starosti morajo pregled plačati same. Po 35. letu starosti je pregled krit s strani zdravstvenega zavarovanja.
- Pregled z izdajo izvida Fetal Medicine Foundation za napoved kromosomske nepravilnosti ploda sme opraviti zdravnik, ki ima ustrezno mednarodno licenco.
Ocena uspešnosti odkrivanja kromosomskih nepravilnosti pri plodu v Ambulanti za ultrazvok v nosečnosti ZD Domžale je bila predstavljena na 5. svetovnem kongresu fetalne medicine v Barceloni junija 2006. V Sloveniji se vsako leto rodi približno 17.000 otrok. Populacija je zelo homogena, zlahka ji sledimo in s pregledovanjem večine slovenskih nosečnic bi lahko odkrili velik del kromosomskih nepravilnosti pri plodu. Poleg ocene tveganja za Downov sindrom in druge kromosomske nepravilnosti, je povečana debelina nuhalne svetline (NS) lahko povezana z večjimi strukturnimi napakami pri plodu, najpogosteje s srčnimi in redkimi genetskimi sindromi, ki jih sicer z ultrazvočnimi preiskavami kasneje v nosečnosti težko odkrijemo. Tveganje ocenjujemo pri celotni populaciji žensk v rodnem obdobju glede na različno starost nosečnic in debelino NS.
V obdobju od novembra 1999 do maja 2006 je bilo presejanje v prvem tromesečju ponujeno 7096 nosečnicam. Napotilo jih je 88 izbranih osebnih ginekologov, ki so posredovali zloženko s podrobnim opisom pregleda. Oblikovali smo starostno porazdelitev preiskovank in jo primerjali s starostno porazdelitvijo vseh nosečnic v Sloveniji v istem časovnem obdobju. Srednja starost preiskovank je znašala 28 let (15 do 42 let). Ob primerjavi s starostno porazdelitvijo vseh slovenskih nosečnic smo ugotovili, da je srednja starost obeh skupin enaka. Na osnovi starosti nosečnic smo ocenili, da bi se pri 7096 nosečnicah pojavilo 18 plodov z Downovim sindromom in ostalimi kromosomskimi nepravilnostmi. S pregledi smo odkrili 15 od 18 kromosomsko nepravilnih primerov, kar znaša 83,3 %. Vse nosečnosti so bile prekinjene. Lažno pozitivnih izvidov, kar pomeni nosečnice z ocenjenim lažnim visokim tveganjem, je bilo 2,2 %. Odkrili smo 100 % plodov z drugimi večjimi kromosomskimi nepravilnostmi in 75 % plodov z Downovim sindromom.
Downov sindrom: Podrobnejši vpogled
Downov sindrom je najbolj pogosta kromosomska napaka pri novorojenih otrocih. Nastane zaradi dodatne kopije genetskega materiala na 21. kromosomu, kar pomeni, da je 21. kromosom prisoten trojno namesto dvojno. Zato Downov sindrom imenujemo tudi trisomija 21. Jasnega vzroka za nastanek Downovega sindroma ni. Leta 1866 je dr. John Langdon Down prvi opisal takšno stanje prizadetosti, zato se ta sprememba kromosomov imenuje po njem.
Simptomi, povezani z Downovim sindromom, vključujejo:
- Mentalna zaostalost: Stopnja je individualna.
- Prirojene srčne napake: Pogoste so, zahtevajo spremljanje in zdravljenje.
- Hipotonija: Nižji mišični tonus ali slabša mišična aktivnost pri dojenčku, kar lahko vpliva na motorični razvoj.
- Nepravilnosti v imunskem sistemu: Povečana nagnjenost k okužbam.
- Gastrointestinalne malformacije: Težave s prebavili.
- Počasen telesni razvoj: Tudi po 35. letu starosti izkazujejo skoraj vse prizadete osebe poškodbe možganov, podobne tistim pri bolnikih z Alzheimerjevo boleznijo.
Pri otrocih z Downovim sindromom obstajajo individualne, različno izrazite spremembe komunikacije, jezika in govora. Komunikacijske sposobnosti in načini vedenja otrok z Downovim sindromom so v skladu z njihovim siceršnjim prevladujočim splošnim razvojem. Dojenčki so v sodelovanju z materami manj odzivni, kot bi pričakovali. Težave otrok z Downovim sindromom so posebej izražene pri govoru. Na primarno funkcijo govornih organov lahko vplivajo že motorična in funkcionalna prizadetost jezika, ustnic, sprememba neba, čeljusti in zobovja ter splošna hipotonija.
Vpadljiva značilnost mnogih otrok, mladostnikov in odraslih z Downovim sindromom so pogosto odprta usta. Pri mnogih otrocih z Downovim sindromom je normalno dihanje ovirano, dihalno-vitalna kapaciteta pa je pogosto znatno zmanjšana. Za Downov sindrom je značilen relativno majhen nos. Vpadljiva je tudi ravna nosna korenina, ki je dokazana pri tretjini otrok. Vzrok za majhen nos je med drugim v neharmonični rasti možganov in obraznega dela lobanje. Pri otrocih z Downovim sindromom začno prvi zobje rasti z dvo- do šestmesečno zamudo. Pogosto je spremenjeno tudi zaporedje izraščanja. Medtem ko se normalno najprej pojavijo spodnji sprednji sekalci, dobijo otroci z Downovim sindromom najprej zgornje ali stranske zobe. Veliko otrok z Downovim sindromom je nagnjenih k prehladu in nahodu. Zato se lahko sluhovodi zamašijo in nastanejo začasne slušne težave. Otroci z Downovim sindromom pogosto slabo vidijo. Lahko se zgodi, da ima otrok težave z očmi pri hitrem prehajanju s svetlega v senčno območje ali narobe.
Tveganje pri 35-letnicah je 1 na 270.
Nuhalna svetlina: Tekočina v podkožju vratu
Nuhalna svetlina je tekočina, ki zastaja v podkožju vratu ploda v prvem trimesečju. Meritev nuhalne svetline se uporablja kot presejalni test za odkrivanje plodov, ki naj bi imeli kromosomsko napako (npr. Downov sindrom). Nuhalna svetlina se pri plodu pojavi med 11. in 14. tednom nosečnosti. Pri trisomiji 21 (Downov sindrom) je te tekočine in ostalih kromosomskih napak več.
Presejalni test materinega seruma
Presejalni test materinega seruma temelji na merjenju biokemičnih označevalcev (dvojni hormonski test - določanje koncentracije prostega hormona β-HCG in "Nosečnostni plazemski protein A" - PAPP-A), ki jih uporabimo za izračun dejavnika tveganja Downovega sindroma. Mnogo bolj zanesljive rezultate dobimo, če meritve nuhalne svetline kombiniramo z dvojnim hormonskim testom. Presejalni test ne predstavlja dodatnega tveganja za fetus in lahko temelji na avtomatiziranih metodah za določitev zahtevanih biokemičnih parametrov.
Pozitiven izvid presejalnega testa pomeni večje tveganje za rojstvo otroka z Downovim sindromom. Vrednosti izmerjenega hormona β-HCG in PAPP-A (iz odvzete krvi v točno določenem času nosečnosti) in z vsemi potrebnimi podatki ginekolog vnese v poseben program. Pozitiven rezultat presejalnega testa ginekologi potrdijo s potrditveno preiskavo.
Fetalni distres in HELLP sindrom
Mag. Irena Virant, dr. med., spec. ginekologije in porodništva iz Bolnišnice za ginekologijo in porodništvo Kranj, pojasnjuje, da je fetalni distres pogostejši ob porodu kot v času nosečnosti, zaradi česar se porod pogosto dokonča s carskim rezom.
- Fetalni distres: Stres z negativnim predznakom, ki deluje na plod. Če traja dlje časa, lahko organizem oslabi. Stanje ploda ugotavljamo na več načinov: štetje gibov otroka, kardiotokografija (CTG), UZ merjenje pretokov krvi v žilah ploda, UZ biofizični profil, amnioskopija in med porodom pH metrija. Najpogostejša vzroka sta popuščanje posteljice (prehranjevalne in respiratorne funkcije) ter pomanjkanje kisika zaradi oviranega pretoka krvi skozi popkovnico. Bolj ogrožene so nosečnice s kroničnimi boleznimi, kadilke, nosečnice s slabo porodniško anamnezo. Če distres traja dlje časa, je lahko otrok resno ogrožen, zato je porod nujen.
- HELLP sindrom: Redka oblika preeklampsije, ki je življenjsko nevarna. Fizični simptomi spominjajo na preeklampsijo, najpogostejša zapleta sta huda poškodba jeter ali možganska kap. Najpogosteje dokončno ozdravitev predstavlja porod. Smrtnost zaradi sindroma HELLP je globalno okoli 25%.
Išias v nosečnosti
Med nosečnostjo se maternica razširi, zaradi česar se pogosto uklešči ishiadični živec v medenici, kar povzroči bolečino in značilne znake išiasa. Išias opisuje pekočo bolečino, ki se pojavi v ledvenem delu hrbtenice, izžareva v zadnjico in po nogi navzdol do prstov. Nosečnice pogosto opisujejo občutek odrevenelosti, mravljinčenja in "elektrike".
Išias med nosečnostjo se razvije zaradi različnih dejavnikov, vključno s hormonskimi spremembami, povečanjem telesne teže, ki dodatno obremenjuje medenico in spodnji del telesa, ter spremembo centra gravitacije med rastjo maternice. Bolečina v križu je pogost pojav, medtem ko je manjša verjetnost, da se pojavijo išias simptomi.
Na podlagi diagnostičnega poročila se zastavi individualen fizioterapevtski program. Vaje za vzpostavitev pravilnega mišičnega sorazmerja in obremenilne kapacitete hrbtenice, sproščanje napetosti in protibolečinska elektroterapija, specifične vaje za stabilizacijo trupa in medeničnega dna so ključni pri obvladovanju išiasa. Ohranjanje pravilne telesne drže, uravnotežena prehrana in spanje na boku z vzglavnikom med nogami lahko pomagajo preprečiti poslabšanje simptomov. Išias nima neposrednega vpliva na razvoj ploda, lahko pa zmanjša mobilnost nosečnice, kar vpliva na potek poroda in poporodno obdobje.
Skrb za dobro počutje v nosečnosti
Zavedanje o možnih zapletih in pravočasno ukrepanje sta ključna za zdravo nosečnost. Ultrazvočni pregled v zgodnji nosečnosti predstavlja pomemben korak k zagotavljanju optimalnega razvoja ploda in dobro počutje bodoče mamice.
tags: #hipotenzijski #sindrem #nosecnice
