Nekrotizirajoči fasciitis, pogosto imenovan tudi "mesojeda bolezen", je izjemno redka, a izjemno nevarna in hitro napredujoča okužba mehkih tkiv. Ta invazivna bakterijska bolezen uničuje globoka tkiva, kot so mišične ovojnice in podkožna maščoba, ter se lahko brez takojšnjega in ustreznega zdravljenja hitro razširi po telesu, kar lahko v skrajnih primerih vodi v smrtni izid. Kljub temu, da se bolezen imenuje nekrotizirajoči fasciitis, kar pomeni odmiranje tkiv zaradi vnetja tkiv, ki obdajajo mišice, živce, maščobo in krvne žile, je ključno razumeti, da se lahko pojavi tudi brez vidne rane na površini kože, kar še dodatno otežuje hitro diagnozo.
Povzročitelji in širjenje okužbe
Za nekrotizirajoči fasciitis je značilna polimikrobna okužba, kar pomeni, da jo povzroča več različnih vrst bakterij. Najpogostejši povzročitelj je Streptococcus pyogenes skupine A (GAS), znan tudi kot betahemolitični streptokok skupine A. Vendar pa lahko bolezen povzročajo tudi Gram-negativni bacili, enterokoki, stafilokoki in anaerobne bakterije. Rezervoarji za večino teh bakterij so ljudje, živali in okolje, medtem ko so ljudje edini rezervoar za streptokoke skupine A. Te bakterije se običajno nahajajo v nosno-žrelnem prostoru in na koži ljudi.
Prenos okužbe je lahko kompleksen. Najpogosteje se bakterije v telo vnesejo skozi poškodbe kože, kot so ureznine, odrgnine, opekline, ugrizi žuželk, vbodne rane (vključno s tistimi, ki so posledica intravenskega uživanja drog) ali kirurške rane. Vendar pa je pomembno poudariti, da do okužbe lahko pride tudi pri topih poškodbah, ki ne povzročijo vidne poškodbe kože, kot so modrice ali nategi mišic. V takih primerih je najverjetnejši mehanizem okužbe prehodna bakteriemija, torej prisotnost bakterij v krvi. Vnetje se nato praviloma širi iz podkožja v globino vzdolž mišičnih ovojnic.
Dejavniki tveganja
Čeprav lahko nekrotizirajoči fasciitis prizadene kogarkoli, obstajajo določeni dejavniki tveganja, ki povečajo verjetnost za razvoj te bolezni, zlasti pri okužbi s streptokoki skupine A. Ti vključujejo:
- Sistemska ali lokalna imunska oslabelost: Vsakdo lahko zboli, vendar je bolezen najpogostejša pri osebah z oslabljenim imunskim sistemom.
- Sladkorna bolezen: Eden najpogostejših dejavnikov tveganja, saj lahko že sama po sebi oslabi odpornost telesa in poveča dovzetnost za okužbe.
- Periferna bolezen žil: Zožitev žil zaradi nabiranja maščobnih oblog lahko zmanjša pretok krvi in upočasni celjenje ran.
- Imunosupresivna zdravila: Zdravila, ki zavirajo imunski sistem, na primer po presaditvi organov ali pri avtoimunskih boleznih.
- Prekomerna prehranjenost (debelost): Lahko vpliva na splošno zdravje in imunski odziv telesa.
- Ciroza jeter: Bolezen jeter, ki lahko vpliva na imunsko funkcijo in sposobnost telesa za boj proti okužbam.
Pri otrocih so dejavniki tveganja nekoliko drugačni in vključujejo:
- Novorojenčki z omfalitisom (vnetjem popka) ali balanitisom (vnetjem kože na penisu): Ti vnetji sta pogosto zaplet obrezovanja.
- Prirojene motnje v imunskem sistemu: Prizadetost imunskega sistema od rojstva.
- Otroci z Downovim sindromom: Lahko imajo povečano dovzetnost za okužbe.
- Otroci z rakovimi boleznimi (levkemija, rabdomiosarkom): Zaradi same bolezni ali zdravljenja so lahko imunoslabi.
- Neurejena sladkorna bolezen: Podobno kot pri odraslih, neurejena sladkorna bolezen poveča tveganje.
- Otroci na imunosupresivnem zdravljenju: Zlasti z glukokortikoidi, ki zavirajo imunski odziv.
Pomembno je vedeti, da lahko bolezen prizadene tudi sicer zdrave otroke, pogosto kot zaplet noric, poškodb kože, kirurških posegov ali topih poškodb mehkih tkiv.
Klinična slika in hitro napredovanje
Inkubacijska doba, torej čas od okužbe do prvih simptomov, je pri nekrotizirajočem fasciitisu izjemno kratka, običajno le nekaj ur, redko več dni. Bolezen se pogosto razvije v prvih 24 urah po domnevni poškodbi.
Zgodnji simptomi in znaki se hitro pojavijo in vključujejo:
- Rdeča, topla, otekla in občutljiva koža: Sprememba na koži se hitro širi.
- Intenzivna bolečina: Pogosto nesorazmerno huda glede na vidne znake lokalne okužbe. To je eden ključnih opozorilnih znakov, še posebej, če je bolečina močnejša od pričakovane glede na poškodbo ali vnetje.
- Mrzlica in vročina: Sistemski znaki okužbe.
Napredovali simptomi se običajno pojavijo v 3-4 dneh in lahko vključujejo:
- Razjede, mehurji ali črne lise na koži: Znaki odmiranja tkiva.
- Temno rdeča zatrdlina: Področje kože postane zatrdelo.
- Spremembe barve kože: Koža lahko v 24-48 urah postane črna, kar kaže na obsežno odmiranje tkiva.
- Gnoj ali izcedek iz okuženega območja: Čeprav se bolezen lahko pojavi brez vidne rane, lahko kasneje pride do izcedka.
- Utrujenost, omotičnost, slabost in driska: Znaki napredovanja okužbe in septičnega stanja.
Klinični potek bolezni je izredno hiter. Že nekaj ur po poškodbi lahko pride do nepovratnega septičnega šoka z odpovedjo več organov in smrtjo. Pri približno 80% bolnikov je v anamnezi zabeležena manjša kožna sprememba, kot so odrgnine, vbodi žuželk, mesta injekcij ali odtisi. Okužba se običajno širi z mesta primarne poškodbe kože ali operiranega predela.
Pri otrocih, ki so preboleli norice, se lahko okužba pojavi na mestih že prisotnih izpuščajev, ki jih povzroča virus varicella zoster. V teh primerih kožni znaki nekrotizirajočega fasciitisa morda niso izraziti ali celo odsotni. Lahko pa vztraja visoka vročina ali se vrne, čeprav je že prenehala, kar je lahko znak zapleta.
Flesh Eating Bacteria (Necrotizing fasciitis)
Zapleti in izid bolezni
Zapleti pri nekrotizirajočem fasciitisu so pogosti in resni, saj se bakterije hitro širijo v bližnja in oddaljena tkiva ter organe. Najpogostejši zapleti vključujejo:
- Okvara organov: Zaradi širjenja okužbe in toksinov, ki jih izločajo bakterije.
- Streptokokni sindrom toksičnega šoka: Resna okužba s Streptococcus pyogenes, ki izloča eksotoksine. Ti toksini poškodujejo tkiva, vdrejo v kri in lahko vodijo v sepso, večorgansko odpoved in smrt.
- Sepsa: Skrajni sistemski odziv telesa na okužbo, ki sproži verižno reakcijo poškodb tkiva, odpovedi organov in lahko vodi v smrt.
Bolezen lahko povzroči tudi doživljenjske posledice, kot so hude brazgotine ali izguba okončin zaradi nujne kirurške odstranitve okuženega tkiva ali amputacij.
Kljub hitri prepoznavi in ustreznemu zdravljenju je nekrotizirajoči fasciitis povezan z visoko smrtnostjo. Smrtnost pri odraslih znaša 20-47%, s pridruženimi zapleti pa lahko doseže celo 60%. Pri otrocih je smrtnost še višja, z do 70% obolelih s pridruženimi zapleti.
Postavitev diagnoze in zdravljenje
Hitra postavitev diagnoze je ključnega pomena, saj vsaka zamuda pri začetku zdravljenja močno poveča smrtnost. Diagnozo postavijo na podlagi značilne klinične slike, laboratorijskih in mikrobioloških preiskav ter kirurškega pregleda prizadetega območja. Včasih sprememb na koži ni, saj se okužba širi v podkožnem tkivu, kar otežuje diagnozo.
Laboratorijske preiskave pogosto pokažejo povišano število belih krvničk (levkocitov) z velikim deležem nezrelih nevtrofilnih levkocitov, znižano število limfocitov, povišan C-reaktivni protein (CRP), znižano število trombocitov, anemijo, zmanjšano koncentracijo kalcija in natrija v serumu, zvišano plazemsko koncentracijo bilirubina ter povečane vrednosti aminotransferaz in kreatinina.
Vzorce odvzetega tkiva pošljejo na mikrobiološke preiskave (barvanje po Gramu, bakterijska kultura) in histološki pregled. Vzrok okužbe potrdijo z izolacijo bakterij iz vnetega tkiva ali krvi. Slikovne preiskave, kot so ultrazvok (UZ), računalniška tomografija (CT) in magnetna resonanca (MR), lahko prikažejo oteklino mehkih tkiv, zadebelitev mišične ovojnice in morebitno prisotnost zraka v tkivu.
Diferencialna diagnoza je pomembna, saj lahko podobno klinično sliko povzročajo tudi druge okužbe mehkih tkiv, kot so anaerobni streptokokni miozitis, gangrena pri periferni bolezni žil ali nekrotizirajoči celulitis. Kljub morebitnim nedokončanim preiskavam je ključnega pomena hitro ukrepanje in takojšen začetek zdravljenja.
Zdravljenje nekrotizirajočega fasciitisa je kombinirano in zahteva bolnišnično oskrbo. Nujna je takojšnja kirurška odstranitev odmrlih tkiv in vzpostavitev široke drenaže, ki jo je po potrebi treba večkrat dnevno ponoviti. Začetno zdravljenje z antibiotiki je empirično in usmerjeno proti najpogostejšim povzročiteljem. Trajanje antibiotičnega zdravljenja ni natančno določeno in je odvisno od kliničnega odziva bolnika ter potrebe po ponavljajočih se kirurških posegih.
Kemoprofilaksa, preprečevanje in imunost
Kemoprofilaksa, torej uporaba ustreznih zdravil za zaščito pred okužbo, se lahko odredi tesnim stikom bolnika z invazivno okužbo GAS, zlasti pri osebah, ki so izpostavljene povečanemu tveganju za smrt, če razvijejo invazivno okužbo. To vključuje starejše osebe ter posameznike s sistemsko ali lokalno oslabljenim imunskim sistemom.
Cepiva proti nekrotizirajočemu fasciitisu ni. Za preprečevanje okužbe je ključnega pomena vzdrževanje ustrezne osebne in splošne higiene, še posebej pri negi ran. Priporočila vključujejo:
- Čiščenje manjših ureznin in poškodb kože z milom in vodo.
- Pokrivanje odprtih ran s čistimi, suhimi povoji do popolne zacelitve.
- Zdravniško oskrbo globokih ali obsežnih ran.
- Zdravljenje glivičnih okužb, kot je atletsko stopalo.
- Izogibanje kopelim v masažnih kadeh, bazenih in naravnih vodah v primeru odprte rane ali okužbe kože.
Nekrotizirajoči fasciitis je redko nalezljiv. Večina primerov se pojavi naključno po poškodbi in le redko se okužba prenese na druge ljudi. Imunost po preboleli bolezni se ne razvije.
Sorodne težave: Vnetje žil in otekli nogi
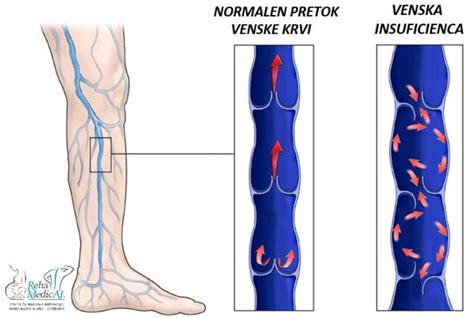
Pomembno je razlikovati nekrotizirajoči fasciitis od drugih stanj, ki lahko povzročajo bolečine ali otekline na nogah. Vnetje žil, imenovano flebitis, nastane zaradi strjevanja krvi ali poškodbe žilnih sten. Površinski flebitis običajno ni resen in krvni strdek izzveni v nekaj tednih. Vendar pa obstaja majhna verjetnost, da se razvije globoka venska tromboza (GVT), ki lahko povzroči bolečino, oteklino in močno bolečino v nogi ter zahteva nujno zdravniško oskrbo.
Otekanje nog, zlasti v poletnem času, je pogosta težava, ki je lahko posledica venskega popuščanja. To se zgodi, ko žile postanejo raztegljive zaradi popustitve elastičnosti v venski steni, kar povzroči zastajanje krvi in tekočine v tkivu. Dejavniki tveganja vključujejo starost, spol (ženske so pogosteje prizadete), družinsko obremenitev, debelost, nosečnost, poškodbe nog, dolgotrajno sedenje ali stanje ter nezdrav življenjski slog.
Simptomi venskega popuščanja vključujejo utrujene, težke ali boleče noge, otekanje goleni, nočne krče v mečih, srbenje, spremembe na koži, krčne žile in vnetje ven. V hujših primerih lahko pride do tromboze.
Za lajšanje simptomov oteklih nog se priporočajo: dvig nog nad nivo srca, izogibanje dolgotrajnemu sedenju s prekrižanimi nogami ali stajanju, nošenje kompresijskih nogavic, zmanjšanje vnosa soli, pitje dovolj vode, redno gibanje ter hladni tuši za noge. V primeru vztrajajočega ali poslabšujočega se otekanja, bolečine, rdečine ali občutka tiščanja v prsih, je nujno obiskati zdravnika.
Erizipel (Šen) - sorodna kožna okužba
Erizipel, pogosto imenovan šen, je akutno streptokokno vnetje kože, ki ga prav tako najpogosteje povzroča Streptococcus pyogenes skupine A. Šen prizadene usnjico kože, vnete so tudi limfne žile in bezgavke. Najpogosteje nastane na nogah in obrazu, lahko pa tudi na drugih delih telesa.
Flesh Eating Bacteria (Necrotizing fasciitis)
Bolezen se najpogosteje pojavlja v toplejših poletnih mesecih in lahko prizadene osebe vseh starosti, najpogosteje pa starejše ljudi ter dojenčke in majhne otroke. Vstopno mesto za bakterije so poškodbe kože, kot so odrgnine, piki insektov, rane, kožne razjede, kirurške incizije ali kronične kožne spremembe. Obrazni šen je pogosto posledica predhodne streptokokne okužbe nosno-žrelne sluznice.
Klinična slika šena vključuje slabo počutje, povišano telesno temperaturo in mrzlico, ki se pojavijo pred spremembami na koži. Na omejenem predelu kože se pojavi izrazita, ostro omejena rdečina, ki je dvignjena nad raven kože in peče, srbi ter boli. Sprememba se naglo širi v okolico. Pri obrazni obliki je kožna sprememba pogosto v obliki metulja z močno oteklimi vekami.
Zapleti pri šenu so redki, lahko pa se razvije celulitis, podkožni ognojek, nekrotizirajoči fasciitis, gangrena, tromboflebitis, gnojni meningitis, endokarditis ali streptokokni sindrom toksičnega šoka. Smrt zaradi šena je izjemno redka.
Zdravljenje šena poteka z antibiotiki, praviloma penicilinom, 7-10 dni. V primeru zapletov je potrebna kirurška obravnava. Hospitalizacija je občasno potrebna le pri dojenčkih, starostnikih in imunokompromitiranih bolnikih.
Preprečevanje šena vključuje vzdrževanje ustrezne higiene, pravilno oskrbo odprtih ran in skrb za zdravo kožo. Šen ni nalezljiva bolezen v smislu prenosa med ljudmi, saj se bakterije nahajajo v globljih plasteh kože. Kljub temu se pri približno tretjini ljudi, ki prebolijo šen, okužba ponovi, največkrat na istem mestu, kar lahko vodi do brazgotinjenja in drugih zapletov.
Varnost in skrb za zdravo kožo sta ključnega pomena pri preprečevanju obeh, tako nekrotizirajočega fasciitisa kot šena.
