Sladkorna bolezen, bodisi tipa 1, tipa 2 ali nosečniška sladkorna bolezen (NSB), predstavlja vse večji izziv sodobnega sveta. Posledica hitrega življenjskega sloga, ki vključuje dolgotrajno sedenje, nezdravo prehrano in povečano izpostavljenost mastnim ter sladkim živilom in pijačam, je naraščajoče število obolelih. V Sloveniji naj bi po ocenah Nacionalnega inštituta za javno zdravje s to kronično boleznijo živelo približno 8,3 % prebivalstva, medtem ko Svetovna zdravstvena organizacija ocenjuje, da je po svetu s sladkorno boleznijo diagnosticiranih okoli 422 milijonov ljudi. Ključnega pomena za razumevanje te bolezni je poznavanje njene osnovne patofiziologije: telo kot vir energije uporablja glukozo, ki jo večinoma pridobi iz zaužite hrane. Ohranjanje zdravega ravnovesja glukoze v krvi je ključnega pomena za splošno zdravje, pri čemer ima neprecenljivo vlogo inzulin, hormon, ki ga proizvaja trebušna slinavka. Inzulin natančno uravnava raven glukoze v krvi, saj po zaužitju hrane pošlje signal telesu, da absorbira glukozo iz krvnega obtoka in jo uporabi za energijo. Sladkorna bolezen nastane, ko telo ne more proizvajati dovolj inzulina ali pa ga ne more pravilno uporabiti, kar neizogibno vodi do povišane ravni glukoze v krvi.

Vrste sladkorne bolezni: Razlike in podobnosti
Obstajata dve glavni vrsti sladkorne bolezni: tip 1 in tip 2. Sladkorna bolezen tipa 1 je manj pogosta, saj prizadene le približno 10 % vseh sladkornih bolnikov. Gre za avtoimuno bolezen, ki je pogosto lahko tudi dedna. Verjetnost, da zboli otrok, katerega eden od staršev je diabetik, je od 2- do 5-odstotna, če pa sta diabetika oba starša, se ta verjetnost poveča na kar 30-odstotkov. V Sloveniji je po nekaterih ocenah okoli 300 otrok s sladkorno boleznijo tipa 1. Ta tip bolezni nastane, ko telo napada celice v trebušni slinavki, ki proizvajajo inzulin. Posledica tega je, da telo ne more uporabiti glukoze, ki se zato kopiči v krvi. Natančni vzroki in dejavniki tveganja za nastanek tipa 1 še niso povsem razjasnjeni, vendar gre verjetno za kombinacijo genetske predispozicije in vplivov okolja. Zanimivo je, da naj bi bil diabetes lahko tudi vzrok za težji potek bolezni COVID-19, saj nekatere študije kažejo, da virus prizadene tudi trebušno slinavko, kar lahko povzroči dvig ravni glukoze, ki pri nekaterih bolnikih ostane povišana tudi več mesecev po preboleli okužbi. Trenutno preprečevanje diabetesa tipa 1, zaradi še potekajočih raziskav o njegovih vzrokih in dejavnikih tveganja, še ni možno.
Sladkorna bolezen tipa 2 pa je daleč najbolj pogosta oblika diabetesa, saj prizadene kar 90 % obolelih, večinoma odrasle. Pojavi se, ko trebušna slinavka ne proizvaja dovolj inzulina, ali pa telo inzulin ne uporablja učinkovito, kar vodi do nenehnega povečevanja ravni sladkorja v krvi. Pogostejša je pri ljudeh, ki imajo sladkorno bolezen v družini. Debelost naj bi predstavljala kar 80-85 % tveganja za razvoj te oblike bolezni, kar poudarja ključni pomen ohranjanja zdrave telesne teže. Poleg splošne telesne teže je pomembno spremljati tudi indeks telesne mase (ITM) in obseg pasu. Prekomerna telesna teža je definirana kot ITM med 25 in 30, medtem ko debelost nastopi, ko ITM preseže 30. Posebno tveganje predstavlja tako imenovana trebušna ali visceralna debelost, ki se kaže v prekomernem obsegu pasu. Redni zdravstveni pregledi so ključnega pomena za spremljanje ravni holesterola, krvnega tlaka in ravni glukoze, saj omogočajo zgodnje odkrivanje sladkorne bolezni tipa 2, mejne bazalne glikemije in motene tolerance za glukozo. Žal pa je bilo zaradi epidemije covida-19 v letu 2020 število teh preventivnih pregledov v Sloveniji prepolovljeno glede na leto 2019.
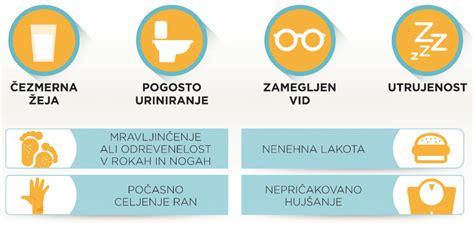
Znaki za oba tipa sladkorne bolezni so si sicer podobni, vendar se razlikujejo v času pojavljanja. Znaki tipa 1 se običajno pojavijo precej nenadoma, medtem ko lahko pri tipu 2 traja več let, da se simptomi razvijejo ali pa jih bolnik opazi. Simptomi lahko vključujejo povečano žejo, pogostejše uriniranje, utrujenost, nepojasnjeno izgubo teže, zamegljen vid, počasno celjenje ran, ter v nekaterih primerih tudi bruhanje ali bolečine v trebuhu, ki jih bolniki včasih zamenjajo za gripo.
Nosečniška sladkorna bolezen: Poseben izziv v času nosečnosti
Nosečniška sladkorna bolezen (NSB), ali gestacijski diabetes, predstavlja posebno obliko motnje pri uravnavanju glukoze, ki jo prvič odkrijejo med nosečnostjo. Pomembno je poudariti, da se NSB po diagnostičnih merilih ne obravnava kot že obstoječa sladkorna bolezen, temveč kot stanje, ki se pojavi izključno v času nosečnosti. Dandanes se NSB pojavi pri približno 14 % nosečnic, po svetu pa ta številka naraste na približno 15 %. NSB je ena najpogostejših zdravstvenih zapletov med nosečnostjo in se običajno pojavi v drugem ali tretjem trimesečju.
ŽIVI: Pomen prehrane med nosečnostjo
Osnovni vzrok za nastanek NSB leži v hormonskih spremembah, ki jih doživlja telo med nosečnostjo. Posteljica namreč proizvaja hormone, kot so humani placentni laktogen, progesteron in kortizol, ki zmanjšujejo učinkovitost inzulina v materinem telesu, kar vodi v tako imenovano inzulinsko rezistenco. Pri ženskah, ki so genetsko ali metabolno bolj dovzetne, beta celice trebušne slinavke ne zmorejo proizvesti dovolj inzulina za kompenzacijo te povečane potrebe, kar posledično povzroči zvišanje krvnega sladkorja. Slovenske strokovne smernice opredeljujejo NSB kot kakršnokoli stopnjo motnje tolerance za glukozo, ki se prvič pojavi ali prepozna med nosečnostjo. Pri tem je ključnega pomena razlikovati NSB od predobstoječe sladkorne bolezni, ki je bila prisotna že pred nosečnostjo, a morda ni bila diagnosticirana.
Dejavniki tveganja za nosečniško sladkorno bolezen
Raziskave kažejo, da se NSB pogosteje razvije pri ženskah z določenimi dejavniki tveganja. Ti lahko vključujejo:
- Demografske in genetske dejavnike: Starost nad 35 let, družinska anamneza sladkorne bolezni pri sorodnikih prve stopnje ter določene etnične pripadnosti, ki imajo višje tveganje za diabetes.
- Telesne dejavnike: Indeks telesne mase (ITM) 25 kg/m² ali več pred zanositvijo, čezmerna telesna masa, ter pretekla NSB v prejšnjih nosečnostih.
- Metabolne dejavnike: Sindrom policističnih ovarijev, prediabetes ali mejne bazalne glikemije, ter akantoza (temnenje in zadebelitev kože, pogosto na vratu ali v pazduhah).
Odkrivanje in diagnostika NSB v Sloveniji
V Sloveniji se za odkrivanje in diagnosticiranje NSB uporablja oralni test tolerance za glukozo (OGTT), ki je v skladu s priporočili Svetovne zdravstvene organizacije (WHO) in Mednarodnega združenja za diabetes in nosečnost (IADPSG).
- Presejalni postopek v prvem trimesečju: Ob prvem ginekološkem pregledu vsaki nosečnici določijo raven glukoze v venski krvi na tešče ali v naključnem vzorcu. Če je raven glukoze na tešče ≥ 7,0 mmol/l ali v naključnem vzorcu ≥ 11,1 mmol/l, se postavi diagnoza že prej neprepoznane sladkorne bolezni. Če je glukoza na tešče med 5,1 in 6,9 mmol/l, se postavi sum na NSB.
- Diagnostični postopek v drugem trimesečju (24.-28. teden): Vsem ženskam z normalno glukozo v prvem trimesečju se opravi OGTT.
- Diagnostične vrednosti za OGTT po slovenskih smernicah:
- Na tešče: ≥ 5,1 mmol/l
- 1 ura po zaužitju glukoze: ≥ 10,0 mmol/l
- 2 uri po zaužitju glukoze: ≥ 8,5 mmol/l
Nosečniška sladkorna bolezen je potrjena, če je dosežena ali presežena vsaj ena od teh diagnostičnih vrednosti.
Zdravljenje nosečniške sladkorne bolezni: Ključ do zdrave nosečnosti
Osnova zdravljenja NSB je predvsem sprememba življenjskega sloga, kjer prehransko svetovanje igra ključno vlogo. Slovenske smernice priporočajo individualizirano, energetsko opredeljeno zdravo prehrano, ki vključuje minimalni dnevni energijski vnos 1600-1800 kcal, priporočen minimalni dnevni vnos ogljikovih hidratov 175 g, beljakovin 60-80 g dnevno in vlaknin 30 g dnevno. Telesna aktivnost je enako pomembna, pri čemer se priporoča vsaj 30 minut zmerne aerobne aktivnosti dnevno za vse nosečnice.

Samokontrola glikemije je ključni del obvladovanja NSB. Slovenske smernice določajo ciljne vrednosti za samokontrolo glukoze:
- Na tešče: < 5,3 mmol/l
- 1 ura po obroku: < 7,8 mmol/l
- 90 minut do 2 uri po obroku: < 6,7 mmol/l
Če se ciljne vrednosti ne dosežejo v 1-2 tednih z nefarmakološkimi ukrepi (gibanje, prehrana), se uvede zdravljenje z zdravili. Inzulin je zdravilo prvega izbora za NSB, pri čemer slovenske smernice določajo varne inzulinske pripravke med nosečnostjo, kot so humani kratki inzulin, aspart, lispro, NPH in detemir (vsi v kategoriji B). Kot alternativna zdravila se lahko uporabita metformIn ali glibenklamid, vendar z zavedanjem potencialno slabših rezultatov v primerjavi z inzulinom.
Sodobni pristopi vključujejo tudi naprave za neprekinjeno merjenje glukoze (CGM), ki nosečnicam prinašajo številne koristi, saj omogočajo stalno spremljanje ravni krvnega sladkorja in s tem boljšo kontrolo glikemije. CGM zagotavlja natančne in sprotne podatke o nihanjih glukoze, kar pomaga nosečnicam in njihovim zdravnikom hitreje prepoznati in preprečiti tako hiperglikemijo kot hipoglikemijo, kar je še posebej pomembno v nosečnosti, kjer so ciljne vrednosti zelo stroge. Raziskave so pokazale, da uporaba CGM pri nosečnicah s sladkorno boleznijo tipa 1 vodi do boljših izidov za mater in otroka, saj zmanjša tveganje za zaplete, kot so makrosomija, prezgodnji porod in neonatalna hipoglikemija. Sodobne smernice zato priporočajo uporabo CGM pri nosečnicah s sladkorno boleznijo tipa 1, vedno več pa je tudi dokazov o koristih pri gestacijski sladkorni bolezni in sladkorni bolezni tipa 2.
Zapleti nosečniške sladkorne bolezni za mater in otroka
NSB predstavlja tveganje za več maternih zapletov med nosečnostjo, kot so preeklampsija (povišan krvni tlak s proteinurijo), gestacijska hipertenzija, čezmerno pridobivanje telesne mase in polihidramnij (preveč plodovnice). Med porodom se poveča verjetnost carskega reza in distocije ramen zaradi velikosti ploda, porod pa se lahko podaljša. Dolgoročno imajo ženske z NSB 7-10-krat večje tveganje za razvoj sladkorne bolezni tipa 2 v naslednjih 10 letih, tveganje za srčno-žilne bolezni pa je prav tako 2-3-krat povečano.
NSB pomembno vpliva tudi na razvoj ploda in zdravje novorojenčka. Med nosečnostjo se lahko pojavi makrosomija (rojstna teža > 4000 g), pospešena rast ploda z nesorazmernim debeljenjem in povečan obseg trebuščka ploda. Ob rojstvu so možni zapleti, kot so distocija ramen zaradi nesorazmernega razvoja, neonatalna hipoglikemija (10-20 % primerov) zaradi nenadno prekinjenega dovoda glukoze iz posteljice, ter respiratorna stiska zaradi zakasnele zoritve pljuč. Posledično je povečana potreba po sprejemu na oddelek za intenzivno nego novorojenčkov.
Poporodno obdobje in dolgoročno spremljanje
Takoj po porodu se inzulinska terapija ukine, saj večina žensk ne potrebuje nadaljnjega zdravljenja z zdravili. Drugi dan po porodu se izmeri krvni sladkor za oceno stanja. Vsem ženskam z NSB se med 6 tedni in 6 meseci po porodu opravi OGTT, ki je ključen za odkrivanje trajne motnje presnove glukoze. Ženskam z normalnim OGTT po porodu se priporočajo redni pregledi za odkrivanje sladkorne bolezni vsaj na 3 leta.
Slovenske smernice poudarjajo pomen zdravega življenjskega sloga po porodu za preprečevanje prihodnjih zapletov: dojenje vsaj 3 mesece za ugodne metabolične učinke, vzdrževanje zdrave telesne mase, redna telesna aktivnost in zdrava prehrana. Ženske z nezdravim življenjskim slogom ali čezmerno telesno maso se napotijo v centre za krepitev zdravja. Za ženske, ki so imele NSB, je predkoncepcijsko svetovanje še posebej pomembno, saj raziskave kažejo, da zmanjšanje telesne mase na normalen ITM med nosečnostma za 50 % zmanjša tveganje ponovitve NSB.
Raziskave nedvoumno dokazujejo, da ustrezno zdravljenje NSB za polovico zmanjša pojavnost makrosomije pri novorojenčkih in za 30 % zmanjša potrebo po carskem rezu. Ključnega pomena je razumevanje, da NSB ni le začasna motnja, temveč opozorilo na povečano tveganje za razvoj sladkorne bolezni in srčno-žilnih bolezni v prihodnosti. Slovenske smernice predstavljajo celovit pristop k NSB, ki temelji na mednarodnih raziskavah in je prilagojen slovenskim razmeram. Zgodnje odkrivanje, ustrezno zdravljenje in dolgotrajno spremljanje so ključni elementi uspešnega obvladovanja te vedno pogostejše nosečnostne zaplete. NSB torej ni le medicinski problem med nosečnostjo, temveč priložnost za zgodnje prepoznavanje metabolnega tveganja in uvajanje preventivnih ukrepov, ki lahko koristijo tako materi kot otroku skozi vse življenje.
tags: #nosecniska #sladkorna #bolezen #enote
