Nosečnostna sladkorna bolezen, strokovno imenovana gestacijski diabetes, je stanje, ki se v zadnjih letih vse bolj povečuje in predstavlja pomemben izziv v sodobni ginekologiji in porodništvu. Čeprav ni klasična sladkorna bolezen, saj se pojavi zgolj v času nosečnosti in običajno izgine po porodu, zahteva skrbno obravnavo zaradi možnih zapletov tako za mater kot za otroka. Zgodnje odkrivanje, pravilno diagnosticiranje in učinkovito zdravljenje so ključni za zagotavljanje zdrave nosečnosti in zdravega potomca.
Kaj je nosečnostna sladkorna bolezen?
Nosečnostna sladkorna bolezen (NSB) predstavlja motnjo pri uravnavanju krvnega sladkorja - glukoze med nosečnostjo. Po standardnih definicijah ni klasična sladkorna bolezen, saj se običajno pojavi po 24. tednu nosečnosti, ko se v krvi nosečnice zazna povišana količina sladkorja. Če to stanje ni ustrezno prepoznano ali zdravljeno, lahko privede do resnih zdravstvenih zapletov. Statistični podatki kažejo, da je NSB prisotna pri približno 5 do 15 odstotkih vseh nosečnic, pri čemer se delež v svetu še povečuje.
Zakaj in kje nastane nosečnostna sladkorna bolezen?
Osnovni mehanizem nastanka NSB je povezan z delovanjem hormonov med nosečnostjo. Posteljica namreč med nosečnostjo proizvaja hormone, kot so humani placentni laktogen, progesteron in kortizol, ki lahko zmanjšajo učinkovitost inzulina v materinem telesu. To stanje imenujemo inzulinska rezistenca. Pri ženskah, ki so genetsko ali metabolno bolj dovzetne, beta celice trebušne slinavke ne morejo proizvesti dovolj inzulina, da bi kompenzirale to povečano potrebo. Posledica tega je, da glukoza, ki jo dobimo iz hrane, ne more učinkovito preiti v celice, kar vodi do zvišanja krvnega sladkorja. Pride do težav v presnovi ogljikovih hidratov, maščob in beljakovin. Inzulin je ključen hormon, ki ga izločajo beta celice v trebušni slinavki, odgovoren pa je za prenos glukoze iz krvi v celice.
Dejavniki tveganja za razvoj nosečnostne sladkorne bolezni
Obstaja več dejavnikov, ki povečujejo verjetnost za razvoj NSB:
- Starost nosečnice: Ženske, starejše od 35 let, imajo višje tveganje.
- Družinska anamneza: Prisotnost sladkorne bolezni tipa 2 v ožji družini (starši, sorojenci) je pomemben dejavnik tveganja.
- Pretekla nosečnost: Če je nosečnica že imela gestacijski diabetes v prejšnji nosečnosti, je verjetnost ponovitve večja.
- Telesna teža: Prekomerna telesna teža ali debelost pred nosečnostjo (indeks telesne mase - ITM 25 kg/m² ali več) ter prekomerno pridobivanje telesne teže med nosečnostjo sta pomembna dejavnika.
- Genetska in etnična pripadnost: Določene etnične skupine imajo višje tveganje za razvoj diabetesa.
- Metabolični dejavniki: Sindrom policističnih ovarijev, prediabetes ali mejne bazalne glikemije ter akantoza (temnejši madeži na koži) lahko nakazujejo na povečano tveganje.
Kdaj imamo sladkorno bolezen? Diagnostične mejne vrednosti
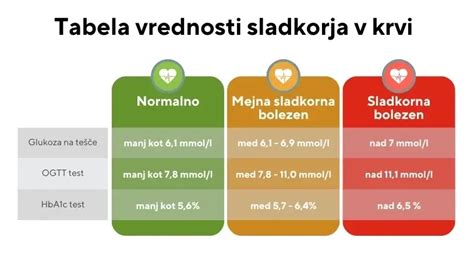
Diagnoza sladkorne bolezni - diabetesa je postavljena, če je višina krvnega sladkorja na tešče 7,0 mmol/l ali več, ter po obroku več kot 11,0 mmol/l. Normalna vrednost krvnega sladkorja zjutraj na tešče se giblje med 3,5 in 5,6 mmol/l. Vendar pa se v nosečnosti uporabljajo nekoliko drugačne mejne vrednosti za diagnosticiranje NSB.
Odkrivanje in diagnosticiranje nosečnostne sladkorne bolezni
Nosečnostna sladkorna bolezen pogosto poteka brez očitnih bolezenskih znakov, zato je ključno njeno zgodnje odkrivanje s pomočjo presejalnih in diagnostičnih testov.
Presejalni postopek po slovenskih smernicah:
- Prvo trimesečje: Ob prvem ginekološkem pregledu se vsaki nosečnici določi raven glukoze v venski krvi na tešče ali v naključnem vzorcu. Če je glukoza na tešče ≥ 7,0 mmol/l ali glukoza v naključnem vzorcu ≥ 11,1 mmol/l, se lahko sumi na že prej prisotno, a neprepoznano sladkorno bolezen. Če je glukoza na tešče med 5,1 in 6,9 mmol/l, se postavlja diagnoza NSB.
- Drugo trimesečje (24.-28. teden): Vsem nosečnicam, pri katerih v prvem trimesečju nismo ugotovili sladkorne bolezni, se opravi obremenitveni test z glukozo, imenovan oralni glukozni tolerančni test (OGTT).
Oralni glukozni tolerančni test (OGTT) za nosečnice:
Ta diagnostični test se običajno izvaja med 24. in 28. tednom nosečnosti. Nosečnica mora biti pred testom osem ur tešča, dovoljeno je le pitje vode. Test se izvaja po vsaj treh dneh običajne prehrane brez posebnih omejitev in ob običajni fizični aktivnosti.
Postopek OGTT 75 G:
- Začetni odvzem krvi: Nosečnici se odvzame vzorec krvi na tešče.
- Uživanje glukozne raztopine: Nosečnica v petih minutah spije raztopino, ki vsebuje 75 g glukoze v 250-300 ml vode. Če preiskovanka izbljuva zaužito raztopino, se test prekine.
- Nadaljnji odvzemi krvi: Sledi odvzem krvi po 60 in 120 minutah po zaužitju raztopine.
Diagnostične vrednosti za NSB po slovenskih smernicah (OGTT 75g):
Nosečnostna sladkorna bolezen je prisotna, če je dosežena ali presežena vsaj ena od naslednjih vrednosti:
- Glukoza na tešče: ≥ 5,1 mmol/l
- Glukoza 1 ura po zaužitju: ≥ 10,0 mmol/l
- Glukoza 2 uri po zaužitju: ≥ 8,5 mmol/l
Pomembno je vedeti, da je za diagnozo NSB dovolj, da je presežena samo ena od teh vrednosti. Če bi bila vrednost na tešče 7,0 mmol/l ali več, bi to nakazovalo na sladkorno bolezen, ki je bila prisotna že pred nosečnostjo, a ni bila odkrita.
Kako nosečnostna sladkorna bolezen škoduje zdravju matere in otroka?
Nezdravljena ali slabo obvladovana nosečnostna sladkorna bolezen predstavlja tveganje za številne zaplete:
Zapleti za mater:
- Preeklampsija: Nevarno stanje, ki se pojavi le v nosečnosti, značilno za visok krvni tlak in prisotnost beljakovin v urinu.
- Gestacijska hipertenzija: Povišan krvni tlak med nosečnostjo.
- Prezgodnji porod: Visok krvni tlak lahko ogrozi zdravje matere in povzroči prezgodnji porod.
- Okužbe sečil: Povečano tveganje za te okužbe.
- Polihidramnij: Prekomerno kopičenje plodovnice.
- Večja verjetnost carskega reza: Zaradi večje telesne teže otroka ali drugih zapletov.
Zapleti za plod in novorojenčka:
- Makrosomija: Otrok se rodi s prekomerno telesno težo (nad 4000 g), kar poveča tveganje za porodnih poškodb in distocijo ramen.
- Pospešena rast ploda: Z nesorazmernim debeljenjem in povečanjem nekaterih notranjih organov.
- Zaostajanje v rasti ploda: Če posteljica ne zagotavlja optimalne oskrbe.
- Pljučna nedozorelost: Pljuča otroka morda niso popolnoma razvita, kar lahko povzroči respiratorno stisko po porodu.
- Neonatalna hipoglikemija: Po rojstvu ima dojenček lahko nizek krvni sladkor, kar zahteva natančno spremljanje.
- Povečano tveganje za kasnejše zdravstvene težave: Otroci, ki so bili izpostavljeni NSB, imajo večje tveganje za razvoj sladkorne bolezni tipa 2, prekomerno telesno težo in visok krvni tlak v kasnejšem življenju.
Čeprav se zdi slika skrb vzbujajoča, je pomembno poudariti, da se ob ustrezni skrbi in zdravljenju otrok običajno normalno razvije in se rodi zdrav.
Zdravljenje nosečnostne sladkorne bolezni
Temelj zdravljenja NSB predstavljajo nefarmakološki ukrepi, ki v večini primerov zadoščajo za uravnavanje krvnega sladkorja:
- Prehrana: Ključnega pomena je zdrava, uravnotežena dieta, ki sledi načelom prehrane za sladkorno bolezen tipa 2. Priporoča se prehrana z nizkim glikemičnim indeksom, razdeljena na šest manjših obrokov dnevno. Cilj je zagotoviti zadostne potrebe ploda, hkrati pa ohranjati raven glukoze v krvi pod mejnimi vrednostmi. Pomembno je spremljati vsebnost ketonov v urinu, saj njihova prisotnost lahko kaže na neustrezno kalorično vrednost obrokov.
- Telesna aktivnost: Redna, zmerna telesna aktivnost, prilagojena nosečnici, je pomemben sestavni del zdravljenja. Priporoča se vsaj 30 minut zmerne aerobne aktivnosti dnevno, najbolje po obroku hrane, saj takrat najbolj učinkovito vpliva na regulacijo glukoze v krvi.
Farmakološko zdravljenje:
Če z dieto in telesno aktivnostjo v enem do dveh tednih ne dosežemo ciljnih vrednosti krvnega sladkorja, se uvede zdravljenje z zdravili.
- Inzulin: Je zdravilo prvega izbora za zdravljenje NSB. Inzulin je najučinkovitejše in najvarnejše sredstvo tako za nosečnico kot za otroka, saj ne prehaja skozi posteljico. Odmerki inzulina se lahko skozi nosečnost povečujejo. Zdravljenje z inzulinom je potrebno le do poroda.
- Tablete: Zdravljenje s tabletami za zniževanje krvnega sladkorja se uporablja le v primerih, ko zdravljenje z inzulinom ni primerno ali možno, vendar z zavedanjem slabših rezultatov v primerjavi z inzulinom. Metformin ali glibenklamid sta primera takih zdravil, ki se lahko uporabljata v nekaterih državah, vendar z previdnostjo.
Samokontrola glikemije
Redno samostojno merjenje krvnega sladkorja je bistveno za spremljanje učinkovitosti zdravljenja in sprejemanje pravilnih odločitev glede prehrane in telesne dejavnosti. Slovenske smernice določajo naslednje ciljne vrednosti za samokontrolo glukoze:
- Na tešče: < 5,3 mmol/l
- 1 ura po obroku: < 7,8 mmol/l
- 90 minut do 2 uri po obroku: < 6,7 mmol/l
Vodenje dnevnika samokontrole, kjer nosečnica zapisuje vrednosti glukoze, prehrano, telesno dejavnost in počutje, je pomemben pripomoček za zdravnika in za samo nosečnico pri obvladovanju bolezni.
Sodobne naprave za neprekinjeno merjenje glukoze (CGM) lahko nosečnicam prinesejo dodatne koristi, saj omogočajo stalno spremljanje ravni krvnega sladkorja in pomagajo pri zgodnjem prepoznavanju in preprečevanju tako hiperglikemije kot hipoglikemije.
Kaj se zgodi po porodu?
V večini primerov nosečnostna sladkorna bolezen po porodu izgine, še posebej, če je bila prehrana nosečnice dobro prilagojena. Če je bilo med nosečnostjo potrebno zdravljenje zЯкщо inzulinom, se ta terapija po porodu običajno ukine. Drugi dan po porodu se izvedejo ponovne meritve krvnega sladkorja. Če so vrednosti normalne, sladkorna bolezen ne obstaja več. V nasprotnem primeru je potrebno nadaljnje spremljanje, ki vključuje še en test krvnega sladkorja osem do dvanajst tednov po porodu.
Vendar pa je pomembno vedeti, da se nosečnostna sladkorna bolezen pogosto ponovi pri naslednji nosečnosti. Poleg tega obstaja veliko tveganje, da ženske, ki so prebolele to bolezen, pozneje v življenju zbolijo za sladkorno boleznijo tipa 2. Zato je po porodu priporočljivo nadaljevati z zdravim življenjskim slogom, vključno z rednim spremljanjem ravni sladkorja v krvi, zlasti če so prisotni drugi dejavniki tveganja.
Dolgotrajno spremljanje in preprečevanje prihodnjih zapletov
Ženske, ki so imele NSB, imajo bistveno povečano tveganje za razvoj sladkorne bolezni tipa 2 in srčno-žilnih bolezni v prihodnosti. Zato je ključnega pomena dolgotrajno spremljanje:
- OGTT po porodu: Vsem ženskam z NSB se opravi OGTT med 6 tedni in 6 meseci po porodu, da se odkrije trajna motnja presnove glukoze.
- Redni pregledi: Ženskam z normalnim OGTT po porodu se priporočajo pregledi za odkrivanje sladkorne bolezni vsaj na 3 leta.
- Zdrav življenjski slog: Dojenje vsaj 3 mesece, vzdrževanje zdrave telesne mase, redna telesna aktivnost in zdrava prehrana so ključni za zmanjšanje tveganja za prihodnje zaplete.
Zaključek: Priložnost za zgodnje ukrepanje
Nosečnostna sladkorna bolezen ni le začasna motnja v nosečnosti, temveč pomembno opozorilo na povečano metabolno tveganje. S pravočasnim prepoznavanjem, ustrezno obravnavo med nosečnostjo in skrbnim dolgotrajnim spremljanjem po porodu lahko bistveno zmanjšamo tveganje za zaplete pri materi in otroku ter zmanjšamo verjetnost za razvoj kroničnih bolezni v prihodnosti. Zavedanje o tej bolezni in aktivno sodelovanje nosečnice pri zdravljenju sta ključna za uspešno obvladovanje te vse pogostejše nosečnostne zaplete.
tags: #nosecniska #sladkorna #prsezene #vrednosti #po #obroku
