V sodobnem času se pari, ki načrtujejo družino ali pa se odločajo za trajne rešitve glede reprodukcije, soočajo z vrsto pomembnih odločitev in medicinskih postopkov. Dva med njimi, čeprav na prvi pogled nepovezana, igrata ključno vlogo v procesu načrtovanja družine in zagotavljanja zdravja tako staršev kot otroka: to sta merjenje nuhalne svetline v zgodnji nosečnosti ter sterilizacija kot oblika trajne kontracepcije. Oba postopka imata svoje specifične cilje, časovne okvire in pomene za posameznika ali par.
Sterilizacija: Trajna rešitev za kontracepcijo
Sterilizacija je medicinski poseg, ki trajno rešuje vprašanje kontracepcije. Obenem je to ena najbolj zanesljivih, varnih in cenovno dostopnih oblik preprečevanja nosečnosti. Kljub temu, da se za ta poseg pogosteje odločajo ženske, je pri moških lažji in bolj preprost. Zakonodaja v Sloveniji določa enake pogoje za sterilizacijo tako pri ženskah kot pri moških, s starostno mejo 35 let, razen v izrednih zdravstvenih primerih. Zahtevo za poseg lahko vloži le razsodna oseba, za katero naj bi se postopek izvedel, odobriti pa jo mora komisija za umetno prekinitev nosečnosti in sterilizacijo. Postopek se praviloma lahko opravi šele šest mesecev po odobritvi posega, kar posamezniku ali paru omogoča dovolj časa za premislek.
Sterilizacija pri ženskah
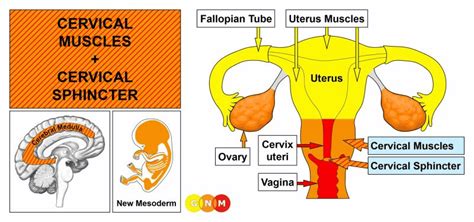
Pri ženskah sterilizacija poteka v splošni anesteziji, bolnišnična obravnava pa praviloma traja en dan. Sam poseg je zahtevnejši kot pri moških, saj se praviloma izvaja v operacijski dvorani s splošno anestezijo, laparoskopom in ekipo kirurgov. Poseg se dogaja na tkivih v globini trebuha. Sterilizacija se lahko izvede s prekinitvijo jajcevodov, kar ustvari prepreko, ki onemogoči potovanje jajčne celice skozi jajcevod v maternico oziroma potovanje semenčic skozi jajcevod. Ta poseg povzroči trajno neprehodnost jajcevodov, ki jo je težko popraviti. Zato zdravniki običajno odsvetujejo sterilizacijo ženskam pred 35. letom ali tistim, ki še nikoli niso rodile.
V zadnjem času se vse bolj priporoča odstranitev obeh jajcevodov, saj obstajajo dokazi, da rak na jajčniku, jajcevodu in na trebušni mreni pogosto vznikne prav iz jajcevodov. Pri takem načinu sterilizacije se jajcevoda tudi histopatološko pregledata. Ne glede na način posega, jajčnika ostaneta na svojem mestu in še naprej opravljata svojo funkcijo. Neplodnost je takojšnja. Ena od pomembnih prednosti sterilizacije je visoka zanesljivost posega. Ženska ali par nimata nobenih skrbi glede pravilne uporabe metode, niti se ni treba ukvarjati s pozabljanjem zaščite. Na zdravju ali počutju ni dolgoročnih sprememb. Menstrualni ciklus ostane enak, tako po dolžini kot po moči trajanja. Želja po spolnosti ne upade in je normalno prisotna. Nožnica ostane normalno vlažna in spolna dejavnost je možna ne glede na prisotnost ovulacije. Kontrolni pregledi niso potrebni. V izjemnih primerih je na željo osebe, kjer je bila sterilizacija opravljena, še vedno možna zanositev, vendar je to izjemno redko in zahteva nadaljnje medicinske postopke.
Sterilizacija pri moških (vazektomija)
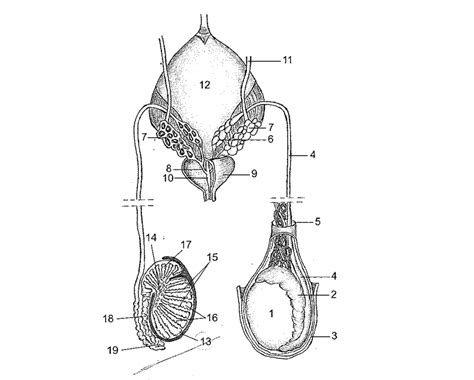
Sterilizacija pri moških, znana kot vazektomija, se običajno izvaja v zunajbolnišnični (ambulantni) obravnavi oziroma kot dnevna bolnišnična obravnava, brez splošne anestezije. V Sloveniji se na leto opravi čez 400 tovrstnih posegov. Za vazektomijo se odločajo moški različnih poklicev in socialnih skupin, večinoma tisti, ki imajo že več otrok in si jih ne želijo več. Pogosto navajajo, da so se za vazektomijo odločili zato, da bi ženskam ali partnerkam olajšali breme uporabe kontracepcije.
Gre za razmeroma preprost poseg v lokalni anesteziji, ki traja od 20 do 30 minut. Semenovoda, po katerih potujejo semenčice iz mod v penis, se podvežejo ali prerežejo. Po posegu v izlivu ni več semenčic, zato je oploditev nemogoča. To se preveri s pregledom semena nekaj tednov po posegu. Vazektomija v nobenem primeru ne vpliva na potenco. Zapletov je malo, najpomembnejši med njimi je lahko hematom mošnje.
Nuhalna svetlina: Zgodnje odkrivanje tveganja za kromosomske nepravilnosti
Nuhalna svetlina je presejalni ultrazvočni pregled, ki se izvaja med 11. in 14. tednom nosečnosti z namenom ocene tveganja za najpogostejše kromosomske napake pri plodu. Rezultat se izrazi kot statistična verjetnost. Časovni okvir za izvedbo pregleda je med 11. tednom + 3 dni in 13. tednom + 6 dni nosečnosti, oziroma ko je razdalja med trticama in temenom ploda (CRL) med 45 in 84 mm. Večja številka v izračunanem tveganju pomeni manjše tveganje za kromosomske nepravilnosti.
Nuhalna svetlina predstavlja nakopičeno tekočino v podkožju v predelu otrokovega vratu. V tem obdobju razvoja jo imajo vsi plodovi, vendar je pri tistih s kromosomskimi napakami, kot je trisomija 21 (Downov sindrom), ter pri nekaterih srčnih napakah, običajno povečana. Pri večini plodov s trisomijo 21 je debelina nuhalne svetline manjša od 4,5 mm, pri trisomijah 13 ali 18 pa se giblje med 4,5 in 8,4 mm. Ko prejmete izvid, se ne osredotočajte le na milimetre, temveč na končni izračun tveganja.
Interpretacija rezultatov in priporočeni nadaljnji koraki
Rezultati pregleda nuhalne svetline se kategorizirajo glede na stopnjo tveganja:
- Nizko tveganje (nad 1:1000): Priporoča se redna morfologija v 20. tednu nosečnosti.
- Mejno tveganje (med 1:300 in 1:1000): Priporoča se premislek o neinvazivnem prenatalnem testiranju (NIPT) ali nadaljevanju diagnostike.
- Visoko tveganje (pod 1:300): Priporoča se invazivna prenatalna diagnostika, kot je biopsija horionskih resic (BHR) ali amniocenteza, s katero se sum na kromosomopatijo potrdi ali ovrže.
Pomembno je, da pregled opravi ginekolog z veljavno licenco fundacije FMF (Fetal Medicine Foundation), kar zagotavlja kakovost meritev. Nuhalna svetlina je usmerjena predvsem v odkrivanje kromosomskih napak in nekaterih večjih nepravilnosti organov. Za natančen pregled vseh organov je ključna morfologija v 20. tednu nosečnosti.
Odsotnost nosne kosti pri nuhalni svetlini statistično poveča tveganje za Downov sindrom, vendar se včasih le ne vidi zaradi trenutne lege otroka. Prisotnost nosne kosti lahko izračunano tveganje razpolovi. Tudi za preverjanje prisotnosti nosne kosti je potrebna licenca, saj se lahko nepoučeni zmotijo. Če plod ni bil v pravem položaju za preverjanje prisotnosti nosne kosti, to ne pomeni, da je ni, temveč da je ni bilo mogoče preveriti.
First Trimester & Ectopic Pregnancy Ultrasound Image Appearances
Kombinacija z dvojnim hormonskim testom za večjo zanesljivost
Test nuhalne svetline je še bolj zanesljiv, če se združi z določitvijo koncentracije dveh hormonov v vzorcu krvi matere - dvojni hormonski test (DHT). Pri tem testu se določata hormona beta HCG (β-hCG) in PAPP-A (protein A povezan s nosečnostjo). Ti hormoni, ki jih proizvaja posteljica, so v primeru nekaterih kromosomskih napak spremenjeni. Pri Downovem sindromu je β-hCG statistično višji, PAPP-A pa nižji kot pri zdravem plodu, vendar se njuni vrednosti v velikem delu prekrivata. Kombinacija merjenja nuhalne svetline in dvojnega hormonskega testa poveča stopnjo odkrivanja kromosomskih nepravilnosti na približno 90 %. Zanesljivost samega merjenja nuhalne svetline je okoli 80 %.
Znanstveni program londonske fundacije Fetal Medicine Foundation, ki poleg meritev upošteva tudi starost nosečnice, omogoča izračun tveganja (verjetnosti) za rojstvo ploda s trisomijo 21, 18 ali 13. V primeru, ko je izračunano tveganje večje od 1:300, nosečnico napotijo na diagnostično preiskavo - biopsijo horionskih resic ali amniocentezo.
V Sloveniji je pregled nuhalne svetline za ženske, mlajše od 35 let, samoplačniški, s ceno med 60 in 100 EUR. Če ste ob predvidenem datumu poroda starejši od 35 let, vam preiskava pripada na napotnico. Nosečnice, stare med 35 in 37 let v času pričakovanega dneva poroda, imajo pravico do presejalnega testa, ki je lahko merjenje nuhalne svetline ali trojni presejalni test (THT). Po 37. letu starosti v času pričakovanega dneva poroda ima nosečnica pravico do kariotipizacije (biopsija horionskih resic ali amniocenteza).
Tveganje glede na starost matere
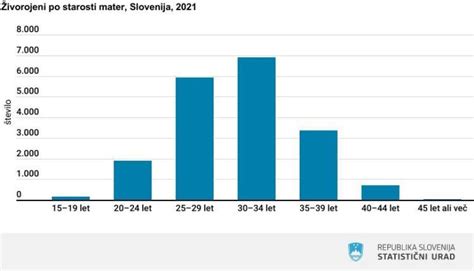
Tveganje za rojstvo otroka s kromosomsko napako narašča s starostjo matere. Na primer, pri 20 letih je tveganje za trisomijo 21 približno 1:1527, medtem ko pri 40 letih naraste na približno 1:97. Presejanje samo na podlagi starosti nosečnic ni dovolj učinkovito, saj bi tako odkrili le približno 30 % plodov z Downovim sindromom. Zato je priporočljivo vsaj en od presejalnih testov, med katerimi se večina nosečnic odloči za nuhalno svetlino.
Pomen celostnega pristopa k nosečnosti in reproduktivnemu zdravju
Odločitev za trajno kontracepcijo ali za zgodnje odkrivanje morebitnih nepravilnosti pri plodu sta pomembna koraka, ki zahtevata premišljenost in dostop do kakovostnih informacij. Sterilizacija ponuja trajno rešitev za pare, ki so prepričani o svoji reproduktivni odločitvi, medtem ko merjenje nuhalne svetline predstavlja ključni presejalni test v zgodnji nosečnosti, ki lahko pari zagotovi mirnejše nadaljevanje nosečnosti ali pa jih usmeri na nadaljnje diagnostične postopke. Oba vidika poudarjata pomen aktivnega sodelovanja posameznika ali para v procesu skrbi za reproduktivno zdravje in dobrobit prihodnjega otroka. Poleg strokovnih medicinskih informacij so za nosečnice in pare na voljo tudi celostni programi, kot je Šola za starše, ki ponuja podporo skozi celotno nosečnost in poporodno obdobje, vključno z informacijami o lajšanju bolečin med porodom, negi dojenčka in dojenju.
