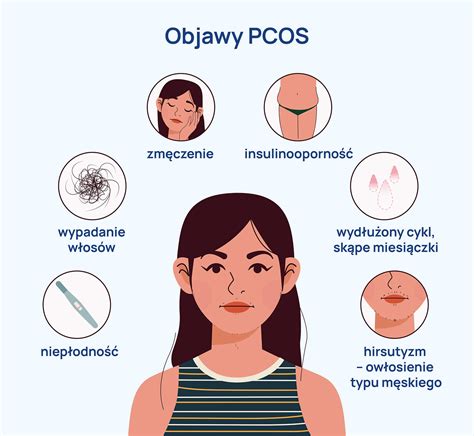
Sindrom policističnih jajčnikov (PCOS) je kompleksna endokrina motnja, ki prizadene približno sedem odstotkov žensk v rodni dobi in predstavlja najpogostejši vzrok ženske neplodnosti. Gre za stanje, ki ga zaznamujejo številne drobne ciste na jajčnikih, kar vpliva na njihovo reproduktivno sposobnost. Ključnega pomena za razumevanje PCOS je zavedanje, da gre za prepletenost genetskih in okoljskih dejavnikov, ki skupaj vodijo v hormonsko neravnovesje.
Vzroki in dejavniki tveganja za nastanek PCOS
Natančno določenega vzroka za nastanek sindroma policističnih jajčnikov še ni povsem pojasnjen, vendar velik delež k njegovemu razvoju pripisujejo vplivom dednosti in okolja. Genetska predispozicija igra pomembno vlogo, saj se PCOS pogosteje pojavlja v nekaterih družinah. Kljub temu pa izrazitost simptomov PCOS v veliki meri temelji na življenjskem slogu posameznice.
Med dejavnike tveganja, ki lahko prispevajo k razvoju ali poslabšanju PCOS, spadajo:
- Debelost in prekomerna telesna teža: Povečana telesna teža je pogosto povezana s PCOS in lahko poslabša simptome. Izguba že 5% telesne teže lahko prinese izredno pozitivne spremembe, kot je ponovna vzpostavitev ovulacijskega cikla. Vendar je treba poudariti, da je izguba telesne teže pri ženskah s PCOS težja kot pri zdravih posameznicah, a je kljub temu mogoča z majhnimi, postopnimi spremembami v vsakodnevnem življenju.
- Pomanjkanje telesne dejavnosti: Nezadostna telesna aktivnost negativno vpliva na hormonsko ravnovesje in lahko poslabša inzulinsko rezistenco.
- Družinska anamneza: Če se PCOS pojavlja v vaši družini, je verjetnost za njegov razvoj pri vas večja.
Diagnoza PCOS: Ključni znaki
Za postavitev diagnoze sindroma policističnih jajčnikov so potrebna vsaj dva od naslednjih treh ključnih znakov:
- Odsotnost ovulacije ali neredna ovulacija (oligo-anovulacija): Ženske s PCOS proizvajajo preveč androgenih, oziroma moških hormonov (testosteron), ki negativno vplivajo na ali preprečujejo ovulacijo. To pomeni, da se jajčece iz jajčnika ne sprosti redno ali sploh ne. Kljub temu pa je pomembno vedeti, da se poznamo več različnih fenotipov PCOS, med katerimi je moč najti tudi ovulatorni PCOS. Prav tako pa pri drugih fenotipih, kljub oligo-anovulaciji, do ovulacije vseeno lahko prihaja. V osnovi to pomeni, da je spontana zanositev možna, a izredno otežena, in pari se lahko v takšni situaciji trudijo tudi več let.
- Povišane ravni androgenov v krvi: Povišane ravni moških hormonov, kot je testosteron, se lahko kažejo s kliničnimi znaki, kot so hirzutizem (pretirana poraščenost, pogosto pod popkom ali nad sramno kostjo), akne in včasih nižji glas. Pri 40-60% oseb s PCOS je serumska koncentracija testosterona visoka.
- Prisotnost cist na jajčnikih: Ciste na jajčnikih, ki so v bistvu nepočenjeni folikli, se lahko ugotovijo z ultrazvočnim slikanjem. Pri tem je pomembno poudariti, da so tako akne kot tudi policistični jajčniki v določenem starostnem obdobju zelo pogosti in niso vedno znak PCOS.
Pomembno je omeniti, da se stanje po porodu lahko spremeni, kar potrjuje tudi izkušnja 29-letne ženske, ki je po porodu in med dojenjem sicer imela bolečine v spodnjem delu trebuha in izostanek menstruacije. Ginekolog je ob ultrazvočnem pregledu sicer zaznal znake ovulacije, a obenem tudi, da jajčniki delujejo "dokaj mrtvi" in skoraj malo policistični, čeprav pred zanositvijo ni imela težav z rednimi menstrualnimi cikli. To kaže na možnost, da se stanje po porodu lahko poslabša ali da se ciste razvijejo. V takšnih primerih lahko ciklus traja tudi do tri mesece po dokončnem prenehanju dojenja, da se ponovno vzpostavi.
Hormonsko neravnovesje in inzulinska rezistenca
Za sindrom policističnih jajčnikov je značilno porušeno ravnovesje med ženskimi in moškimi hormoni, pri čemer se tvori preveč moškega hormona testosterona. To hormonsko neravnovesje močno vpliva na reproduktivno zdravje. Ženske s PCOS imajo pogosto visoko raven luteinizirajočega hormona (LH), povišano pa je tudi raven estrogenov in androgenega hormona, testosterona. Primanjkuje tudi progesterona, in ker ima oseba običajno normalne vrednosti estrogenov, to lahko vodi v estrogensko dominanco (estrogenov je relativno več kot progesterona).
Pomemben vidik PCOS je tudi inzulinska rezistenca, kar pomeni, da se občutljivost celic za inzulin zmanjša. Inzulin je hormon, ki nastaja v trebušni slinavki in celicam v telesu pomaga sladkor (glukozo) pretvoriti v energijo. Ženske s PCOS imajo pogosto višje ravni inzulina. V kolikor se v telesu ne proizvaja dovolj inzulina ali če se je razvila inzulinska rezistenca, se lahko raven sladkorja v krvi poveča. Hiperinsulinemija (povečana koncentracija inzulina v krvi) lahko vodi v povečano izločanje ovarijskih androgenov. Insulin obenem zavira sintezo SHBG (globulin, ki veže spolne hormone) v jetrih, kar še poveča koncentracijo prostih androgenov v krvi. LH dodatno povečuje tvorbo androgenov v jajčniku, obenem pa moti normalen razvoj vodilnega folikla v jajčniku. Hiperinsulinemija posledično vodi tudi v razvoj motene tolerance za glukozo, zaradi povečane vaskularne in endotelijske reaktivnosti v arterijsko hipertenzijo ter v dislipidemijo (moteno razmerje med različnimi maščobami v krvi).
Zdravljenje PCOS: Cilji in pristopi
Ker še ni popolnoma jasno, kaj točno povzroča sindrom policističnih jajčnikov, je zdravljenje usmerjeno predvsem v lajšanje in odpravljanje simptomov, ne v zdravljenje samega sindroma. Pristopi k zdravljenju so individualizirani in odvisni od izraženosti simptomov ter predvsem od želje po zanositvi.

Glavni cilji zdravljenja vključujejo:
Uravnavanje menstrualnega cikla in spodbujanje ovulacije:
- Kombinirane kontracepcijske tablete: Te vsebujejo estrogen in progestin ter delujejo tako, da znižajo vrednosti androgenih (moških) hormonov. Na ta način uravnavajo neredne krvavitve, akne ter poraščenost, hkrati pa služijo tudi kot kontracepcija.
- Progestini (npr. Dabroston): Ti ne ščitijo pred nosečnostjo in ne znižujejo vrednosti androgenih hormonov, pomagajo pa pri uravnavanju ciklusa.
- Klomifen (npr. Clomid): To je anti-estrogeno zdravilo, ki se ga jemlje v prvem delu ciklusa. Pripomore k ali omogoči ovulacijo. Do leta 2019 je veljal kot zdravilo izbire za spodbujanje ovulacije.
- Letrozol (npr. Femara): V osnovi je to zdravilo za hormonsko-odzivnega raka dojke, ki prav tako deluje anti-estrogeno in omogoči ovulacijo. V novih smernicah zdravljenja je postalo zdravilo izbire za spodbujanje ovulacije.
- Gonadotropini: Ti hormoni se uporabljajo za neposredno stimulacijo jajčnikov.
Nadzor inzulinske rezistence in preprečevanje diabetesa tipa 2:
- Metformin (npr. Aglurab): V osnovi je to zdravilo za diabetike, ki lahko ženskam s PCOS pomaga pri nadziranju ravni inzulina, oziroma inzulinske rezistenci, in ščiti pred razvojem diabetesa tipa 2. Pozitivno vpliva tudi na plodno sposobnost in lahko pomaga pri zanositvi.
Lajšanje simptomov, kot so hirzutizem in akne: Zdravljenje s kombiniranimi kontracepcijskimi tabletami in antiandrogenimi zdravili je pogosto učinkovito.
Kirurški posegi:
- Driling jajčnikov oz. laparoskopska elektrokavtizacija ovarijev (LEKO): Je poseg, ki se izvede v splošni anesteziji in traja približno 30 minut. Svetuje se ženskam s PCOS, ki kljub izgubi odvečne telesne teže (znižanju indeksa telesne mase) in hormonski terapiji (Clomid, Femara), ne uspejo priti do ovulacij. Pri ustvarjanju lukenj se prebije trše zunanje tkivo jajčnika in posledično se zniža raven testosterona, LH ter razmerje med LH in FSH. Uspešnost posega ima velik razpon (približno 35% pa vse do 80%) in variira od ženske do ženske.
Laparoscopic ovarian drilling
Vloga življenjskega sloga: Prehrana in telesna teža
Izjemnega pomena za nadzor bolezni je izguba odvečne telesne teže oziroma nadzorovana telesna teža. Že omenjena izguba 5% telesne teže lahko pri nekaterih ženskah celo vzpostavi redne menstrualne cikle z bolj pogostimi ovulacijami in tako omogoči zanositev.
Poleg telesne teže ima ključno vlogo tudi ustrezna prehrana. Priporoča se vključevanje živil z nizkim glikemičnim indeksom, kot so zelenjava, stročnice, oves, ječmen in kvinoja. V vsakodnevne obroke je potrebno vnesti tudi veliko prehranskih vlaknin. S pravilno prehrano se zmanjšuje raven inzulina v krvi, prav tako pa se vzpostavlja normalna telesna masa, kar močno poveča možnost zanositve. Pomembno je tudi zmanjšati vnos predelane hrane, saj ta pogosto vsebuje veliko dodatkov in kemikalij, ki lahko prispevajo k hormonskemu neravnovesju.
Mioinositol: Nova perspektiva v zdravljenju
V zadnjih desetih letih se po svetu uveljavlja terapija z mioinositolom, ki je psevdovitamin iz skupine B. Številne študije potrjujejo pozitiven vpliv inositola na metabolizem in hormonsko ravnovesje pri ženskah s PCOS. Študije so pokazale znižanje inzulinske rezistence, krvnega sladkorja na tešče, krvnega tlaka, trigliceridov in holesterola v krvi. Mioinositol pospešuje pretvorbo glukoze v glikogen v jetrih in zmanjša tvorbo androgenov pod vplivom insulina.
Vpliv PCOS na dojenje
Zanimivo je, da lahko sindrom policističnih jajčnikov vpliva tudi na tvorbo mleka. Nekatere ženske s PCOS imajo težave z dojenjem zaradi premalo mleka, medtem ko imajo druge celo preveč mleka. Vendar pa policistični jajčniki niso nujno vzrok za težave z dojenjem. V primeru, ko mati ni uspela z dojenjem, je pomembno prepoznati, da to ni odraz njene "manjvrednosti" ali krivde, temveč lahko gre za posledico kompleksnih hormonskih dejavnikov ali drugih objektivnih okoliščin, kot je na primer zlatenica pri novorojenčku, ki lahko ovira učinkovito sesanje. Z vsako nosečnostjo pa se lahko poveča možnost za uspeh pri dojenju, saj se mlečni vodi lahko razraščajo.
Zaključek
Sindrom policističnih jajčnikov je večplasten sindrom, ki zahteva celostno obravnavo. Zavedanje o vzrokih, simptomih in možnostih zdravljenja, skupaj z aktivnim sodelovanjem pri spremembah življenjskega sloga, je ključno za izboljšanje kakovosti življenja žensk s PCOS in za obvladovanje te kompleksne motnje. Če pri sebi opažate zgoraj naštete simptome ali imate težave z zanositvijo, se odpravite k ginekologu.
tags: #policisticni #jajcniki #po #porodu
