Zunajmaternična nosečnost, znana tudi kot ektopična nosečnost, predstavlja resen zaplet, ki zahteva takojšnjo medicinsko pozornost. Nastane, ko se oplojeno jajčece ne ugnezdi v maternici, temveč se začne razvijati izven njene glavne votline. Ta nenavaden pojav lahko vodi do resnih zdravstvenih težav, vključno z življenjsko nevarnimi krvavitvami, zato je ključnega pomena njeno zgodnje prepoznavanje in ustrezno zdravljenje.
Kaj je zunajmaternična nosečnost?
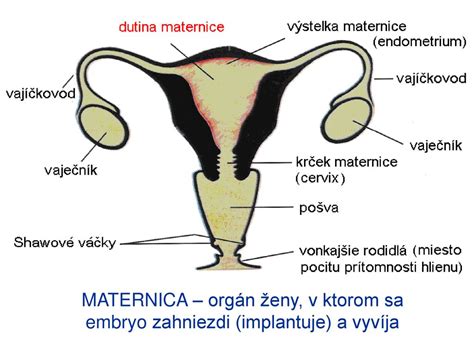
Nosečnost se začne z oplojenim jajčecem. Običajno se oplojeno jajčece pritrdi na sluznico maternice, kjer se nato razvija plod. Zunajmaternična nosečnost pa se pojavi, ko se oplojeno jajčece implantira in začne rasti zunaj glavne votline maternice. Maternica je edini organ v ženskem telesu, ki je prilagojen za varno raztezanje in nošenje ploda skozi celotno nosečnost. Jajcevodi, po katerih jajčece potuje iz jajčnikov v maternico, niso zgrajeni za tovrstno rast in se lahko pod pritiskom razpočijo.
Najpogostejše mesto za zunajmaternično ugnezditev je jajcevod, kar imenujemo tubarna nosečnost. Približno 90 % vseh zunajmaterničnih nosečnosti se zgodi prav v jajcevodih. Vendar pa se v redkih primerih lahko zunajmaternična nosečnost pojavi tudi na drugih lokacijah, kot so jajčniki, maternični vrat (spodnji del maternice, ki se povezuje z nožnico) ali v trebušni votlini.
Zunajmaternična nosečnost ne more potekati normalno. Oplojeno jajčece zunaj maternice nima pogojev za preživetje in nadaljnji razvoj. Rastoče tkivo lahko povzroči resne poškodbe, vključno s smrtno nevarno krvavitvijo, če stanje ni ustrezno zdravljeno. V primeru razpoka jajcevoda lahko pride do obsežne notranje krvavitve v trebuhu, kar predstavlja izredno nevarno stanje, ki zahteva nujno medicinsko intervencijo.
Kako pogoste so zunajmaternične nosečnosti?
Zunajmaternična nosečnost se pojavi pri približno 1 do 2 % vseh nosečnosti. Čeprav se zdi, da je to razmeroma majhen odstotek, je zaradi potencialno resnih posledic pomembno, da se o tem stanju ozaveščajo vse ženske v rodni dobi. Pri ženskah, ki so uporabile tehnologijo asistirane reprodukcije, kot je oploditev z vitro (IVF), se tveganje za zunajmaternično nosečnost nekoliko poveča in lahko znaša do 5 %.
Simptomi zunajmaternične nosečnosti
Zgodnji simptomi zunajmaternične nosečnosti so lahko zelo podobni ali celo enaki zgodnjim znakom normalne nosečnosti. To lahko povzroči zmedo in zamudo pri diagnosticiranju. Med pogoste znake, ki so lahko prisotni pri obeh stanjih, sodijo izostanek menstruacije, občutljive in boleče prsi ter občutek utrujenosti.
Vendar pa obstajajo tudi specifični simptomi, ki lahko nakazujejo na zunajmaternično nosečnost. Ti vključujejo:
- Bolečine v medenici ali trebuhu: Te bolečine so lahko blage ali močne, tope ali ostre. Pogosto se pojavljajo na eni strani medeničnega območja. Tina, ki je doživela dve zunajmaternični nosečnosti, je opisala, da je imela bolečine le v enem predelu, ki so bile sprva podobne bolečinam ob širjenju maternice, a so postajale vse močnejše in so bile skoncentrirane na isti točki.
- Vaginalne krvavitve: Krvavitev je lahko svetlo rdeča, temno rjava ali rožnata. Lahko je konstantna ali občasna, močnejša ali šibkejša od običajne menstruacije. V nekaterih primerih je krvavitev lahko zelo močna.
- Omotičnost ali šibkost: Ti občutki lahko kažejo na začetek notranje krvavitve ali šoka.
- Bolečine v rami: Nepričakovana bolečina v rami, še posebej, če se pojavi pri ležanju, je lahko znak, da je prišlo do krvavitve v trebušno votlino in draženja diafragme.
- Potreba po gibanju črevesja ali rektalni pritisk: To je lahko posledica pritiska rastoče nosečnosti ali krvavitve v medeničnem območju.
Znaki zapletov (razpoka jajcevoda): Če oplojeno jajčece še naprej raste v jajcevodu, lahko cev poči. To je nujno medicinsko stanje, ki ga spremljajo:
- Nenadna, ostra in izjemno močna bolečina v spodnjem delu trebuha.
- Močna notranja krvavitev.
- Omedlevica ali izguba zavesti.
- Nizek krvni tlak (hipotenzija).
- Hitro bitje srca (tahikardija).
- Znaki šoka.
Če se pojavi kateri koli od teh simptomov, je nujno takoj poiskati zdravniško pomoč ali se odpraviti na urgenco.
Kaj povzroča zunajmaternično nosečnost?
Natančen vzrok za nastanek zunajmaternične nosečnosti še vedno ni popolnoma jasen. Vendar pa obstaja več dejavnikov tveganja, ki lahko povečajo verjetnost za njen razvoj. Glavni mehanizem je oviran prehod oplojenega jajčeca iz jajčnikov skozi jajcevode v maternično votlino. To se lahko zgodi zaradi:
- Poškodbe ali zožitve jajcevodov: Najpogostejši vzrok za to je vnetje ali brazgotinjenje, ki lahko nastane kot posledica:
- Pelvične vnetne bolezni (PID): To je okužba reproduktivnih organov, ki jo pogosto povzročajo spolno prenosljive okužbe, kot sta Chlamydia trachomatis ali Neisseria gonorrhoeae. PID lahko povzroči brazgotinjenje in zožitev jajcevodov.
- Predhodnih operacij na jajcevodih ali medeničnem območju: Operativni posegi lahko povzročijo brazgotinjenje, ki ovira gibljivost jajcevodov.
- Vnetja ali okužbe: Ne le PID, ampak tudi druge okužbe lahko povzročijo vnetje reproduktivnih organov.
- Nepravilna oblika jajcevodov: Če so jajcevodi po obliki nenavadni, to lahko oteži pot oplojenega jajčeca.
- Endometrioza: Bolezens, pri kateri se tkivo, podobno maternični sluznici, nahaja zunaj maternice. Endometrioza lahko povzroči brazgotinjenje in adhezije v medeničnem območju, kar lahko vpliva na delovanje jajcevodov.
- Uporaba znotrajmaterničnega vložka (IUD): Čeprav IUD-ji zmanjšujejo splošno tveganje za nosečnost, se v redkih primerih, ko do nosečnosti vseeno pride z nameščenim IUD-jem, ta pogosteje razvije kot zunajmaternična.
- Težave z zanositvijo ali zdravljenje z asistirano reprodukcijo (IVF): Ženske, ki imajo težave z zanositvijo ali so podvržene IVF-ju, imajo povečano tveganje.
- Starost: Ženske, starejše od 35 let, imajo nekoliko večje tveganje za zunajmaternično nosečnost v primerjavi z mlajšimi ženskami.
- Kajenje: Kajenje lahko negativno vpliva na delovanje jajcevodov in poveča tveganje.
- Spolni partnerji: Večje število spolnih partnerjev lahko poveča tveganje za spolno prenosljive okužbe, ki so dejavnik tveganja za PID.
Pomembno je omeniti, da do 50 % žensk, ki doživijo zunajmaternično nosečnost, nima znanih dejavnikov tveganja. To poudarja pomen splošne ozaveščenosti in zgodnjega odkrivanja.
Diagnostika zunajmaternične nosečnosti
Zgodnje odkrivanje zunajmaternične nosečnosti je ključnega pomena za uspešno zdravljenje in preprečevanje resnih zapletov. Ker so zgodnji simptomi lahko podobni simptomom običajne nosečnosti, zdravniki uporabljajo več metod za natančno diagnozo:
- Test nosečnosti: Pozitiven test nosečnosti je prvi korak. Lahko gre za urinski ali krvni test, ki zazna hormon hCG (humani horionski gonadotropin), ki ga telo proizvaja med nosečnostjo.
- Krvne preiskave: Poleg hCG se lahko merijo tudi druge vrednosti, kot je raven progesterona. Pri zunajmaternični nosečnosti raven hCG običajno narašča počasneje ali pa ne doseže pričakovanih vrednosti za določeno gestacijsko starost. V primeru zunajmaternične ali tubarne nosečnosti, ki praviloma ni anembrijska (ne vsebuje živega zarodka), je raven ß-hCG pomembno nižja kot pri normalni nosečnosti v maternici, prav tako ne pride do pravilnega porasta ali podvajanja ß-hCG. Prisoten je nezadosten porast vrednosti, mirovanje ali rahel padec.
- Ultrazvočni pregled: Transvaginalni ultrazvok je najpomembnejše orodje za diagnosticiranje zunajmaternične nosečnosti. Omogoča vizualizacijo maternice in odkrivanje morebitnega zarodka izven maternične votline. Vendar pa v zelo zgodnji fazi nosečnosti, ko je zarodek še zelo majhen, ultrazvok morda ne bo mogel nedvoumno potrditi zunajmaternične nosečnosti. V teh primerih je potreben nadaljnji nadzor.
- Medenični pregled: Zdravnik lahko med pregledom zazna občutljivost, bolečino ali nenormalno tvorbo v medeničnem območju.
Večina zunajmaterničnih nosečnosti se odkrije v prvem trimesečju, pogosto okoli 8. tedna nosečnosti. Vendar pa je zaradi narave stanja diagnoza lahko izziv, saj ni vedno prisotnih jasnih in specifičnih znakov.
Zdravljenje zunajmaternične nosečnosti
Zunajmaternična nosečnost zahteva takojšnje zdravljenje, saj se oplojeno jajčece ne more razviti izven maternice in predstavlja resno nevarnost za zdravje ženske. Možnosti zdravljenja so odvisne od stadija nosečnosti, prisotnosti simptomov, splošnega zdravstvenega stanja ženske in ali je prišlo do razpoka jajcevoda.
Obstajajo tri glavne metode zdravljenja:
Medikamentozno zdravljenje (z zdravili):
- Ta metoda je običajno na voljo v zgodnjih fazah zunajmaternične nosečnosti, ko še ni prišlo do razpoka jajcevoda ali obsežne notranje krvavitve.
- Najpogosteje uporabljeno zdravilo je metotreksat. To zdravilo deluje tako, da zaustavi hitro delitev celic v razvijajočem se zarodku in omogoči telesu, da absorbira preostalo tkivo.
- Metotreksat se običajno aplicira z intramuskularno injekcijo. Po zdravljenju je potreben skrbni nadzor z rednimi krvnimik preiskavami ravni hCG, da se zagotovi učinkovitost zdravljenja. Če raven beta hCG ostane visoka, bo morda potreben še en odmerek zdravila.
- Za tovrstno zdravljenje se nosečnost mora nahajati v jajcevodih, brez rupture ali znakov nestabilne krvavitve.
Kirurško zdravljenje (operacija):
- Operacija je pogosto potrebna v primerih, ko je zunajmaternična nosečnost napredovala, ko obstaja nevarnost razpoka jajcevoda ali ko je že prišlo do razpoka in obsežne notranje krvavitve.
- Laparoskopija: To je minimalno invazivna kirurška metoda, ki se izvaja skozi majhne reze v trebuhu. Zdravnik uporabi tanko cevko z kamero (laparoskop) in majhna kirurška orodja za odstranitev nosečnosti.
- Salpingostomija: V nekaterih primerih, ko je jajcevod še intakten, se lahko nosečnost odstrani skozi majhen rez na jajcevod, medtem ko se jajcevod sam pusti, da se zaceli.
- Salpingektomija: Če je jajcevod močno poškodovan ali počil, ga je morda treba odstraniti v celoti.
- Abdominalna operacija (laparotomija): V nujnih primerih, ko je potrebna hitra intervencija zaradi obsežne krvavitve ali nestabilnosti pacientke, se lahko izvede odprta operacija skozi večji rez na trebuhu.
Ekspektativno zdravljenje (opazovanje):
- V zelo redkih primerih, ko je nosečnost zelo zgodnja in skorajda ni simptomov, se lahko zdravnik odloči za skrbno opazovanje. To pomeni redne preglede in meritve ravni hCG, da se spremlja, ali se nosečnost spontano razrešuje. Ta pristop je zelo redek in zahteva izjemno natančen nadzor.
Izbira metode zdravljenja je individualna in odvisna od številnih dejavnikov, vključno z zdravstvenim stanjem ženske, obsegom krvavitve in poškodbe jajcevodov ter ali je drugi jajcevod zdrav.
Laparoscopic and open cholecystectomy surgery (animation)
Zapleti zunajmaternične nosečnosti
Neustrezno ali nezdravljena zunajmaternična nosečnost lahko povzroči resne in potencialno smrtne zaplete. Glavna nevarnost izvira iz dejstva, da jajcevod ni sposoben zadržati rastočega ploda. Ko jajcevod poči, pride do obsežne notranje krvavitve v trebušno votlino. Ta krvavitev lahko povzroči:
- Hemoragični šok: Huda izguba krvi lahko povzroči močan padec krvnega tlaka, hitro bitje srca, omedlevico in lahko vodi v odpoved organov in smrt, če ni takoj zdravljena.
- Poškodbe reproduktivnih organov: Razpoka jajcevoda in notranja krvavitev lahko povzročijo trajne poškodbe reproduktivnih organov.
- Neplodnost: Odstranitev jajcevoda lahko zmanjša plodnost, čeprav je z enim zdravim jajcevodom še vedno mogoče zanositi.
- Povečano tveganje za ponovno zunajmaternično nosečnost: Ženske, ki so že imele zunajmaternično nosečnost, imajo povečano tveganje za ponovitev tega zapleta.
Ali je po zunajmaternični nosečnosti mogoče ponovno zanositi?
Da, večina žensk po zunajmaternični nosečnosti še vedno lahko zanosi in rodi zdravega otroka. Zunajmaternična nosečnost ne pomeni nujno konca možnosti za prihodnje nosečnosti.
- Ob enem zdravem jajcevodu: Če je bil odstranjen le en jajcevod, drugi pogosto zadostuje za normalno zanositev.
- Po operaciji: Po kirurškem posegu je pomembno, da si ženska popolnoma opomore. Zdravnik bo svetoval glede primernega časa za ponovno poskus zanositve, ki je običajno vsaj tri mesece po zdravljenju. To daje jajcevodom čas za celjenje in zmanjša tveganje za novo zunajmaternično nosečnost.
- Pogovor z zdravnikom: Pred ponovnim poskusom zanositve je ključnega pomena pogovor z ginekologom. Zdravnik lahko oceni vzroke za prejšnjo zunajmaternično nosečnost, preveri stanje preostalih reproduktivnih organov in svetuje glede morebitnih dodatnih tveganj ali potrebnih previdnostnih ukrepov.
Dobra novica je, da je po ustrezno zdravljeni zunajmaternični nosečnosti mogoča zdrava donošena nosečnost.
Kako zmanjšati tveganje za zunajmaternično nosečnost?
Zunajmaternične nosečnosti ni mogoče povsem preprečiti, saj lahko nastane tudi brez znanih dejavnikov tveganja. Vendar pa lahko z nekaterimi ukrepi zmanjšamo verjetnost za njen razvoj:
- Preprečevanje spolno prenosljivih okužb: Redni pregledi in varno spolno vedenje lahko zmanjšajo tveganje za PID, ki je eden glavnih vzrokov za poškodbe jajcevodov.
- Opustitev kajenja: Kajenje negativno vpliva na plodnost in delovanje jajcevodov.
- Vzdrževanje zdrave telesne teže: Prekomerna telesna teža je lahko povezana z nekaterimi reproduktivnimi težavami.
- Skrb za reproduktivno zdravje: Redni ginekološki pregledi in pravočasno zdravljenje vnetnih procesov lahko pomagajo ohranjati zdravje reproduktivnega sistema.
- Posvetovanje ob uporabi kontracepcije: Pri izbiri metode kontracepcije, še posebej ob uporabi IUD-ja, se posvetujte z zdravnikom o morebitnih tveganjih in prednostih.
Zunajmaternična nosečnost je lahko nepričakovana in strašljiva izkušnja, ki lahko povzroči veliko čustvenega stresa, vključno z žalostjo, šokom in tesnobo. Zavedanje o simptomih, dejavnikih tveganja in možnostih zdravljenja je ključnega pomena za hitro ukrepanje in ohranjanje zdravja.
tags: #ruptura #tubae #ob #izvenmaternicni #nosecnosti
