Redni pregledi v obdobju nosečnosti so ključnega pomena tako za ohranjanje zdravja nosečnice kot tudi ploda in kasneje otroka. Z njimi se lahko informiramo, pravočasno prepoznamo morebitne zdravstvene težave in tudi ustrezno ukrepamo. In čeprav večina nosečnosti napreduje brez večjih težav, je vseeno bolje, da opravimo vse potrebne preiskave, včasih še dodatne, če je treba. V tem članku bomo podrobneje raziskali vprašanje slikanja hrbtenice (in drugih delov telesa) med zgodnjo nosečnostjo, pa tudi druge pomembne vidike preventivnih pregledov in diagnostičnih metod.
Preventivni Pregledi v Nosečnosti: Temelj Zdrave Nosečnosti
Vsaki nosečnici je v okviru osnovnega zdravstvenega zavarovanja omogočenih deset preventivnih pregledov. V okvir teh pregledov spadata tudi dve ultrazvočni preiskavi. Izmed desetih preventivnih pregledov jih pet opravi ginekolog, ostalih pet pa lahko opravi diplomirana babica ali za samostojno delo usposobljena diplomirana medicinska sestra.
Med najpomembnejša preventivna pregleda spadata prvi pregled in pregled okoli 20. tedna, ko opravimo morfologijo ploda.
Prvi Pregled: Osnova za Varno Nosečnost
Prvi pregled v nosečnosti je ključen. Zajema ginekološki pregled in bris materničnega vratu, če je bil opravljen pred več kot tremi leti ali predhodno ocenjen kot bolezensko spremenjen. Opravimo tudi prvo ultrazvočno preiskavo, ki jo izvajamo z ultrazvočnim tipalom skozi nožnico in je namenjena potrditvi nosečnosti, ugotavljanju trajanja nosečnosti, izključitvi ali potrditvi večplodne nosečnosti in potrditvi plodove vitalnosti. Prav tako z njo ugotavljamo morebitne nepravilnosti maternice ali nepravilnosti zgodnjih oblik nosečnosti. Ob prvem pregledu določimo pričakovani termin poroda in izpolnimo materinsko knjižico. Prvi pregled je pomemben tudi zato, ker pri nosečnici opravimo preiskavo krvne slike, določitev krvne skupine, RhD faktorja, indirektni Coombsov test (ICT), testiranje na toksoplazmozo, sifilis in HIV, pri tistih z dejavniki tveganja pa tudi presejalno testiranje za nosečniško sladkorno bolezen.
Drugi Pregled v 16. Tednu
Drugi pregled opravimo v 16. tednu nosečnosti, ko nosečnici izmerimo krvni pritisk, telesno težo, opravimo preiskavo urina in poslušamo plodove srčne utripe.
Tretji Pregled okoli 20. Tedna: Morfologija Ploda
Tretji pregled opravimo okoli 20. tedna nosečnosti. Pomemben je zaradi tega, ker v sklopu tega pregleda opravimo morfologijo ploda, pri kateri z ultrazvočnim tipalom prek trebuha natančno preverimo rast in razvoj ploda ter odkrivamo večje in manjše razvojne nepravilnosti pri plodu, ki so lahko povezane s kromosomskimi napakami. Po tem pregledu ultrazvočna preiskava pri zdravih nosečnicah ni več predvidena. Poleg ultrazvočne preiskave opravimo tudi preiskavo krvne slike in toksoplazmoze pri tistih nosečnicah, ki je še niso prebolele.
V 25.-26 tednu nosečnosti pri RhD negativnih nosečnicah opravimo določitev plodovega genotipa RhD. V primeru, da je plod RhD pozitiven, nosečnici v 28. tednu apliciramo posebno zaščitno injekcijo imunoglobulinov anti-D, ki zaščiti pred hemolitično boleznijo ploda. Po priporočilih se med 24. in 28. tednom svetuje tudi 75 g oralni glukozno tolerančni test (OGTT), ki je presejalni test za nosečniško sladkorno bolezen, ki pa po Pravilniku za izvajanje zdravstvenega varstva na primarni ravni ne spada med obvezne preiskave v nosečnosti.
Kasnejši Pregledi
Pri pregledih v 28., 32. in 35. tednu nosečnici izmerimo krvni pritisk, telesno težo, izmerimo velikost trebuha, opravimo preiskavo urina in poslušamo plodove srčne utripe. Poleg tega v 35. tednu opravimo tudi preiskavo krvne slike, testiranje na hepatitis B in toksoplazmozo pri tistih nosečnicah, ki je še niso prebolele. Po 37. tednu preglede opravljamo vsak teden. Ob teh pregledih se poleg meritve krvnega pritiska, telesne teže, velikosti trebuha in preiskave urina lahko po presoji izbranega ginekologa opravi tudi kardiotokografija (CTG), pri kateri elektronsko spremljamo plodove srčne utripe in krče maternice oz. popadke.
V kolikor nosečnica ob predvidenem terminu poroda še ne rodi, so nadaljnji pregledi predvideni v porodnišnici, ki si jo je izbrala za porod.
Preiskave, Ki Ne Spadajo v Okvir Obveznih Preventivnih Pregledov
V okvir obveznega zdravstvenega zavarovanja ne spada kar nekaj preiskav, ki so v nosečnosti prav tako pomembne. Med te preiskave sodita nuhalna svetlina in dvojni hormonski test za nosečnice, mlajše od 35 ali starejše od 36 let. Prav tako mednje ne spadajo neinvazivni prenatalni test (NIPT), ki je trenutno najbolj zanesljiv presejalni test za odkrivanje kromosomskih in genetskih nepravilnosti pri plodu, poleg tega pa še presejalni test za preeklampsijo v prvem trimesečju, presejalni test za prezgodnji porod z ultrazvočno meritvijo dolžine materničnega vratu v drugem trimesečju, odvzem brisa nožnice na streptokok skupine B za preprečevanje in ultrazvočne kontrole rasti, lege in teže ploda. Te preiskave so plačljive, jih pa nosečnicam posebej predstavimo, saj mnogih ne poznajo in ne vedo, zakaj so smiselne. Prav tako je plačljiv 3D/4D ultrazvočni pregled ploda, s katerim dobijo nosečnice predstavo o videzu njihovega malčka in opazujejo njegovo gibanje, s čimer jim omogočimo čustveno povezavo z njim.
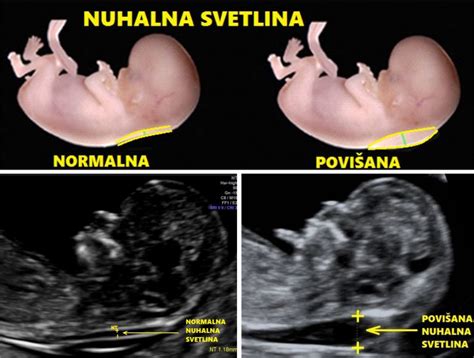
Nuhalna Svetlina in Dvojni Hormonski Test
Nuhalna svetlina je predel na plodovem zatilju, ki predstavlja zunajcelično tekočino na vratu ploda. Meritev nuhalne svetline je presejalna ultrazvočna preiskava v prvem trimesečju nosečnosti. Opravljamo jo med 11. in 14. tednom nosečnosti z ultrazvočnim tipalom prek trebuha, ob slabši preglednosti ali neugodnem položaju ploda pa skozi nožnico. Namenjena je določitvi tveganja za tri najpogostejše kromosomske nepravilnosti pri ljudeh, in sicer za Downov, Edwardsov in Patauov sindrom. Preiskavo in izračun tveganja lahko opravi le za to posebej usposobljen ginekolog z veljavno mednarodno licenco za opravljanje te preiskave. Širša nuhalna svetlina pomeni večje tveganje za kromosomske nepravilnosti in tudi druge razvojne nepravilnosti, predvsem srčne napake. Pri velikosti nuhalne svetline nad 3,5 mm je zato svetovan podroben pregled plodovega srca v drugem trimesečju nosečnosti. Poleg same meritve debeline nuhalne svetline preiskava zajema tudi meritev velikosti ploda, meritev hitrosti bitja njegovega srca, ugotavljanje prisotnosti nosne kosti in zgodnjo morfologijo ploda. Pri izračunu tveganja pa upoštevamo tudi starost nosečnice. Z nuhalno svetlino lahko zaznamo do 80 odstotkov otrok s predhodno navedenimi kromosomskimi nepravilnostmi.
Dvojni hormonski test je krvna preiskava, ki jo nosečnica lahko opravi skupaj z nuhalno svetlino. Z dvojnim hormonskim testom določimo vrednosti dveh hormonov posteljice: PAPP-A in prosti beta-HCG, ki sta pri plodovih s kromosomskimi nepravilnostmi pomembno drugačna kot pri zdravih plodovih. Ob opravljenem dvojnem hormonskem testu in nuhalni svetlini se zanesljivost odkrivanja kromosomskih nepravilnosti poveča iz 80 na 90 odstotkov.
Nosečnice morajo razumeti, da čisto vseh primerov Downovega in drugih sindromov z omenjenimi preiskavami ne moremo zaznati. Mnoge nosečnice se zato po nuhalni svetlini in dvojnem hormonskem testu odločijo še za neinvazivni prenatalni test (NIPT), ki najpogostejše kromosomske nepravilnosti zaznava z 99-odstotno zanesljivostjo.
Kadar s presejalnimi preiskavami zaznamo povečano tveganje za kromosomske nepravilnosti, pa svetujemo nosečnici diagnostično preiskavo, in sicer biopsijo horionskih resic ali amniocentezo, s katerima potrdimo ali izključimo sum na kromosomsko nepravilnost ploda.
Biopsija Horionskih Resic in Amniocenteza
Biopsija horionskih resic (CVS) je invazivna diagnostična metoda, ki se opravi med 10. in 13. tednom nosečnosti. Z majhno iglo se odvzame vzorec tkiva posteljice. Amniocenteza se opravi med 15. in 20. tednom nosečnosti, ko se z iglo skozi trebuh odvzame vzorec plodovnice. Obe metodi omogočata genetsko analizo ploda z visoko natančnostjo.
Slikanje v Nosečnosti: Tveganja in Varnost
Vprašanje slikanja med nosečnostjo je pogosto skrb nosečnic. Ključno je razumeti, da je raven izpostavljenosti sevanju in čas nosečnosti odločilna.
Rentgensko Slikanje v Zgodnji Nosečnosti
Če ste bili izpostavljeni rentgenskim žarkom v prvih 14 dneh nosečnosti, torej še pred izostankom menstruacije, lahko to povzroči le en učinek: odmrtje ploda. Delnih učinkov ni. Če torej ni prišlo ali ne bo prišlo do splava, potem zaradi sevanja ne bo posledic. Drugače je, če ste bili izpostavljeni sevanju po času, ko bi morala že priti menstruacija. Od 4. do 12. tedna se namreč razvijajo organi in lahko pride do napake v razvoju.
Rentgensko slikanje kolena, na primer, povzroči tako majhno obsevanje trebuha in maternice, da je skoraj zanemarljivo. Čeprav sevanje ni enako nič, je recimo 10.000-krat manjše od sevanja, pri katerem v 50% primerov pride do napake v razvoju ploda. V praksi ob tako majhnem sevanju ne priporočamo splava.
Pri slikanju hrbtenice ali drugih delov telesa, kjer je bil uporabljen svinčen predpasnik, je zaščita dodatna. RTG slikanje predelov telesa je precej usmerjeno in sevanje na sosednja področja pada zelo hitro, več kot s kvadratom razdalje od fokusa slikanja. Kakšen foton sicer uide drugam, vendar je 1 meter od slikanega področja sevanje že najmanj 100-krat, če ne 1000-krat manjše. Tudi če bi bili slikani v področju medenice, 1 ali 2 posnetka ne dosežeta rentgenske energije, ki bi bila kritična.
Pomembno je vedeti, da je nevarnost za plod največja med 5. in 12. tednom nosečnosti. Za prva dva tedna po oploditvi pa velja načelo "vse ali nič".

Magnetnoresonančna Preiskava (MR) v Nosečnosti
Magnetnoresonančna (MR) preiskava ploda se v svetu izvaja od zgodnjih devetdesetih let. V primerjavi z ultrazvokom (UZ) lahko z MR-preiskavo dosežemo boljšo kontrastno ločljivost mehkih tkiv in natančnejšo oceno centralnega živčnega sistema (CŽS). Omejitve MR-preiskave pri plodu so premikanje ploda in posledični artefakti, majhne strukture ter velika razdalja med plodom in sprejemno tuljavo.
Rezultati številnih študij so pokazali, da MR-preiskava ploda v fetalnem obdobju nanj nima ne kratkoročnih niti dolgoročnih stranskih učinkov. Aplikacija paramagnetnega gadolinijevega (Gd) kontrastnega sredstva je pri nosečnicah kontraindicirana, razen v primerih, ko ocenimo, da je korist preiskave večja od potencialnega tveganja.
MR-slikanje nam omogoča potrditev in natančnejšo oceno nepravilnosti pri plodu, ugotovljenih z UZ-preiskavo, ter odkrivanje morebitnih dodatnih patoloških sprememb. Najpogostejše indikacije za MR-preiskavo CŽS ploda so ventrikulomegalija, anomalije zadnje kotanje, agenezija korpus kalozuma, nosečnost z monohorionskimi dvojčki, kortikalne malformacije in malformacije v poteku hrbtenice.
Porodniški pregled v drugem trimesečju
Bolečine v Medenici in Hrbtenici v Nosečnosti
Nosečnice se zelo pogosto srečujejo z bolečinami medeničnega obroča in hrbtenice. Spregledana bolečina ima namreč lahko posledice tudi pozneje, po porodu. Več kot polovica nosečnic se srečuje z bolečinami v križu. Te je običajno mogoče napovedati že pred nosečnostjo. Raziskave namreč kažejo, da so bolečine pred nosečnostjo poleg različnih poškodb hrbtenice in medenice eden izmed glavnih dejavnikov tveganja.
Vzrok za bolečine je bolj ali manj poznan in skupen vsem nosečnicam, in sicer spremenjeno hormonsko ravnovesje z "glavnim igralcem" hormonom relaksinom. Brez njega porod po naravni poti ne bi bil možen. Telo nosečnice proizvaja hormon relaksin, ki sprošča vezi med medeničnimi sklepi (sakroiliakalni sklepi, pubična simfiza). Ti sklepi postanejo ohlapnejši, da omogočijo plodu lažji prehod skozi ožine porodnega kanala med porodom. Prav ta ohlapnost vezi v predelu medenice skupaj s povečano telesno težo med nosečnostjo izdatno obremenita sklepe, vezi in mišice. Spremenijo se drža, način hoje in mišično ravnotežje v predelu medenice in kolkov.
Lajšanje Bolečin
Pomembno je pravočasno in temeljito ukrepati, saj sta za zdravljenje potrebni ustrezna diagnoza ter sodelovanje med ginekologom, drugimi zdravniki in strokovnjaki ter fizioterapevti. Nosečnico seznanimo z ergonomskimi načini izvajanja vsakodnevnih aktivnosti, manj obremenjujočimi položaji med spolnimi odnosi in z nasveti za izogibanje aktivnostim, ki vključujejo nesimetričnost medenice ali prekomerno raztezanje mišic. Najpomembnejše je izvajanje posebnih terapevtskih vaj za stabilizacijo hrbtenice in medenice, s katerimi ženska aktivira globoke trebušne in hrbtne mišice.
Dr. Rečnik bodoči mamici z bolečinami v medenici, kolkih ali v nogi priporoča, da naj se izogiba hrbtnemu ležanju na kavču ali v kadi. Spi naj na boku s pokrčenimi koleni. Pri hoji naj vzdržuje vzravnano držo in z rokami sledi gibanju. Tako bo stabilizirala medenico. Izogiba naj se nakupovanju z nakupovalnim vozičkom, saj je potiskanje vozička izrazito obremenjujoče za ohlapne medenične vezi. Pri obuvanju ali oblačenju naj se usede. Izogiba naj se dvigovanju bremen, ki povzročajo nelagodje. Giblje naj se pogosto, a ne dolgo. Pogosto naj počiva, najbolje na rokah in kolenih. Redno naj izvaja vaje za krepitev mišic medeničnega dna (Keglove vaje).
Običajno je med nosečnostjo smiselno opravljati zmerne vaje za vzdrževanje gibljivosti hrbtenice. Ni pa to primeren čas za krepitev mišic hrbta ali trebuha, saj se pri tem izrazito povišuje tlak v trebuhu, kar lahko neugodno vpliva na potek nosečnosti. Pri lajšanju bolečin je pomembnejše izvajanje vaj za večanje stabilnosti medeničnega obroča in vaj za krepitev mišic medeničnega dna. V zadnjem času pa se vedno več nosečnic zateka tudi k akupunkturi, ki pa mora biti strokovno vodena.
Zaključek
Slikanje hrbtenice ali drugih delov telesa v zgodnji nosečnosti je pomembno vprašanje, ki ga je treba obravnavati z natančnimi informacijami. Ključnega pomena je zavedanje o ravni izpostavljenosti sevanju in čas nosečnosti. Redni preventivni pregledi in sodelovanje z zdravstvenim osebjem zagotavljajo najboljšo možno skrb za zdravje matere in otroka.
tags: #slikanje #hrbta #v #zgodnji #nosecnosti
