Slovenija je v svetu prepoznana kot unikum glede dostopnosti postopkov umetne oploditve, ki jih krije zavarovalnica in omogoča šest brezplačnih poskusov za prvega otroka ter dodatne štiri za drugega. Kljub temu, da se vsak šesti par sooča z neplodnostjo, je spočetje "v epruveti" še vedno pogosto obdano s tančico skrivnosti. Dr. Uršula Reš Muravec, specialistka ginekologije in porodništva, ki se intenzivno ukvarja z zdravljenjem neplodnosti, pojasnjuje postopek IVF in z njim povezano predimplantacijsko genetsko diagnostiko (PGD), ki predstavlja napredno orodje v boju proti genetskim nepravilnostim pri zarodkih.
Kaj je umetna oploditev (IVF) in kdo je zanjo primeren?
Klasični postopek umetne oploditve, znan kot oploditev z biomedicinsko pomočjo (OBMP) ali in vitro oploditev (IVF), predstavlja oploditev v laboratoriju, pod mikroskopom, na stekelcu ali v epruveti. Prvi korak pri parih, ki se soočajo s težavami pri zanositvi, so diagnostične preiskave. Na podlagi rezultatov se nato odločimo za najprimernejši način zdravljenja, pri čemer vedno stremimo k čim bolj enostavnim in uspešnim metodam. Ko so izčrpane vse druge možnosti, kot sta hormonsko ali operativno zdravljenje, lahko pristopimo k postopku IVF.
Terapija poteka individualno, saj to zagotavlja najboljše rezultate. S pari se natančno pogovorimo, jim razložimo postopek in pripravimo individualni protokol. Sledi obravnava na konziliju, kjer sodelujejo različni ginekologi in embriologi, ki odobrijo predlagano terapijo.
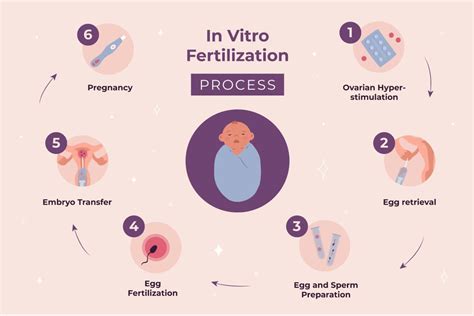
Potek postopka IVF: Od stimulacije do prenosa zarodkov
Postopek IVF se začne s stimulacijo jajčnikov, ki običajno traja med dvema in tremi tedni. V tem času se jajčniki povečajo, kar lahko povzroči zadrževanje večje količine tekočine v telesu in povečano občutljivost v spodnjem delu trebuha, kar je najbolj obremenjujoče za žensko. Sledi fertilizacija, ki poteka na dan punkcije. Punkcija, operativni poseg za pridobitev jajčnih celic, je invazivna in lahko boleča. Sam prenos zarodkov v maternico pa je v večini primerov neboleč.
Glede števila prenesenih zarodkov slovenski zakon dovoljuje prenos največ treh zarodkov. V praksi pa se najpogosteje prenašata eden ali dva zarodka, saj je cilj zdrava, enoplodna nosečnost, donošena do termina. Odločitev o številu zarodkov temelji na skupni oceni ginekologov, embriologov in pacientov, pri čemer se upoštevajo dejavniki, kot so starost pacientke, njena konstitucija, stanje maternične sluznice, kvaliteta zarodkov in število predhodnih postopkov.
Uspešnost postopkov IVF in vpliv starosti
Uspešnost IVF postopkov je tesno povezana z vzroki za neplodnost. Povprečna uspešnost na cikel znaša med 25 in 30 %. Vendar pa se ta stopnja z naraščajočo starostjo ženske drastično zmanjšuje. Po 40. letu starosti uspešnost postopkov pade pod 10 %. Zato je ključnega pomena, da se pari na kliniko za zdravljenje neplodnosti obravnavajo dovolj zgodaj, saj lahko prepozna obravnava, ko je genetskega materiala že zelo malo, zmanjša učinkovitost tudi najsodobnejših postopkov.
Nosečnosti, ki so se razvile s pomočjo IVF postopkov, se pogosteje vodijo kot rizične. Vendar sam postopek IVF ne predstavlja dodatnega rizika, temveč se povečana tveganja običajno pripisujejo drugim že obstoječim vzrokom ali pa starosti ženske, ki je močan dejavnik tveganja.
Preventiva in ocena plodnostnega potenciala
Plodnostni potencial je mogoče oceniti v katerem koli rodnem življenjskem obdobju ženske. To je še posebej pomembno za pare, ki razmišljajo o otrocih v kasnejši starosti ali pa imajo v družini znane genetske obremenitve.
Predimplantacijska genetska diagnostika (PGD): Napredna prepreka genetskim boleznim
Predimplantacijska genetska diagnostika (PGD) je sofisticirana reproduktivna tehnologija, ki omogoča genetsko presejanje zarodkov pred njihovim vnosom v maternico med ciklom IVF. Cilj PGD je odkriti genetske nepravilnosti v zarodkih in tako zagotoviti, da se za nadaljnji razvoj izberejo le tisti, ki nimajo specifičnih genetskih motenj.
Postopek PGD se začne z odvzemom jajčec iz jajčnikov, ki se nato v laboratoriju oplodijo s spermo. Po nekaj dneh razvoja zarodkov (običajno tri do pet dni), se iz vsakega zarodka previdno odvzame nekaj celic v postopku, imenovanem biopsija blastomer. Te celice se nato analizirajo glede genetskih bolezni, kot so cistična fibroza, srpastocelična anemija ali kromosomske nepravilnosti, kot je Downov sindrom. V zadnjem času se vse pogosteje uporablja tudi biopsija trofektoderma v fazi blastociste (5.-6. dan razvoja zarodka), kar omogoča natančnejšo analizo.
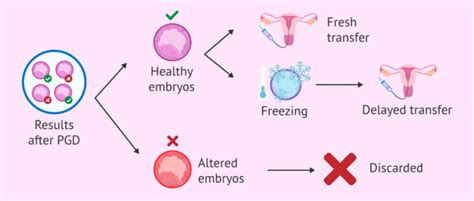
Kdaj je PGD priporočljiv?
PGD se priporoča parom, pri katerih obstaja večje tveganje za prenos genetskih motenj na potomce. Indikacije za PGD lahko izhajajo iz različnih kliničnih situacij in rezultatov testov:
- Nosilci genetskih bolezni: Posamezniki, ki so nosilci recesivnih genetskih bolezni (npr. oba partnerja sta nosilca cistične fibroze), imajo 25-odstotno možnost, da bo njun otrok podedoval bolezen.
- Napredovala starost mater: Ženske, starejše od 35 let, imajo povečano tveganje za kromosomske nepravilnosti, kot je anevploidija (npr. Downov sindrom).
- Motnje enega samega gena: PGD se uporablja za stanja, ki jih povzročajo mutacije v enem samem genu, kot sta srpastocelična anemija ali cistična fibroza.
- Pogosti neuspešni postopki IVF in spontani splavi: Več neuspešnih poskusov zanositve ali ponavljajoči se spontani splavi lahko nakazujejo na genetske težave pri zarodkih.
- Nosilci kromosomskih nepravilnosti: Določene kromosomske nepravilnosti, kot je Klinefelterjev sindrom (47, XXY), ki je pogost vzrok azoospermije pri moških, lahko zahtevajo PGD.
Postopek PGD v praksi: Koraki in izzivi
V postopku PGD mora par najprej skozi rutinski postopek IVF, ki omogoča oploditev in gojenje zarodka izven telesa. V praksi se za preprečevanje nenamerne izolacije celic matere ali semenčic ob zarodku pri klasični IVF tehniki pogosto uporablja metoda ICSI (intracitoplazmatska injekcija sperme). Ključna ovira za izvedbo PGD je lahko premajhno število primernih zarodkov za biopsijo.
Priprava na PGD: Ključni koraki
Priprava na PGD vključuje več pomembnih korakov za zagotovitev najboljšega možnega izida:
- Posvet s specialistom za plodnost: Prvi korak je naročanje na posvet s specialistom za plodnost, ki ima izkušnje s PGD.
- Genetsko svetovanje: Pred PGD je priporočljivo genetsko svetovanje, ki oceni tveganje za genetske motnje.
- Zdravstveni pregledi: Potrebni so različni zdravstveni pregledi, vključno s krvnimi preiskavami in slikovnimi preiskavami, za oceno splošnega reproduktivnega zdravja.
- Testiranje jajčne rezerve: Ti testi pomagajo določiti, koliko jajčec lahko pacientka proizvede med ciklom IVF.
- Spremembe življenjskega sloga: V tednih pred posegom je priporočljivo voditi zdrav življenjski slog.
- Zdravila in prehranska dopolnila: Zdravnik lahko pred posegom predpiše določena zdravila ali prehranska dopolnila.
- Čustvena priprava: Postopek PGD je lahko čustveno naporen.
- Finančni vidiki: PGD je lahko drag, zavarovalno kritje pa se razlikuje.
- Logistika in časovnica: Pomembno je, da se uskladite s svojim zdravstvenim delavcem glede časovnice postopka.
Razumevanje PGD: Od A do Ž
Postopek PGD je lahko kompleksen, zato je pomembno razumeti vsak korak:
- Začetni posvet in testiranje: Postopek se začne z začetnim posvetom in potrebnimi preiskavami.
- Stimulacija jajčnikov: Sledijo hormonske injekcije za spodbujanje jajčnikov k proizvodnji več jajčec.
- Odvzem jajčec: Ko so jajčeca pripravljena, se pod sedacijo opravi manjši kirurški poseg za njihov odvzem.
- Odvzem sperme: Istega dne se odvzame tudi vzorec sperme.
- Oploditev: Jajčeca se oplodijo s spermiji bodisi s konvencionalno inseminacijo ali ICSI.
- Gojenje zarodkov: Oplojena jajčeca se gojijo več dni, da se omogoči njihov razvoj.
- Biopsija zarodka: Iz zarodkov se odvzame majhno število celic za genetsko analizo.
- Genetsko testiranje: Biopsirane celice se analizirajo za genetske nepravilnosti.
- Prenos zarodkov: Po rezultatih testiranja se za prenos izberejo najzdravjši zarodki in prenesejo v maternico.
- Nega po prenosu: Sledi priporočilo za počitek in izogibanje napornim dejavnostim.
- Test nosečnosti: Približno 10 do 14 dni po prenosu zarodkov se opravi krvni test za potrditev nosečnosti.
Tveganja in zapleti PGD
Kot vsak medicinski postopek, ima tudi PGD določena tveganja in morebitne zaplete:
- Sindrom hiperstimulacije jajčnikov (OHSS): Jajčniki se lahko prekomerno odzovejo na zdravila za plodnost.
- Večplodne nosečnosti: Če se prenese več kot en zarodek, obstaja povečano tveganje za dvojčke ali trojčke.
- Okužba: Obstaja majhno tveganje za okužbo na mestu odvzema jajčec.
- Krvavitev ali poškodba: Med postopkom odvzema jajčec obstaja majhno tveganje za krvavitev ali poškodbo okoliških organov.
- Čustveni stres: Postopek je lahko čustveno naporen.
- Genetska napačna diagnoza: Obstaja majhna verjetnost napačne diagnoze.
- Težave z vitalnostjo zarodkov: Vsi zarodki ne preživijo postopka zamrzovanja ali se ne razvijejo pravilno.
Okrevanje po PGD in dolgoročni učinki
Okrevanje po PGD se razlikuje glede na individualne okoliščine. Večina bolnic se lahko vrne k svojim običajnim dejavnostim v enem do dveh dneh. Pomembni so zadostna hidracija, uravnotežena prehrana in počitek. Čeprav je PGD varen za starejše bolnike, je treba upoštevati individualne zdravstvene dejavnike. Študije kažejo na povečano tveganje za prirojene napake pri otrocih rojenih iz IVF postopka, vendar so dolgoročni učinki še vedno predmet raziskav.
Prednosti PGD: Upamo in možnosti
PGD ponuja številne prednosti, zlasti za pare, ki se soočajo z genetskimi motnjami ali težavami s plodnostjo:
- Zmanjšano tveganje za genetske motnje: Omogoča presejanje zarodkov za specifične genetske motnje.
- Povečane stopnje uspešnosti IVF: Z izbiro najzdravših zarodkov se povečajo možnosti za uspešno nosečnost.
- Personalizirano načrtovanje družine: Pari lahko sprejemajo premišljene odločitve o načrtovanju družine.
- Čustveno olajšanje: Zavedanje, da so bili zarodki pregledani, lahko ublaži tesnobo.
- Izboljšana kakovost življenja: Možnost imeti zdrave otroke lahko bistveno izboljša kakovost življenja družin.
Kljub obljubam, IVF ni vedno tako uspešen, kot bi si želeli. V letu 2012 je le 35,9 % IVF ciklov povzročilo nosečnost, le 29,4 % pa je imelo za posledico rojstvo. Ustvarjanje več zarodkov v vsakem ciklu za povečanje možnosti uspeha, pa tudi dilema presežnih zamrznjenih zarodkov, kažejo na to, da IVF vključuje tudi "odpadke" novih življenj.
Alternativne poti: Posvojitev kot dejanje ljubezni
V primeru neplodnosti pa obstajajo tudi druge poti. Posvojitev je poseben klic, ki mora v zakoncih dozoreti. To je dejanje ljubezni, kjer si zakonca želita otroku podarjati svojo ljubezen. Predpogoj za posvojitev je sprejetje dejstva, da ne moreta zanositi. Kljub temu, da zakonca ne moreta imeti otrok, je njun odnos in zakon lahko nadvse rodoviten, saj rodovitnost para ni vezana le na zmožnost rojevanja, temveč sega daleč izven maternice. Številni pari komaj ob izkušnji neplodnosti "spoznajo" svoje novo poslanstvo v življenju in tako najdejo svojo novo rodovitnost, ki jih izpolnjuje.
Zaključek
Umetna oploditev s PGD predstavlja napredno orodje, ki parom, soočenim z genetskimi izzivi, ponuja upanje in možnost za zdrav ter varen prihodnost. Z razumevanjem postopka, njegovih indikacij in morebitnih tveganj, se lahko bodoči starši informirano odločajo na svoji reproduktivni poti.
