Vaginalni izcedek je naravna telesna tekočina, ki ima pomembno vlogo pri ohranjanju zdravja ženskega reproduktivnega sistema. Sestavljen je predvsem iz vode (90%), ki pomaga pri vlaženju in redčenju drugih snovi, kar povzroči, da je izcedek pogosto tekoč ali sluzast. V njem najdemo tudi sluz, katere gostota in količina se spreminjata glede na cikel ženske, ter odmrle celice, ki se nenehno obnavljajo v nožnici in se izločajo z izcedkom. Ta proces 'čiščenja' je popolnoma naraven. Pomemben del vaginalne flore predstavljajo tudi bakterije, predvsem laktobacili. Te koristne bakterije vzdržujejo kisel pH nožnice (med 3,8 in 4,2), kar pomaga uničevati škodljive bakterije in ščiti pred okužbami. V izcedku so prisotni tudi encimi in beljakovine, ki podpirajo razgradnjo odmrlih celic in mikroorganizmov.
Kljub naravni prisotnosti koristnih mikroorganizmov, lahko pride do neravnovesja v vaginalni flori, kar vodi do različnih vaginalnih okužb. Te okužbe so pogosta zdravstvena težava, ki prizadene številne ženske v različnih življenjskih obdobjih. Lahko so posledica različnih dejavnikov, vključno z neustrezno higieno, hormonskimi spremembami, spolno prenosljivimi boleznimi in uporabo nekaterih zdravil.
Pogoste vaginalne okužbe
Razumevanje različnih vrst vaginalnih okužb in njihovih simptomov je ključnega pomena za hitro prepoznavanje in ustrezno zdravljenje.
Glivično vaginalno vnetje
Najpogostejši povzročitelj glivičnega vaginalnega vnetja je glivica Candida albicans. Ta gliva naravno živi v telesu, vključno z vaginalno floro, vendar se lahko čezmerno razmnoži, če pride do neravnovesja bakterij.
Zakaj nastane okužba?Ravnovesje v nožnici se lahko poruši zaradi več dejavnikov:
- Antibiotiki: Uporaba antibiotikov uniči vaginalno floro.
- Hormonske spremembe: Nosečnost, menstruacija, kontracepcijske tablete in povečana raven estrogena lahko spodbujajo rast glivic.
- Sladkorna bolezen: Odvečna količina sladkorja v telesu omogoča rast glivic.
- Stres in oslabljen imunski sistem: Oslabljeno telo se težje brani pred glivicami.
- Tesna in sintetična oblačila: Topel, vlažen prostor je idealen za rast glivic.
- Preveč sladkorja v prehrani: Sladkor hrani glivice.
- Neustrezna higiena ali pretirano izpiranje: To uniči naravno zaščito in pH nožnice.
Simptomi vaginalne glivične okužbe:
- Močna srbečica v nožnici in na zunanjem spolovilu.
- Pekoč občutek, zlasti pri uriniranju ali spolnem odnosu.
- Zgoščen beli izcedek, ki je podoben skuti. Izcedek običajno nima močnega vonja.
Zdravljenje:Glivične okužbe se običajno zdravijo z lokalnimi antimikotiki, kot so kreme ali vaginalne svečke, ali s kombiniranim zdravljenjem antimikotikov (klotrimazol, mikonazol) v kombinaciji z antibiotiki. Priporoča se uporaba probiotikov za uravnoteženje vaginalne flore med in po zdravljenju. Pomembno je, da se zdravljenje zaključi v celoti, da se prepreči ponovna okužba. Priporoča se tudi sočasno zdravljenje partnerja. Priporočljivo je nositi bombažno spodnje perilo, izogibati se dnevnim vložkom in tesnim oblačilom. Po prhanju je treba spolovilo skrbno osušiti. Pri umivanju uporabljajte milo za intimno uporabo in ne pretiravajte z večkratnim dnevnim umivanjem.
Bakterijska vaginoza
Bakterijska vaginoza nastane, ko pride do čezmerne rasti določenih bakterij, predvsem škodljivih (npr. Gardnerella vaginalis), ob hkratnem zmanjšanju števila koristnih laktobacilov. Ti koristni laktobacili sicer vzdržujejo normalen pH nožnice. Gardnerella vaginalis je najpogosteje povezana bakterija z bakterijsko vaginozo, čeprav ni edina. Gre za anaerobno bakterijo, ki lahko živi v okolju z malo kisika in je lahko prisotna tudi pri zdravih ženskah, vendar v zelo majhnih količinah. Ko se število laktobacilov zmanjša, se Gardnerella vaginalis pretirano razmnoži in poruši naravno ravnovesje v nožnici. To vodi do spremembe pH (iz kislega v bazičnega), kar dodatno omogoča rast drugih škodljivih bakterij. Med razmnoževanjem Gardnerella vaginalis sprošča spojine, ki povzročajo značilen vonj po ribah. Bakterija se lahko veže na celice nožnične sluznice in tvori biofilm, ki oteži zdravljenje in lahko povzroči ponovitve bolezni.
Vzrok za nastanek bakterijske vaginoze:
- Čezmerna uporaba intimnih mil ali izpiranje nožnice, ki odstrani koristne bakterije.
- Spolna aktivnost: Čeprav bakterijska vaginoza ni spolno prenosljiva bolezen, lahko spremembe spolnih partnerjev vplivajo na vaginalno floro.
- Uporaba materničnega vložka.
- Stres in drugi dejavniki, ki vplivajo na imunski sistem.
- Kajenje.
- Uporaba antibiotikov.
- Hormonske spremembe, zlasti padec koncentracije estrogena zaradi staranja.
Simptomi bakterijske vaginoze:
- Neprijeten vonj, pogosto opisan kot vonj po ribah, ki je običajno izrazitejši po spolnem odnosu ali menstruaciji.
- Zelen ali sivkast izcedek, ki je obilen, grudast ali celo penast.
- Občutek draženja ali srbenja v predelu nožnice, vendar je srbenje običajno manj intenzivno kot pri glivični okužbi ali ga sploh ni.
- Nelagodje pri spolnem odnosu ali uriniranju, ki pa ni nujno prisotno pri vseh primerih.
Zdravljenje:Bakterijska vaginoza se običajno zdravi z antibiotiki (metronidazol ali klindamicin) v obliki krem, gelov, vaginalnih tablet, globul ali tablet. Pomembno je, da se sočasno zdravi tudi partner in da se zdravljenje zaključi v celoti, da se prepreči ponovitev okužbe. Poleg terapije z antibiotiki je treba uporabljati tudi probiotike za obnovo vaginalne flore in zmanjšanje tveganja za ponovitev okužbe. Smiselna je uporaba mlečne kisline, ki v kombinaciji z antibiotiki učinkovito lajša simptome, spodbuja obnavljanje vaginalne flore, zmanjšuje tveganje za ponovitev okužbe in zmanjšuje tveganje za odpornost na antibiotike.
POMEMBNO: Pri uporabi kreme s klindamicinom se ne smejo uporabljati kondomi in diafragme, saj zdravilo oslabi lateks, kar zmanjša učinkovitost zaščite pri spolnem odnosu.
Klamidija
Klamidija je spolno prenosljiva bolezen, ki jo povzroča bakterija Clamydia trachomatis. To je ena najpogostejših spolno prenosljivih okužb, vendar je pogosto asimptomatska, kar pomeni, da jo ženske lahko nosijo brez vednosti.
Vzrok za nastanek klamidije:Klamidija se prenaša izključno s spolnim odnosom brez zaščite. Lahko se prenese med porodom z matere na otroka. Okužba je lahko prisotna brez očitnih simptomov, kar pomeni, da lahko oseba okuži druge, ne da bi vedela, da je okužena.
Simptomi klamidije:Velikokrat ni nobenih simptomov, zato jo imenujejo tudi "tiha okužba". Če se pojavijo, lahko zaznamo:
- Nenavaden izcedek iz nožnice, ki je lahko bel, rumen ali zelen.
- Bolečine v spodnjem delu trebuha ali medeničnem predelu.
- Pekoč občutek pri uriniranju ali bolečina pri spolnem odnosu.
- Neznačilne krvavitve med menstruacijo.
Zdravljenje:Klamidijo zdravimo z uporabo antibiotikov (azitromicin ali doksiciklin) v obliki tablet. Zdravljenje je nujno, saj lahko nezdravljena klamidija povzroči resne posledice, kot sta neplodnost ali kronične medenične vnetne bolezni. Pomembno je, da se zdravita oba partnerja. Med zdravljenjem se izogibajte spolnim odnosom. Priporoča se tudi uporaba probiotikov in mlečne kisline.
Trihomoniaza
Trihomoniaza je spolno prenosljiva bolezen, ki jo povzroča enocelični zajedavec protozoj. Okužba prizadene predvsem urogenitalni trakt pri ženskah in moških.
Vzrok za nastanek trihomoniaze:Trihomoniaza se prenaša z vaginalnim spolnim odnosom. Redkeje se prenaša z deljenjem brisač, kopalk ali spodnjega perila. Zajedavec je zelo odporen in lahko preživi na vlažni brisači (v savni, bazenu, telovadnici) do 24 ur. Okužba je zelo pogosta, pogosto pa ostane asimptomatska (brez simptomov).
Simptomi:
- Obilen zelenkasto-rumen izcedek z neprijetnim vonjem (kot gnile jabolke).
- Pekoče uriniranje.
- Nelagodje med spolnim odnosom.
- Pri ginekološkem pregledu se lahko opazijo pikčaste krvavitve na stenah nožnice in materničnem vratu ("jagodaste točke").
Zdravljenje:Trihomoniazo zdravimo z metronidazolom v obliki tablet ali vaginalnih tablet, lahko tudi v kombinaciji. Pomembno je, da se zdravita oba partnerja hkrati, tudi če eden nima simptomov. Spolni odnosi se odsvetujejo, dokler okužba ni popolnoma ozdravljena (vsaj 7 dni po zdravljenju).
POMEMBNO: V času zdravljenja z metronidazolom ni dovoljeno uživanje alkohola zaradi neprijetnih stranskih učinkov.
Genitalni herpes
Genitalni herpes je virusna okužba, ki jo povzroča virus herpes simpleks. Je spolno prenosljiva bolezen in se lahko prenaša, tudi če oseba nima očitnih simptomov. Lahko povzroči izpuščaje in mehurčke na genitalijah, ki so lahko zelo boleči.
Vzrok za nastanek genitalnega herpesa:Okužba se prenaša s spolnimi odnosi ali stikom z okuženimi ranami. Povzročata jo dva seva virusa herpes simpleks, HSV-1 in HSV-2. HSV-1 običajno povzroča izbruhe na ustih (mehurčke), vendar lahko okuži tudi genitalno območje. HSV-2 je običajno povezan z genitalnim herpesom.
Simptomi:Simptomi se lahko pojavijo od 2 do 12 dni po okužbi, včasih tudi več let pozneje:
- Srbenje, pekoč občutek ali mravljinčenje v predelu spolovila.
- Boleči mehurčki ali razjede na spolovilu, zadnjici ali notranjosti stegen.
- Otečene bezgavke, vročina, glavobol, bolečine v mišicah.
- Bolečine pri uriniranju (če so ranice blizu sečnice).
Zdravljenje:Genitalni herpes zdravimo s protivirusnimi zdravili, kot sta aciklovir ali valaciklovir. Ta zdravila zmanjšajo trajanje simptomov in preprečijo ponovitve. Herpes ni ozdravljiv, zato je zdravljenje usmerjeno v obvladovanje simptomov. Priporoča se dodatna podpora imunskemu sistemu v obliki prehranskih dopolnil (betaglukani, probiotiki). Med samim izbruhom se je treba izogibati spolnim odnosom.
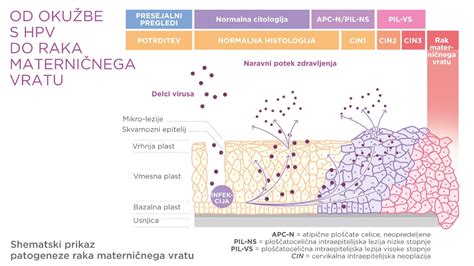
Okužba s HPV (Humani papiloma virus)
Okužba s HPV je zelo pogosta spolno prenosljiva bolezen, ki jo povzroča humani papiloma virus. Obstaja več kot 200 različnih vrst HPV, od katerih nekatere povzročajo resne zdravstvene težave, druge pa so lahko popolnoma brez simptomov.
Vzrok:HPV se najpogosteje prenaša s spolnimi odnosi z okuženo osebo, tudi če ni vidnih znakov okužbe, kot so bradavice ali drugi simptomi. Nekateri tipi HPV povzročijo kožne bradavice, ki se prenašajo z neposrednim stikom z okuženo kožo. Virus se lahko prenese med porodom na novorojenčka. Večina okužb s HPV je asimptomatskih, kar pomeni, da ljudje, ki so okuženi, ne vedo, da prenašajo virus.
Simptomi:Večina ljudi, okuženih s HPV, nima nobenih simptomov. Virus se samodejno izloči iz telesa v nekaj letih. Vendar pa nekatere vrste HPV lahko povzročijo resnejše težave:
- Bradavice na genitalnem področju (genitalne bradavice), na rokah, nogah ali obrazu.
- Spremembe na materničnem vratu pri ženskah, ki lahko vodijo do raka materničnega vratu (predvsem HPV tipa 16 in 18).
- Rak - nekateri tipi HPV lahko povzročijo raka na drugih delih telesa, kot so grlo, anus in penis.
Zdravljenje:V večini primerov okužbe s HPV zdravljenje ni nujno, saj se organizem sam spopade z okužbo. Zdravijo se predvsem posledice okužbe, kot so bradavice ali rak materničnega vratu.
POMEMBNO: Preventivni ukrep za zaščito pred virusom HPV je cepljenje in uporaba zaščite (kondom) pri spolnih odnosih. Cepljenje proti virusu HPV je zelo učinkovito pri preprečevanju okužb z nekaterimi najnevarnejšimi tipi HPV (kot sta HPV 16 in 18), ki so povezani z rakom. Cepivo lahko prepreči tudi genitalne bradavice. Cepljenje se priporoča mladim pred začetkom spolnih odnosov. V primeru okužbe je priporočljivo posebno pozornost posvečati imunskemu sistemu. Povečati je treba vnos folne kisline, saj njeno pomanjkanje okrepi delovanje virusa na celice materničnega vratu. Za povečanje imunskega sistema uporabljamo betaglukane v kombinaciji z vitaminom C, vitaminom D, cinkom in selenom. Dobro podporo imunskemu sistemu dodajo tudi probiotiki v obliki vaginalnih tablet ali tablet.
Ali se lahko okužbe s HPV preprečijo? – MedStar Health Cancer Network
Rak nožnice in zunanjega spolovila
Medtem ko so vaginalne okužbe pogoste, je primarni rak nožnice zelo redek. Predstavlja le 1-2 % vseh ginekoloških rakavih obolenj in približno 0,3 % vseh na novo nastalih malignih tvorb pri ženskah. V Sloveniji je bilo leta 2018 za rakom nožnice zbolelo 10 žensk. Rak nožnice se deli na več podtipov, pri čemer gre v 90 % primerov za ploščatocelični karcinom, ki se razvije iz celic vaginalne stene. Dejavniki tveganja za nastanek raka nožnice so podobni kot pri raku materničnega vratu, najpomembnejši nevarnostni dejavnik pa je dolgotrajna okužba z visoko rizičnimi humanimi papiloma virusi (HPV).
Sprva je rak majhen in omejen na zunanji sloj nožnice, zato pogosto ne povzroča težav. Ko začne prodirati globlje v vaginalno steno, se najpogosteje pojavi krvavitev ali krvav izcedek iz nožnice izven rednega menstrualnega cikla ali po menopavzi. Če opazite težave, se čim prej naročite h ginekologu.
Zdravljenje raka nožnice je odvisno od lokacije tumorja, stadija, histoloških značilnosti in fizične zmogljivosti bolnice. Največkrat vključuje radioterapijo (obsevanje) in kirurško zdravljenje.
Rak, ki se pojavi na zunanjem spolovilu oz. vulvi, predstavlja le približno 4 % vseh ginekoloških rakov. Približna letna pojavnost obolevnosti znaša 5,5 primerov na 100.000 prebivalcev. Leta 2018 so v Sloveniji raka zunanjega spolovila na novo diagnosticirali pri 62 ženskah. Najpogosteje se pojavlja pri ženskah po 60. letu starosti, zbolijo pa lahko tudi mlajše. V večini primerov gre histološko za ploščatocelični karcinom. Predvsem pri mlajših ženskah so karcinomi zunanjega spolovila največkrat povezani z dolgotrajno okužbo z visokorizičnimi podtipi HPV.
Za raka zunanjega spolovila ne obstaja presejalna metoda za zgodnje odkrivanje. Najpogostejši simptomi, ki jih bolnice opazijo, so srbenje in bolečina v predelu zunanjega spolovila, bolečina pri uriniranju in krvavkast izcedek. Skoraj vse bolnice imajo vidno spremembo na zunanjem spolovilu, ki se lahko kaže kot del kože, ki izgleda drugače od okolice: temnejše ali svetlejše barve, rdeč, bel, koža na tem področju je po navadi zadebeljena. Če opazite spremembo (zatrdlino, razjedo, belo obarvanje) na kateremkoli delu zunanjega spolovila, se naročite na pregled h ginekologu.
Začetno zdravljenje raka zunanjega spolovila je po navadi kirurško. Glede na obseg bolezni se lahko opravi manjša operacija z odstranitvijo spremembe ali obsežnejša operacija z odstranitvijo celotne vulve (vulvektomija). Velikokrat je potrebna tudi odstranitev dimeljskih bezgavk. Kirurškemu zdravljenju sledi dopolnilno zdravljenje z obsevanjem, lahko tudi v kombinaciji s kemoterapijo.
Druge ginekološke rake
Poleg raka nožnice in zunanjega spolovila, ženske ogrožajo še drugi ginekološki raki, ki skupaj predstavljajo pomemben delež vseh malignih obolenj pri ženskah.
Rak materničnega telesa (endometrij): Je najpogostejši ginekološki rak. Med vsemi malignimi tvorbami je po pogostosti na tretjem mestu, takoj za raki dojke in kože. Najpogosteje se pojavi med 60. in 65. letom starosti, bolj pogost pa je med ženskami s prekomerno težo, diabetesom, hipertenzijo ali so neplodne. Zgodnji simptom je neredna vaginalna krvavitev, zlasti v postmenopavznem obdobju.
Rak materničnega vratu: Je drugi najpogostejši maligni tumor pri ženskah. Navadno nastane v povezavi s kroničnim cervicitisom, erozijo ali displazijo povrhnjega epitelija, pomembno vlogo pa imajo tudi okužbe s papiloma virusi (HPV). Najpogosteje vznikne med 35. in 40. letom starosti. Ključnega pomena za preprečevanje in zgodnje odkrivanje so redni ginekološki pregledi in PAP-testi.

- Rak jajčnikov: Je na tretjem mestu po pogostosti ginekoloških rakov pri ženskah. V grobem ločimo štiri tipe tumorjev jajčnika: epitelijske, germinativne, tumorje iz spolnih celic ter metastatske tumorje. Pogostejši je pri starejši populaciji. Ker v zgodnji fazi pogosto ne povzroča simptomov, ga velikokrat odkrijejo šele v napredovali fazi. Zgodnji znaki so lahko vztrajna bolečina v medenici ali trebuhu, nenehna napihnjenost, težave pri hranjenju in hiter občutek sitosti ter pogostejše uriniranje.
Pomen zgodnje diagnoze in preventive
Zgodnja diagnoza pomeni več možnosti za preživetje pri vseh oblikah raka, vključno s petimi različnimi ginekološkimi raki. Vendar pa se teh rakov pogosto drži stigma, zaradi česar ženske težje spregovorijo o svojih simptomih, kar lahko vodi do pozne diagnoze. Raziskave kažejo, da nekatere ženske odlašajo s pogovorom o možnih simptomih, če se nanašajo na njihovo spolno življenje, ali bi težje spregovorile o simptomih ginekoloških rakov kot o simptomih drugih oblik raka.
Odkrit pogovor z zdravnikom je ključnega pomena. Redni ginekološki pregledi, presejalni programi, kot je ZORA za zgodnje odkrivanje predrakavih sprememb na materničnem vratu, in cepljenje proti HPV so bistveni ukrepi za ohranjanje ženskega zdravja. Zavedanje o dejavnikih tveganja in zgodnjih simptomih omogoča pravočasno ukrepanje ter povečuje možnosti za uspešno zdravljenje in preživetje.
