Nosečnost je obdobje izjemnih telesnih sprememb in čustvenih doživetij, ki pa ga lahko včasih zaznamujejo tudi zapleti. Ti lahko vplivajo na zdravje nosečnice, ploda ali obeh. Zgodnje prepoznavanje in ustrezno obvladovanje teh stanj je ključno za zagotavljanje zdrave nosečnosti in poroda. Vse nosečnice imajo na voljo osnovno zdravstveno skrb, vendar je pomembno, da se zavedajo možnih tveganj in se ob potrebi obrnejo na svojega ginekologa, babico ali medicinsko sestro za dodatne informacije in podporo. Skrb za lastno zdravje med nosečnostjo je namreč neposredno povezana z zdravjem razvijajočega se otroka.
Nosečniška sladkorna bolezen (NSB)
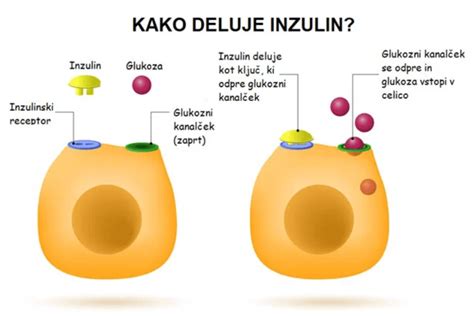
Nosečniška sladkorna bolezen, znana tudi kot gestacijski diabetes, se pojavi, ko telo med nosečnostjo ne more proizvesti dovolj inzulina. Inzulin je ključni hormon, ki ga proizvaja trebušna slinavka in omogoča celicam v telesu, da sprejmejo krvni sladkor za uporabo kot energijo. NSB je torej oblika intolerance za glukozo, ki se pojavi ali prvič prepozna med nosečnostjo.
Poznamo dve glavni vrsti NSB. Pri prvem tipu se raven sladkorja običajno uravnava z dieto in zdravim življenjskim slogom, brez potrebe po zdravilih. Drugi tip pa zahteva zdravljenje z zdravili za uravnavanje krvnega sladkorja. Zanimivo je, da nosečnice pogosto nimajo nobenih simptomov NSB. Bolezen se najpogosteje razvije v drugem in tretjem trimesečju, ko se izločanje inzulina močno poveča, kar je deloma posledica fiziološke inzulinske rezistence, ki zmanjšuje občutljivost telesa na inzulin.
Če se razvije NSB, nosečnica potrebuje pogostejše preglede, še posebej v zadnjem trimesimesečju, ko se redno spremlja raven sladkorja v krvi in zdravje ploda. Poostreno spremljanje je ključno, saj NSB lahko poveča tveganje za visok krvni tlak pri nosečnici med nosečnostjo in zviša njeno kasnejšo ogroženost za razvoj sladkorne bolezni tipa 2.
Presejanje za NSB poteka med rednimi nosečniškimi pregledi. Če je raven glukoze na tešče v prvem trimesečju normalna, se v drugem trimesečju, med 24. in 28. tednom nosečnosti, vsem nosečnicam ponudi peroralni glukozni tolerančni test (OGTT). Ta približno triurni test se začne po 8-urni postu. Najprej se določi vrednost glukoze na tešče. Če ta preseže ali je enaka 5,1 mmol/L, je diagnoza postavljena. V nasprotnem primeru nosečnica zaužije 75 g glukoze, raztopljene v 3 dcl vode, nakar se ji kri odvzame še 60 in 120 minut po zaužitju.
Kljub zaskrbljenosti, ki jo povzročajo zapleti v nosečnosti, obstajajo dobre novice. NSB je mogoče nadzorovati z zdravo prehrano, telesno vadbo in po potrebi z zdravili. Uravnavanje krvnega sladkorja lahko ohrani zdravje matere in otroka ter prepreči težave med porodom. Priporočljiva je zmerna telesna aktivnost.
Zdrava prehrana za gestacijsko sladkorno bolezen (celoten video) (pripravili dietetiki)
Zastoj plodove rasti (IUGR)
Zastoj plodove rasti, znan tudi kot intrauterina rastna omejitev (IUGR), je stanje, ko plod ne raste tako hitro, kot je pričakovano glede na gestacijsko starost. Zdravniki rast ploda ocenjujejo s posebnimi grafi, ki prikazujejo rastne krivulje, te pa predvidevajo, da plod z vsakim tednom nosečnosti postaja večji. Medicinska definicija IUGR pomeni težo ploda pod 10. percentilom glede na gestacijsko starost, pri čemer slovenski ginekologi primerjajo rast ploda s krivuljami, prilagojenimi slovenski populaciji.
Poznamo dva tipa zastoja rasti. Simetričen zastoj pomeni splošno omejitev rasti in zmanjšanje velikosti vseh notranjih organov ploda. Nesimetričen zastoj pa se kaže kot stanje, pri katerem je trebuh otroka manjši od sicer normalno velikih glave in možganov. To stanje je težje diagnosticirati in lahko ostane neopaženo do tretjega trimesečja.
Nosečnice, pri katerih obstaja tveganje za zastoj rasti ali imajo že potrjeno diagnozo, potrebujejo še posebno natančno spremljanje. IUGR je namreč znak stiske ploda in tega, da se mu v maternici ne godi dobro. Pri teh nosečnicah redno izvajamo ultrazvočne preglede za spremljanje rasti ploda in določanje njegovega biofizičnega profila. Nosečnice skupaj z ginekologi in babicami iščejo najboljšo rešitev za dobro počutje matere in novorojenčka. Ker je IUGR stanje, pri katerem se plodu v maternici ne godi dobro, je pogosto sprejeta odločitev za sprožitev poroda, še preden bi se ta spontano začel.
Posteljica previa (Nizko ležeča posteljica)
Placenta previa (PP) ali nizko ležeča posteljica je stanje, ko posteljica delno ali v celoti prekriva notranje maternično ustje (NMU), ki predstavlja vhod v porodni kanal. To stanje je lahko vzrok hudih krvavitev iz nožnice, prezgodnjega poroda, abrupcije posteljice (predčasne ločitve posteljice), anemije ali slabokrvnosti pri plodu ter predstavlja tveganje za smrt matere in ploda.
Posteljica previa se klasificira v več tipov: Tip 1 (robna oz. nizko ležeča), Tip 2 (delno predležeča), Tip 3 (delno predležeča) in Tip 4 (popolna predležeča). Pri tipih 1 in 2 je vaginalni porod še možen, medtem ko pri tipih 3 in 4 nosečnost dokončajo s carskim rezom. Vzrok za placento previjo večinoma ni znan, vendar obstajajo dejavniki tveganja, kot so starost matere nad 35 let ali brazgotine na maternični steni (npr. po carskem rezu ali čiščenju maternice).
Pri predležeči posteljici se večinoma pojavi krvavitev iz nožnice, bolečina pa običajno ni prisotna. Krvavitve se lahko ponavljajo in so navadno vsaka naslednja močnejša. Nosečnice s tovrstnimi krvavitvami so pogosto hospitalizirane do poroda. Diagnoza se postavi z ultrazvokom (UZ), pri čemer je vaginalni UZ zanesljivejši. Če se v drugem trimesečju med UZ-preiskavo naključno odkrije predležečo posteljico, jo je potrebno skrbno spremljati. Posteljica lahko v prvem in drugem trimesečju leži nizko v maternici, a se z rastjo nosečnosti pogosto dvigne.
Vodenje nosečnosti je odvisno od trajanja nosečnosti in moči krvavitve. Pomembno je, da se ob prvi krvavitvi v nosečnosti, ki običajno še ni močna, z UZ-preiskavo postavi diagnoza. Nosečnici se svetuje mirovanje, odsvetujejo se spolni odnosi, cilj pa je doseči čim višjo starost ploda. V primeru potrebe po predčasnem dokončanju nosečnosti (npr. zaradi močnih krvavitev) se materi med 24. in 34. tednom nosečnosti lahko aplicirajo kortikosteroidi za pospešitev zorenja pljuč.
Insuficienca materničnega vratu (ICI)
Insuficienca materničnega vratu opisuje stanje, ko maternični vrat med nosečnostjo ni zmožen opravljati svoje naloge - zadržati ploda v maternici do trenutka, ko je ta dovolj zrel za življenje zunaj nje. Pri ICI pride do predčasnega odpiranja in krajšanja materničnega vratu, običajno brez prisotnosti popadkov. Najpogosteje se te spremembe pojavijo v drugem trimesečju nosečnosti.
Insuficienca materničnega vratu je lahko prirojena ali pridobljena. Prirojeni vzroki vključujejo napake v embrionalnem razvoju ali sindrome, kot sta Marfanov ali Ehlers-Danlosov sindrom, ki povzročata pomanjkanje kolagena in posledično oslabljen maternični vrat. Pridobljena insufienca je lahko posledica predhodnih posegov na materničnem vratu, kot so konizacija ali dilatacija in luksacija.
Cerklaža materničnega vratu je poseg, pri katerem se z močnim šivom, ki se všije v in okoli materničnega vratu, ta zapre. Običajno se izvede vaginalno, v primeru hujše insuficience pa transabdominalno. Poseg se izvede med 12. in 20. tednom nosečnosti pri nosečnicah z materničnim vratom, krajšim od 15 mm. Šiv se odstrani po 37. tednu nosečnosti ali pred predvidenim porodom. Insuficienca materničnega vratu se lahko pojavi tudi v naslednji nosečnosti, vendar ni kontraindikacija za zanositev.
Predporodna depresija
Depresija po porodu je bolj znana, vendar se lahko depresija pojavi tudi med nosečnostjo. Pogosto ostane nediagnosticirana, saj jo spremljajo simptomi, ki so lahko prisotni tudi pri drugih nosečnicah, ali pa nosečnica zaradi sramu ne želi spregovoriti o svojih težavah. Predporodna depresija negativno vpliva na fizično in psihično počutje nosečnice ter njeno kakovost življenja, pogosto pa se nadaljuje tudi v poporodno obdobje.
Čeprav se nekatere nosečnice soočajo s podobnimi simptomi, to še ne pomeni, da imajo predporodno depresijo. Nezdravljena predporodna depresija lahko prispeva k razvoju preeklampsije, poveča možnost prezgodnjega poroda ter otežuje navezovanje stika z dojenčkom in dojenje po porodu. Svetovna zdravstvena organizacija zaradi nespecifičnih simptomov priporoča presejanje vsem nosečnicam. Edinburški vprašalnik o počutju (EPDS) je eden najpogosteje uporabljenih presejalnih testov, ki ga nosečnica lahko izpolni v nekaj minutah. V Sloveniji je ta vprašalnik dostopen v materinski knjižici. Predporodno depresijo je mogoče dobro obvladati z rednim svetovanjem in pogovori pri strokovnjakih; farmakološko zdravljenje je možno, a pogosto ni potrebno.
Herpes simplex virus (HSV) v nosečnosti
Herpes simplex virus (HSV) je DNK virus, ki lahko povzroči oralne ali genitalne okužbe. Med nosečnostjo je približno 70 % na novo pridobljenih HSV okužb asimptomatskih ali neprepoznanih. Čas od okužbe do pojava simptomov je od 2 do 20 dni. Znaki vključujejo mehurje in razjede na zunanjem spolovilu in materničnem vratu, boleče zunanje spolovilo, pekoč občutek pri uriniranju ter vaginalni izcedek. Lahko se pojavijo tudi sistemski simptomi, kot sta vročina in glavobol.
Če ima nosečnica med porodom herpes, je otrok izpostavljen tveganju za neonatalni herpes, ki je lahko življenjsko nevaren. Tveganje je večje, če se mati prvič okuži z virusom med nosečnostjo. Neonatalni herpes je okužba novorojenčka s HSV v prvih 28 dneh življenja, večinoma zaradi stika v porodni kanal. Virus vstopi v otrokovo telo skozi oči, nos, žrelo ali poškodovano kožo.
Da bi zmanjšali tveganje za prenos, morajo ženske s prebolelo okužbo genitalnega herpesa o tem obvestiti zdravstvene delavce. Med nosečnostjo lahko uporabljajo protivirusna zdravila, ki zmanjšajo verjetnost aktivnega izbruha med porodom. Optimalno je zdravljenje začeti ob prvih znakih okužbe. Pri ženskah z genitalnimi spremembami ali simptomi, ki kažejo na genitalni herpes, je bil včasih priporočen carski rez, še posebej pred razpokom plodovih ovojev. Vaginalni porod je možen kljub HSV okužbi, če ni hudo poškodovane kože na spolovilu. Ženske s HSV imajo načeloma zdravo nosečnost in porod, če je ta primerno voden. Po porodu se pediatra opozori o okužbi matere, starše pa poduči o zgodnjih znakih neonatalne okužbe.
Toksoplazmoza v nosečnosti
Toksoplazmoza je zoonoza, ki jo povzroča zajedavec Toxoplasma gondii. Okužba pri zdravih odraslih osebah običajno poteka brez simptomov. Možni načini okužbe vključujejo stik z mačjimi iztrebki (zato je priporočljiva uporaba zaščitnih rokavic pri delu z zemljo), uživanje premalo pečenega ali kuhanega mesa, mleka ali vode, ki so onesnaženi.
Če se mati okuži med nosečnostjo, se okužba lahko prenese na plod, kar lahko povzroči splav, mrtvorojenost ali otroka z znaki prirojene toksoplazmoze. V Sloveniji od leta 1995 dalje redno spremljajo prisotnost okužbe pri nosečnicah. V primeru odsotnosti okužbe opravijo presejalni test še v 24. in 32. tednu nosečnosti. Če je bila okužba prisotna že pred nosečnostjo, se na izvidu pokažejo IgG protitelesa, kar običajno ne vpliva na plod.
Dokazano okužbo med nosečnostjo zdravijo z antibiotiki po 12. tednu, saj obstaja možnost prenosa na plod, čeprav so znaki okužbe v tem primeru milejši. Do prenosa pride v približno 14-17 %. Okužbo lahko dodatno potrdijo z amniocentezo (odvzem plodovnice) in pogostejšim ultrazvočnim spremljanjem ploda. Ob rojstvu se iz krvi popkovnice preveri, ali je prišlo do prenosa okužbe. V primeru potrjene okužbe pediater opravi dodatne preiskave pri novorojenčku, kot je ultrazvok glave.
Zapleti po umetnem splavu
Umetna prekinitev nosečnosti lahko prinese telesne in psihične zaplete. Telesni zapleti vključujejo krvavitev iz maternice, perforacijo maternice, nepopoln splav, vnetja (endometritis, medenična vnetna bolezen) in Ashermanov sindrom. Poleg telesnih zapletov je pomemben tudi postabortivni sindrom, ki se kaže kot ponavljajoče podoživljanje izkušnje prekinitve nosečnosti kot travmatičnega dogodka. To lahko povzroči globoko in dolgotrajno čustveno stisko, negativne občutke, žalost in nesposobnost predelovanja žalovanja. Medtem ko nekatere ženske po posegu občutijo olajšanje, se za mnoge stiska nadaljuje.
Preeklampsija
Preeklampsija, znana tudi kot nosečnostna toksičnost, je bolezensko stanje, ki ga povzroča nosečnost in se običajno pojavi v drugi polovici nosečnosti, najpogosteje v tretjem trimesečju. Značilni znaki so povišan krvni tlak (nad 140/90 mmHg) in prisotnost beljakovin v urinu (proteinurija). Lahko se pojavi tudi zatekanje, predvsem na rokah in obrazu, ter povečanje telesne mase zaradi zastajanja tekočine.
Dejavniki tveganja za preeklampsijo vključujejo debelost, predhodno prisoten povišan krvni tlak, starost matere, sladkorno bolezen, prvo nosečnost in večplodne nosečnosti. Eden od vzrokov je nepravilna tvorba žilja v posteljici, kar vodi v njeno slabo prekrvljenost in posledično hipoksijo ter oksidativni stres. Preeklampsija prizadene okoli 2 do 8 % nosečnic in je eden poglavitnih vzrokov za smrtnost zaradi nosečnosti. Čeprav se bolezen najpogosteje diagnosticira pred porodom, se v redkih primerih lahko izrazi šele po porodu.
Natančen mehanizem razvoja preeklampsije še ni popolnoma pojasnjen, vendar se domneva, da nenormalen razvoj posteljice igra ključno vlogo. Preeklampsija je napredujoča bolezen, ki lahko povzroči disfunkcijo različnih telesnih organov. Z zdravljenjem se znižuje krvni tlak in preprečujejo zapleti. Po porodu preeklampsija običajno izzveni brez trajnih posledic, vendar se po porodu še vedno spremlja krvni tlak in delovanje organov.
Poporodni zapleti
Po porodu se lahko pojavijo različni zdravstveni zapleti. Poporodne krvavitve delimo na zgodnje (v prvih 24 urah) in pozne (do šest tednov po porodu). Običajno se zdravijo z zdravili za krčenje maternice in antibiotiki. Povišana telesna temperatura in pospešen pulz lahko nakazujeta na okužbo, ki se najpogosteje pojavi na različnih ranah. Simptomi, kot so zastoj urina, visoka telesna temperatura, glavobol, pospešen srčni utrip, slabo počutje, mrzlica, obilna ali smrdeča čišča ter bolečine v spodnjem delu trebuha, zahtevajo obisk pri zdravniku.
Venska tromboza in pljučna embolija sta resni zapleta, ki zahtevata takojšnje ukrepanje v nujni medicinski pomoči. Povišan krvni tlak v poporodnem obdobju (nad 150/95 mmHg) je lahko posledica hipertenzivne bolezni v nosečnosti ali po porodu in zahteva zdravljenje z zdravili, ki so varna med dojenjem. Če povišan krvni tlak vztraja več kot šest tednov po porodu, gre za kronično obliko, ki zahteva nadaljnje kontrole pri osebnem zdravniku. Hipertenzivne bolezni v nosečnosti in po porodu imajo lahko dolgoročne posledice, zato je pomembno o teh zapletih obvestiti svojega splošnega zdravnika in otrokovega pediatra.
V primeru hude duševne stiske ali samomorilnih misli je nujno takoj poiskati zdravniško pomoč.
tags: #zapleti #postterminska #nosecnosti
