Rak materničnega vratu je bil še pred nekaj desetletji ena najpogostejših rakavih bolezni med ženskami, v nekaterih predelih manj razvitega sveta pa je žal še danes tako. Vendar pa so v zadnjih letih v Sloveniji stopnji incidence in umrljivosti za rakom materničnega vratu zelo padli, najbolj med vsemi rakavimi obolenji. Po podatkih iz Registra raka Slovenije je leta 2017 za to vrsto raka na novo zbolelo 86, umrlo pa 43 žensk. Slovenija spada med države z najnižjo pojavnostjo in umrljivostjo zaradi raka materničnega vratu, ki predstavlja 2% vseh odkritih malignih obolenj. Prognoza je bistveno boljša, kot je bila pred leti, ker se bolezen odkrije redkeje in v zgodnejših fazah. V XXI. stoletju je rak materničnega vratu postal bolezen, ki jo lahko preprečimo. Še več - v lanskem letu je Svetovna zdravstvena organizacija (WHO) postavila cilj, da se do leta 2030 rak materničnega vratu popolnoma odpravi in tako postane prvi rak, ki se ga »pošlje v zgodovino«. Do danes je človeštvu pod vodstvom SZO uspelo odpraviti le eno bolezen - črne koze. Sodeč po dostopnosti in uspešnih preventivnih programih Slovenija ima dobre možnosti, da bo med prvimi državami, ki jim bo uspelo eliminirati rak materničnega vratu. Lahko bi bili celo prvi.
Kaj je rak materničnega vratu?
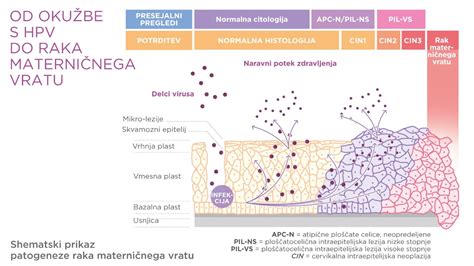
Maternični vrat je del maternice, ki sega v nožnico in si ga zdravnik (pri nas običajno ginekolog, ponekod po svetu pa družinski zdravnik ali babica) lahko prikaže med običajnim ginekološkim pregledom. Maternični vrat je mogoče natančno pregledati s posebnim mikroskopom, imenovanim kolposkop. Rak materničnega vratu je rak celic v materničnem vratu. Rak materničnega vratu se začne na površini materničnega vratu. To se zgodi, ko se celice na materničnem vratu začnejo spreminjati v predrakave celice. Vse predrakave celice se ne bodo spremenile v raka, vendar je iskanje teh problematičnih celic in njihovo zdravljenje, preden se lahko spremenijo, ključnega pomena za preprečevanje raka materničnega vratu. Rakava celična preobrazba poteka počasi, tudi več let. Za rakom materničnega vratu pogosteje zbolevajo ženske, ki imajo že mlade prve spolne odnose in imajo več spolnih partnerjev, kadilke in tiste, ki živijo v neurejenih higienskih razmerah. Vendar se lahko zgodi, da zboli tudi ženska, ki ima samo enega partnerja in je brez drugih dejavnikov tveganja. Zbolijo lahko ženske vseh starosti, redko pred 25 letom, najpogosteje v petem desetletju življenja.
Obstajata dve glavni vrsti raka materničnega vratu:
- Ploščatocelični karcinomi: Ti predstavljajo približno 80 do 90 odstotkov vseh primerov raka materničnega vratu.
- Adenokarcinomi: Ti predstavljajo od 10 do 20 odstotkov primerov.
Maternični vrat je najnižji del vaše maternice (kjer denimo dojenček raste med nosečnostjo). Videti je kot 'krof' in povezuje vašo maternico z odprtino vaše vagine. Pokrit je s tkivi, sestavljenimi iz celic. Te zdrave celice lahko rastejo in se spremenijo v predrakave celice.
Vzroki in dejavniki tveganja za raka materničnega vratu
Večino raka materničnega vratu povzroča virus HPV, spolno prenosljiva okužba. HPV se širi s spolnim stikom (analnim, oralnim ali vaginalnim) in lahko povzroči raka. Obstaja več kot 100 vrst HPV in za približno dobrih deset med njimi je bilo dokazano, da povzročajo raka. Zgodnje odkrivanje teh vrst HPV je ključno pri preprečevanju raka materničnega vratu.
Dejavniki, ki večajo nevarnost okužbe s HPV in s tem povečujejo tveganje za nastanek raka materničnega vratu, vključujejo:
- Zgodnji začetek spolnih odnosov: Pri zelo mladih dekletih je površina materničnega vratu še nezrela in bolj občutljiva na okužbo s HPV.
- Številni spolni partnerji: Večje število spolnih partnerjev poveča tveganje za okužbo s HPV.
- Okužba s HPV: Določeni tipi HPV, zlasti visoko tvegani tipi, kot sta HPV 16 in 18, so najpogostejši povzročitelji invazivnega raka materničnega vratu. Večina spolno aktivnih ljudi bo na neki točki v življenju okužena s tem virusom, vendar se rak ne bo razvil pri vseh.
- Kajenje: Kajenje cigaret je povezano s povečanim tveganjem za raka materničnega vratu.
- Okužba s HIV: Tveganje za razvoj raka materničnega vratu je pri osebah, okuženih z virusom HIV, večje od povprečja.
- Družinska anamneza: Rak materničnega vratu ima lahko genetsko komponento.
- Imunska oslabelost: Ženske z oslabljenim imunskim sistemom so bolj dovzetne za okužbo s HPV in razvoj bolezni.
Čeprav so ti dejavniki tveganja pomembni, je treba poudariti, da lahko zboli tudi ženska, ki nima nobenega od teh dejavnikov.
Kako lahko preprečim prenos HPV na svojega partnerja? - Kristine Borrison, dr. med. - Ginekologija
Znaki in simptomi raka materničnega vratu
Zgodnje faze raka materničnega vratu običajno ne vključujejo simptomov in jih je težko odkriti. Prvi znaki raka materničnega vratu se lahko razvijajo več let. Iskanje nenormalnih celic med presejanjem raka materničnega vratu je najboljši način, da se izognete raku materničnega vratu. Znaki in simptomi 1. stopnje raka materničnega vratu so lahko:
- Voden ali krvav izcedek iz nožnice: Ta izcedek je lahko težak in ima lahko neprijeten vonj.
- Vaginalna krvavitev: Pojavi se lahko po spolnem odnosu, med menstruacijami ali po menopavzi.
- Nenavadne menstruacije: Menstruacije so lahko močnejše in trajajo dlje kot običajno.
- Bolečine v medenici ali trebuhu: Te bolečine se lahko pojavijo, ko rak napreduje.
- Bolečina med spolnim odnosom (dispareunija): To je lahko znak napredovalega raka.
Če se je rak razširil na bližnja tkiva ali organe, so simptomi lahko naslednji:
- Težko ali boleče uriniranje: Včasih s krvjo v urinu.
- Driska ali bolečina ali krvavitev iz danke: Pri opravljanju velike potrebe.
- Utrujenost, izguba teže in apetita: Splošni občutek bolezni.
- Tope bolečine v hrbtu ali otekanje nog: Posledica pritiska na limfne žile.
Če opazite nenormalno krvavitev, izcedek iz nožnice ali druge nepojasnjene simptome, morate opraviti popoln ginekološki pregled, ki vključuje test Papa.

Diagnostika raka materničnega vratu
Za zgodnje odkrivanje raka materničnega vratu sta ključna redna ginekološka pregleda in Papa testi. Papa test (citološki bris materničnega vratu) je neboleč postopek, pri katerem ginekolog odvzame celice s površine materničnega vratu. Te celice se nato pregledajo pod mikroskopom, da se ugotovijo morebitne predrakave ali rakave spremembe.
V zadnjih letih se vse bolj uporablja tudi testiranje na HPV, saj je ta virus glavni vzrok raka materničnega vratu. Če je test Papa negativen (normalen), vendar je test na HPV pozitiven, je priporočljivo opraviti kolposkopijo. Kolposkopija je postopek, pri katerem zdravnik z uporabo posebnih leč in svetlobe podrobno pregleda maternični vrat. Če so ugotovljene spremembe, se lahko opravi biopsija, odvzem majhnega vzorca tkiva, ki se nato pošlje na histološko preiskavo.
Zdravljenje raka materničnega vratu
Načini zdravljenja raka materničnega vratu so odvisni od stadija bolezni, starosti ženske, splošnega zdravstvenega stanja in želje po nosečnosti v prihodnosti. Skupina za zdravljenje raka materničnega vratu vključuje ginekološkega onkologa (zdravnika, ki je specializiran za raka ženskih reproduktivnih organov).
Glavni načini zdravljenja vključujejo:
- Kirurški posegi:
- Konizacija: Pri zelo zgodnjih predrakavih spremembah ali zgodnjem raku se lahko odstrani del materničnega vratu v obliki stožca. Ta poseg se lahko opravi s klasičnim skalpelom ali električno zanko (LLETZ).
- Histerektomija: Odstranitev maternice. Pri začetnih fazah raka se lahko odstrani le maternični vrat, pri napredovanih oblikah pa maternico in tkiva v bližini ter bezgavke.
- Obsevanje (radioterapija): Uporablja se lahko samostojno ali v kombinaciji z drugimi metodami.
- Kemo-terapija: Uporablja se za uničevanje rakavih celic. Dopolnilno kemoterapijo prejmejo bolnice z visokim tveganjem za ponovitev bolezni. Če je tumor prevelik, lahko bolnice prejmejo kemoterapijo pred operacijo (neoadjuvantno), z namenom zmanjšanja tumorja.
- Tarčna terapija: Cilja na specifične molekule, ki so vpletene v rast rakavih celic.
- Imunoterapija: Spodbuja imunski sistem telesa, da se bori proti raku.
Pri nekaterih zelo začetnih spremembah se lahko zdravniki odločijo tudi za opazovanje in pogostejše preglede, saj samo 20 do 30 odstotkov predrakavih sprememb višje stopnje preide v invazivni rak materničnega vratu.
Preprečevanje raka materničnega vratu
Za preprečevanje raka materničnega vratu sta pomembni zdravstvena vzgoja in varna spolnost. Poleg tega pa je izjemno učinkovito cepljenje proti visoko nevarnim sevom HPV. Cepljenje se opravlja v 6. razredu osnovne šole. V Sloveniji je bilo leta 2009 uvedeno cepljenje za deklice, od naslednjega šolskega leta pa se bo cepilo tudi dečke. Cepljenje se izvaja v okviru sistematičnih pregledov in je brezplačno. Cepljenje svetujemo vsem. Tisti, ki niso bili cepljeni, se lahko cepijo tudi kasneje.
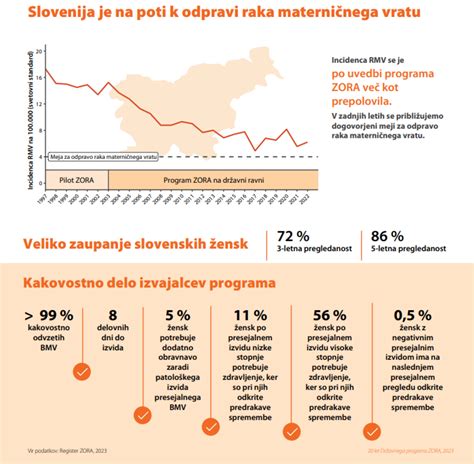
Za vse ženske, tudi za cepljene, so potrebni redni ginekološki pregledi z odvzemom brisa materničnega vratu. V Sloveniji imamo od leta 2003 zelo učinkovit državni preventivni program ZORA, ki vabi ženske med 20. in 64. letom starosti na preventivne preglede vsaka tri leta. Preventivni programi so v zadnjih letih znatno znižali število odkritih primerov invazivnega RMV.
Druge preventivne ukrepe vključujejo:
- Uporaba kondomov med spolnim odnosom.
- Omejitev števila spolnih partnerjev.
- Prenehanje kajenja in uporabe tobačnih izdelkov.
Če opazite katerega od simptomov ali spadate v rizično starostno skupino, je nujno opraviti redne preglede pri ginekologu. V dvomih se takoj obrnite na zdravstvenega strokovnjaka.
Rak materničnega telesa
Rak materničnega telesa je najpogostejši rak rodil in 5. najpogostejši maligni tumor pri ženskah. Pogosteje se pojavlja v razvitem svetu, pojavnost zadnja leta narašča. Po podatkih Registra raka Slovenije je leta 2022 za rakom materničnega telesa na novo zbolelo 390 žensk, umrlo pa jih je 108. Najpogosteje zbolevajo ženske med 60. in 65. letom starosti, pred 50. letom pa zboli le okoli 10 % bolnic.
Rak materničnega telesa se glede na vrsto celic, iz katerih se razvije, deli na več podtipov. Več kot 95 % vseh primerov predstavlja rak endometrija ali rak maternične sluznice. 5-letno preživetje za vse stadije raka endometrija je nad 80%. Manj kot 5 % vseh primerov raka materničnega telesa je dednih. Genetsko testiranje se svetuje bolnicam, ki so zbolele pred 50. letom starosti ali/in imajo v družini več primerov ginekoloških rakov.
Znaki in simptomi raka materničnega telesa
Prvi znak raka materničnega telesa je krvavitev iz nožnice, ki se večinoma pojavi zgodaj. Karcinom endometrija je tako pri ¾ bolnic odkrit pravočasno, ko še je omejen na sluznico, kar pripomore k uspešnemu zdravljenju. Vsaka neredna krvavitev pa ni znak raka maternice. Pri ženskah s pomenopavzno krvavitvijo je možnost odkritja raka na telesu maternice približno 10 %.
Simptomi, na katere bi morale biti ženske pozorne, vključujejo:
- Nenavadna krvavitev iz maternice: Kot je krvavitev po menopavzi, dolgotrajna ali močna menstruacija, krvavitve med menstruacijami ali krvavitev po spolnem odnosu.
- Bolečine v trebuhu oziroma medenici: Redkejši simptom.
- Težave z odvajanjem vode ali blata: Redkejši simptom.
Diagnostika raka materničnega telesa
Izbrani ginekolog bo glede na težave opravil temeljit ginekološki pregled in transvaginalni ultrazvok (VUZ), s katerim bo ocenil debelino sluznice v maternični votlini ter velikost in strukturo maternice. Če je sluznica preveč zadebeljena, so potrebne dodatne preiskave za določitev vzroka. Za potrditev diagnoze raka maternične sluznice je potrebno opraviti biopsijo, s katero ginekolog odvzame košček tkiva maternice in ga pošlje v pregled patologu. Dodatno se lahko opravijo rentgensko slikanje prsnih organov, krvne preiskave in biokemične preiskave. Ob sumu na razširjeno bolezen se opravi pregled sečnega mehurja (cistoskopija), pregled danke (rektoskopija), UZ, CT ali MR.
Zdravljenje raka materničnega telesa
Zdravljenje je odvisno od histoloških značilnosti tumorja (vrste tumorja, diferenciacija), razširjenosti oz. stadija bolezni. V grobem jih lahko razdelimo na endometrijske karcinome tipa 1, kamor spadata endometrioidni karcinom (najpogostejša oblika) in mucinozni karcinom. Ti karcinomi imajo praviloma ugoden potek in so diagnosticirani v nizkem stadiju. Njihov nastanek je posledica dolgotrajne estrogenske stimulacije. Endometrijski karcinomi tipa 2 se pojavljajo redkeje, so bolj agresivni, njihov nastanek ni povezan z delovanjem estrogena. Glede na to, koliko so celice spremenjene, so lahko tumorji dobro (nizek gradus), zmerno ali slabo (visok gradus) diferencirani. Tumorje glede na velikost in razširjenost bolezni po telesu delimo v 4. stadije.
Če je le mogoče, je prvi način zdravljenja kirurška odstranitev tumorja, ki je najpomembnejši del zdravljenja. Standardna operacija obsega odstranitev maternice (histerektomija) ter obojestransko odstranitev jajcevodov in jajčnikov (adneksektomija). V zadnjih letih se operacije praviloma izvajajo na minimalno invaziven način, kar pomeni laparoskopsko. V napredovalem stadiju ali kadar bi kirurško zdravljenje predstavljalo preveliko tveganje za bolnico, se uporabijo drugi načini zdravljenja. Najpogosteje izberemo kemoterapijo, hormonsko zdravljenje, zdravljenje z obsevanjem, v zadnjem času pa obstajajo tudi možnosti tarčnega zdravljenja ali imunoterapije. Pri razširjeni bolezni pride v poštev paliativna teleradioterapija. Pri metastatski bolezni in pri ponovitvi bolezni je zdravljenje paliativno.
Veseli nas, da je petletno preživetje, če bolezen odkrijemo v zgodnjem stadiju, odlično in znaša več kot 90 %. V napredovalih stadijih pa je seveda nižje.
Zaključek
Rak materničnega vratu in materničnega telesa sta resni bolezni, vendar pa z zgodnjim odkrivanjem, rednimi preventivnimi pregledi in sodobnimi metodami zdravljenja lahko bistveno izboljšamo prognozo in povečamo možnosti za ozdravitev. Zavedanje o dejavnikih tveganja, simptomih in pomembnosti preventivnih ukrepov je ključno za ohranjanje zdravja žensk. Svetovna zdravstvena organizacija si prizadeva za izkoreninjenje raka materničnega vratu do leta 2030, kar je ambiciozen, a dosegljiv cilj ob sodelovanju celotne družbe.
