Nosečniška sladkorna bolezen, znana tudi kot gestacijski diabetes mellitus (GDM), je stanje, ki se prvič pojavi ali je diagnosticirano med nosečnostjo. To je ena najpogostejših zdravstvenih zapletov v nosečnosti, ki prizadene približno 4% do 15% nosečnosti po svetu. Čeprav se običajno pojavi v drugem ali tretjem trimesečju, natančno razumevanje, diagnostika in skrbno obvladovanje so ključni za zdravje matere in otroka.
Kaj je nosečniška sladkorna bolezen?
Gestacijski diabetes je oblika sladkorne bolezni, ki vpliva na to, kako celice v telesu uporabljajo sladkor (glukozo), kar vodi do zvišane ravni krvnega sladkorja. To stanje nastane zaradi hormonskih sprememb med nosečnostjo. Posteljica, ki hrani dojenčka, proizvaja hormone, kot so humani placentni laktogen, progesteron in kortizol. Ti hormoni lahko zmanjšajo učinkovitost insulina v materinem telesu, kar povzroči, da inzulin ne more pravilno razgraditi glukoze in jo dostaviti celicam. Če trebušna slinavka ne more proizvesti dovolj insulina za premagovanje te odpornosti, se sladkor kopiči v krvi.
Pomembno je ločiti gestacijski diabetes od sladkorne bolezni tipa 1 in tipa 2, ki so prisotne že pred nosečnostjo. Čeprav se lahko nosečniška sladkorna bolezen pri večini žensk po porodu povrne na normalno raven, predstavlja pomembno opozorilo na povečano tveganje za razvoj sladkorne bolezni tipa 2 v prihodnosti.
Kako pogost je gestacijski diabetes?
Nosečniška sladkorna bolezen se pojavlja pri približno 4% vseh nosečnosti, po nekaterih novejših podatkih pa ta številka narašča in dosega do 15% nosečnic. Ta porast je lahko posledica boljšega odkrivanja, spremenjenih življenjskih navad in drugih dejavnikov.
Dejavniki tveganja
Čeprav se lahko gestacijski diabetes pojavi pri vsaki nosečnici, nekateri dejavniki povečajo verjetnost za njegov razvoj. Ti vključujejo:
- Starost: Ženske, starejše od 35 let, imajo večje tveganje.
- Telesna teža: Prekomerna telesna teža ali debelost pred nosečnostjo (indeks telesne mase 25 kg/m² ali več) sta pomembna dejavnika.
- Družinska anamneza: Če imate v ožji družini (starši, bratje, sestre) sladkorno bolezen, se tveganje poveča.
- Prejšnje nosečnosti: Če ste že imeli gestacijski diabetes v prejšnji nosečnosti, je verjetnost ponovitve večja.
- Etnicitet: Določene etnične skupine imajo višje tveganje.
- Druge zdravstvene težave: Sindrom policističnih ovarijev, prediabetes ali mejne bazalne glikemije, srčne bolezni in visok krvni tlak.
- Neaktiven življenjski slog: Pomanjkanje telesne dejavnosti.
Simptomi in znaki
Gestacijski diabetes običajno ne povzroča opaznih ali specifičnih znakov ali simptomov. Mnoge ženske ne opazijo nobenih sprememb. Če pa se pojavijo, so lahko blagi in vključujejo:
- Povečana žeja.
- Pogostejše uriniranje.
- Slabost.
- Utrujenost.
Zaradi te neopaznosti je zgodnje odkrivanje in presejanje ključnega pomena.
Diagnostika in presejanje
Svetovna zdravstvena organizacija (WHO) in slovenske smernice priporočajo presejanje nosečnic za gestacijski diabetes. Diagnostični postopek običajno vključuje dva glavna koraka:
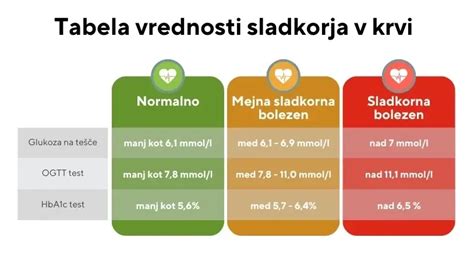
- Prvi pregled (Prvo trimesečje): Ob prvem obisku pri ginekologu se vsem nosečnicam izmeri raven glukoze v venski krvi na tešče (po 8 urah brez zaužite hrane). Če je raven glukoze na tešče ≥ 7,0 mmol/l ali v naključnem vzorcu ≥ 11,1 mmol/l, se lahko postavi diagnoza že prej neprepoznane sladkorne bolezni. Če je glukoza na tešče med 5,1 in 6,9 mmol/l, se lahko že postavi diagnoza gestacijskega diabetesa.
- Presejalni test (Drugo trimesečje): Če sladkorna bolezen ni bila odkrita v prvem trimesečju, se pri vseh nosečnicah med 24. in 28. tednom nosečnosti opravi 75-gramski oralni glukozni tolerančni test (OGTT). Nosečnica mora zaužiti sladko tekočino, v kateri je raztopljenih 75 g glukoze. Nato se v določenih časovnih intervalih (na tešče, po 1 uri in po 2 urah) večkrat meri raven sladkorja v krvi.
Diagnostične vrednosti za OGTT po slovenskih smernicah:
- Na tešče: ≥ 5,1 mmol/l
- 1 ura po zaužitju: ≥ 10,0 mmol/l
- 2 uri po zaužitju: ≥ 8,5 mmol/l
Gestacijski diabetes je prisoten, če je dosežena ali presežena vsaj ena od teh diagnostičnih vrednosti.
Vpliv na plod in novorojenčka
Če nosečniška sladkorna bolezen ni ustrezno obvladovana, lahko glukoza prosto prehaja skozi posteljico do ploda. To pomeni, da bo raven sladkorja v otrokovi krvi enaka ravni v materini krvi. Zvišana raven glukoze pri materi spodbudi otrokovo telo k povečanemu izločanju insulina. Inzulin je hormon, ki ne le uravnava sladkor, ampak tudi spodbuja nabiranje maščobnega tkiva in rast organov.
Posledice za plod in novorojenčka lahko vključujejo:
- Makrosomija: Prekomerna rast ploda, kar pomeni porodno težo večjo od 4000 g. To poveča tveganje za porodne poškodbe, distocijo ramen (težave z iztisom ramen med porodom) in potrebo po carskem rezu.
- Povečan obseg trebuščka ploda: Zaradi čezmernega kopičenja maščobnega tkiva.
- Prezgodnji porod: Zaradi možnih zapletov, kot je preeklampsija ali preveč plodovnice (polihidramnij).
- Neonatalna hipoglikemija: Po rojstvu lahko otrok doživi nenaden padec krvnega sladkorja, ker se je med nosečnostjo navadil na visoke vrednosti in je njegovo telo še vedno proizvajalo veliko insulina.
- Respiratorna stiska: Zaradi zakasnele zoritve pljuč.
- Povečana potreba po intenzivni negi novorojenčkov.
- Dolgoročno tveganje: Otroci, rojeni materam z gestacijskim diabetesom, imajo večjo verjetnost za razvoj debelosti in sladkorne bolezni tipa 2 v kasnejšem življenju.
Nezdravljena nosečniška sladkorna bolezen lahko v skrajnih primerih pomeni tudi plodovo smrt pred ali tik po rojstvu.
Obvladovanje in zdravljenje
Ključ do uspešnega obvladovanja gestacijskega diabetesa je natančno spremljanje ravni krvnega sladkorja in skrbno uravnavanje le-tega. To lahko bistveno zmanjša tveganje za zaplete.
1. Življenjski slog in prehrana:
Prehransko svetovanje predstavlja temelj zdravljenja. Cilj je zagotoviti ustrezno prehrano, ki omogoča zdrav razvoj otroka, hkrati pa ohranja krvni sladkor v ciljnih normalnih območjih.
- Izključitev sladkorja in sladkih živil: Izogibajte se dodanim sladkorjem, sladkarijam, tortam, piškotom, bombonom in pecivu.
- Omejitev ogljikovih hidratov: Ogljikovi hidrati se razgradijo do glukoze. Pomembno je omejiti njihovo količino na obrok in izbrati kompleksne ogljikove hidrate, ki se počasneje razgrajujejo.
- Kompleksni ogljikovi hidrati: Namesto preprostih ogljikovih hidratov (sladkor, bela moka) izbirajte polnozrnata žita (polnozrnat kruh, testenine, rjavi riž, oves).
- Pravilna razporeditev obrokov: Namesto treh velikih obrokov je priporočljivo jesti pet do šest manjših obrokov skozi dan, da se izognete velikim nihanjem krvnega sladkorja. Ne preskakujte obrokov.
- Glikemični indeks (GI): Izbirajte živila z nizkim glikemičnim indeksom (manj kot 60), saj povzročajo počasen in postopen porast glukoze v krvi.
- Zelenjava: Je odličen vir vlaknin, vitaminov in mineralov ter ima majhen vpliv na raven sladkorja.
- Sadje: Užijte ga v omejenih količinah (do tri enote na dan, le eno naenkrat). Izberite manj sladke sadeže z nižjim glikemičnim indeksom (jagode, borovnice, hruške, jabolka) namesto zelo sladkih (mango, grozdje, banane). Izogibajte se sadnim sokovom, saj so koncentriran vir ogljikovih hidratov.
- Mlečni izdelki: Ena skodelica mleka ali jogurta naenkrat je priporočljiva kot vir kalcija.
- Izogibajte se sladkanim pijačam: Če si zaželite sladko pijačo, izberite tisto, ki je slajena z umetnim sladilom (npr. aspartam, acesulfam K, sukraloza).
- Vlaknine: Zagotavljajo občutek sitosti in pomagajo pri uravnavanju krvnega sladkorja.
- Beljakovine: So pomembne za rast in razvoj otroka.
Diabetic friendly dishes + Low Carb Recipes
2. Telesna aktivnost:
Redna telesna aktivnost je enako pomembna. Priporoča se vsaj 30 minut zmerne aerobne aktivnosti dnevno, kot so hoja, plavanje ali predporodna joga. Pred začetkom kakršnekoli vadbe se posvetujte z zdravnikom.
3. Samokontrola glikemije:
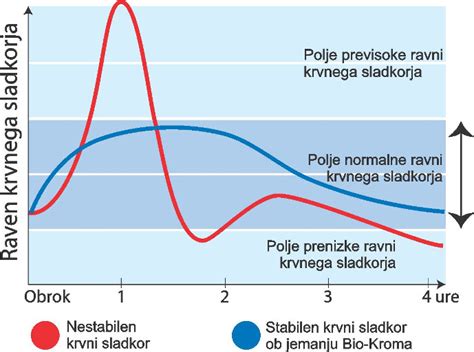
Nosečnicam s gestacijskim diabetesom običajno predpišejo komplet za merjenje krvnega sladkorja, s katerim redno spremljajo svoje vrednosti. Ciljne vrednosti krvnega sladkorja so običajno:
- Na tešče: < 5,3 mmol/l
- 1 uro po obroku: < 7,8 mmol/l
- 90 minut do 2 uri po obroku: < 6,7 mmol/l
Sodobne naprave za neprekinjeno merjenje glukoze (CGM) lahko nudijo še boljšo kontrolo, saj omogočajo stalno spremljanje in hitrejše prepoznavanje nihanj.
4. Farmakološko zdravljenje:
Če spremembe življenjskega sloga in samokontrola ne znižajo krvnega sladkorja na ciljne vrednosti v 1-2 tednih, se uvede zdravljenje z zdravili.
- Inzulin: Je zdravilo prvega izbora za gestacijski diabetes, saj ne prehaja skozi posteljico in je varen za plod.
- Alternativna zdravila: V nekaterih primerih se lahko uporabita metformin ali glibenklamid, vendar z zavedanjem potencialno slabših rezultatov v primerjavi z inzulinom.
Zapleti za mater in otroka
Čeprav večina otrok, rojenih materam z gestacijskim diabetesom, je zdravih, obstaja tveganje za zaplete, če bolezen ni ustrezno obvladovana.
Za mater:
- Preeklampsija (visok krvni tlak med nosečnostjo s prisotnostjo beljakovin v urinu).
- Gestacijska hipertenzija.
- Čezmerno pridobivanje telesne mase.
- Polihidramnij (preveč plodovnice).
- Povečana verjetnost carskega reza ali drugih porodnih posegov.
- Povečano tveganje za razvoj sladkorne bolezni tipa 2 in srčno-žilnih bolezni v prihodnosti.
Za plod in novorojenčka:
- Makrosomija in z njo povezani porodni zapleti.
- Neonatalna hipoglikemija.
- Respiratorna stiska.
- Povečana potreba po sprejemu na oddelek za intenzivno nego.
Poporodno obdobje in dolgoročno spremljanje
Inzulinska terapija se običajno ukine takoj po porodu. Drugi dan po porodu se ponovno izmeri krvni sladkor. Vsem ženskam, ki so imele gestacijski diabetes, se med 6 tedni in 6 meseci po porodu opravi OGTT za odkrivanje morebitnih trajnih motenj presnove glukoze. Redni pregledi za odkrivanje sladkorne bolezni se priporočajo vsaj na vsake tri leta.
Dolgotrajno spremljanje in zdrav življenjski slog po porodu sta ključnega pomena za zmanjšanje tveganja za prihodnje zdravstvene težave. To vključuje dojenje (vsaj 3 mesece), vzdrževanje zdrave telesne mase, redno telesno aktivnost in zdravo prehrano.
Preprečevanje
Čeprav ni mogoče popolnoma preprečiti gestacijskega diabetesa, lahko z zdravim načinom življenja pred in med nosečnostjo znatno zmanjšate tveganje. To vključuje uravnoteženo prehrano, redno telesno aktivnost in ohranjanje zdrave telesne teže. Tudi za ženske, ki so imele gestacijski diabetes, je predkoncepcijsko svetovanje in zmanjšanje telesne mase pred naslednjo nosečnostjo pomembno za zmanjšanje tveganja ponovitve.
tags: #ana #kuha #nosecniski #diabetes
