Maternični vrat, znan tudi kot cerviks, predstavlja spodnji, najožji del maternice, ki se odpira v nožnico. Ta ključen organ, čeprav pogosto spregledan v vsakdanji zavesti žensk, igra osrednjo vlogo v reproduktivnem zdravju, vključno z oploditvijo, nosečnostjo in porodom, ter je pomemben cilj pri presejanju in zdravljenju različnih ginekoloških stanj, od vnetij do raka. Razumevanje njegove anatomije, funkcije in patologij je bistveno za ohranjanje reproduktivnega zdravja žensk.
Anatomija in fiziologija materničnega vratu
Maternični vrat je valjaste oblike in meri v dolžino od tri do štiri centimetre, v premeru pa ima približno 2,5 centimetra. Zgrajen je predvsem iz mišičnega in vezivnega tkiva. Njegov spodnji segment sega v nožnico, kar omogoča dostop za ginekološke preglede in odvzemanje brisov. Skozi maternični vrat poteka cervikalni kanal, ki povezuje nožnico z votlino maternice. Ta kanal je ključen za prehod spermijev proti maternici in jajcevodom med ovulacijo ter za izločanje menstrualne krvi.
Površina materničnega vratu je obložena z dvema različnima vrstama epitelija. Zunanji del, ki gleda v nožnico, je prekrit s ploščatoceličnim epitelijem, medtem ko je notranji del cervikalnega kanala obložen s cilindričnim žleznim epitelijem. Območje, kjer se ti dve vrsti epitelija prepletata, imenovano območje preraščanja ali transformacijska cona, je še posebej pomembno, saj je tam večja možnost za nastanek nepravilnosti celic. Velikost, oblika in izgled materničnega vratu se lahko spreminjajo s starostjo, hormonskim stanjem (kot so puberteta, nosečnost ali uporaba kontracepcijskih tablet), ter glede na število porodov.
V času nosečnosti, pod vplivom povišanih ravni estrogenih hormonov, maternični vrat doživi pomembne fiziološke spremembe. Njegov volumen se poveča, tkivo postane bolj zrahljano, poveča se ožiljenost in spremeni se barva v bolj vijolično ali lividno. Epitelij izloča več sluzi, kar povzroči, da postane "hiperplastičen". Epitelij iz cervikalnega kanala se lahko izviha proti zunanjemu delu materničnega vratu. Te spremembe, vključno z decidualnimi poli, ki lahko povzročajo krvavitve, so normalne in običajno izginejo po porodu. Vendar pa je maternični vrat v nosečnosti bolj prekrvljen in zato tudi bolj ranljiv.
Vloga materničnega vratu v reprodukciji in nosečnosti
Maternični vrat igra ključno vlogo pri zanositvi in ohranjanju nosečnosti. Med ovulacijo sluz v cervikalnem kanalu postane redkejša in bolj prepustna, kar omogoča lažji prehod spermijev v maternico. Po oploditvi jajčeca se to ugnezdi v sluznico maternice. Med nosečnostjo se maternični vrat zapre in postane čvrst, kar preprečuje prezgodnji izstop ploda. Med porodom se maternični vrat pod vplivom hormonov in popadkov začne odpirati (dilatirati) in tanjšati (efacerati), kar omogoča izhod ploda v nožnico in nato iz telesa.
Za ženske, ki uporabljajo menstrualne skodelice, je poznavanje položaja materničnega vratu pomembno za pravilno namestitev skodelice. Menstrualna kri se odvaja skozi odprtino na materničnem vratu v nožnico, kjer jo skodelica ujame. Skodelico je običajno treba namestiti nekaj centimetrov pod maternični vrat, manj globoko kot tampone, da se prepreči pritisk nanj, ki bi lahko povzročil nelagodje ali bolečino. Če je skodelica nameščena previsoko, lahko pride do izliva krvi mimo nje.
Bolezenska stanja in patologije materničnega vratu
Maternični vrat je lahko prizorišče različnih patoloških stanj, ki segajo od vnetij do predrakavih sprememb in invazivnega raka.
Vnetja materničnega vratu (Cervicitis)
Vnetja materničnega vratu, znana kot cervicitisi, so pogosta in jih lahko povzročajo različne bakterije ali virusi, vključno s herpes virusom. Simptomi vključujejo obilen izcedek iz nožnice, včasih z mehurčki ali razjedami na površini epitelija. Vnetje lahko vpliva tudi na bris PAP, ki ga pogosto spremenijo zaradi prisotnosti vnetnih celic.
Krvavitve po spolnem odnosu (Postkoitalna krvavitev)
Krvavitve po spolnem odnosu so pomemben simptom, ki lahko kaže na različne težave, vključno s poškodbami materničnega vratu, vnetji, polipi ali predrakavimi spremembami. Strokovno poimenovana postkoitalna krvavitev zahteva natančno ginekološko obravnavo, da se ugotovi njen vzrok.
Ashermanov sindrom
Ashermanov sindrom je redko ginekološko stanje, ki povzroči nastanek adhezij (zraščencev) v maternici, pogosto po kirurških posegih ali vnetjih. Te adhezije lahko ovirajo normalno delovanje maternice, vplivajo na menstruacijo inFertilitetne težave.
Adenomioza
Adenomioza je stanje, pri katerem se žlezno tkivo iz notranje plasti maternice (endometrija) zagozdi v mišično plast maternice (miometrij). To lahko povzroči povečanje maternice, močne in boleče menstruacije ter bolečine v medenici. V nekaterih primerih je edina učinkovita rešitev odstranitev maternice (histerektomija).
Spremenjene celice materničnega vratu in HPV
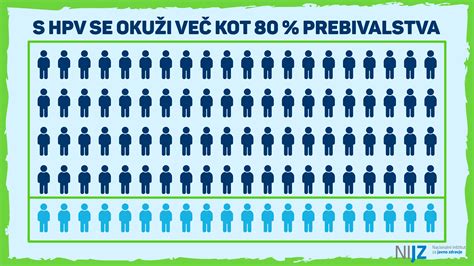
Human Papilloma Virus (HPV) je družina virusov, ki igra ključno vlogo pri razvoju sprememb na materničnem vratu. Obstaja več kot 200 genotipov HPV, od katerih nekateri (visokorizični genotipi, kot so 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73 in 82) lahko povzročijo predrakave spremembe, znane kot cervikalna intraepitelna neoplazija (CIN), in sčasoma vodijo do invazivnega raka materničnega vratu. Okužba s HPV je zelo pogosta, več kot 80 % ljudi se z njo sreča vsaj enkrat v življenju. V večini primerov imunski sistem okužbo uspešno odpravi, vendar pri nekaterih posameznikih, zlasti pri kadilkah in tistih z oslabljenim imunskim sistemom, lahko okužba postane perzistentna (trajna).
Cervikalna intraepitelna neoplazija (CIN) predstavlja predrakavo stanje celic materničnega vratu. Glede na izraženost neoplastičnih sprememb ločimo tri stopnje:
- CIN 1: Spremembe obsegajo do ene tretjine debeline epitelija.
- CIN 2: Spremembe obsegajo do dveh tretjin epitelija.
- CIN 3: Spremembe obsegajo več kot dve tretjini epitelija, kar se včasih imenuje tudi huda displazija ali intraepitelni rak (carcinoma in situ - CIS).
Te spremembe so ključne za zgodnje odkrivanje in zdravljenje, saj se lahko iz CIN razvije invazivni rak materničnega vratu. Približno 20 do 30 odstotkov primerov CIN visoke stopnje (CIN 3) lahko napreduje v invazivni rak, zato je pravočasno zdravljenje nujno.
Rak materničnega vratu (RMV)
Rak materničnega vratu je rak celic v materničnem vratu. V Sloveniji je bil še pred štirimi desetletji najpogostejši maligni tumor ženskih genitalij, danes pa je šesti najpogostejši rak pri ženskah, za rakom dojke, kože, debelega črevesa in danke, telesa maternice in pljuč. Bolezen najpogosteje prizadene ženske med 50. in 55. letom starosti, vendar obolevajo tudi zelo mlade ženske, predvsem tiste, ki so zgodaj začele spolno živeti in imele več partnerjev.

V 90 odstotkih je rak materničnega vratu ploščatoceličnega izvora, preostalih 10 odstotkov pa je žleznega izvora iz sluznice materničnega vratu. Sprva se lahko kaže kot zadebelitev epitelija, rdeča vzbrst ali ranica. Bolezen se širi z vraščanjem v sosednja tkiva in zaseva predvsem v bezgavke.
Simptomi raka materničnega vratu se pogosto pojavijo šele v napredovalih stadijih bolezni, kar pomeni, da je diagnoza postavljena pozno, ko je zdravljenje težje in manj uspešno. Zgodnji znaki, ki jih ženske lahko opazijo, so nepravilne krvavitve, izcedki iz nožnice in bolečine. Najpogostejši prvi simptom je kontaktna krvavitev ob spolnem odnosu. Sledi lahko krvavkast in smrdeč izcedek, kasneje pa tudi izvenciklične krvavitve. Ko se pojavijo ti znaki, je bolezen pogosto že napredovala.
Zunajmaternična nosečnost
Čeprav se zunajmaternična nosečnost ne tiče neposredno patologije materničnega vratu, je pomembno razumeti osnovni proces nosečnosti. Nosečnost se začne z oplojenim jajčecem, ki se običajno pritrdi na sluznico maternice. V primeru zunajmaternične nosečnosti se oplojeno jajčece ugnezdi izven maternične votline, najpogosteje v jajcevod. To je življenjsko nevarno stanje, ki zahteva takojšnje zdravniško posredovanje.
Diagnostika in presejanje
Ključ do uspešnega obvladovanja bolezni materničnega vratu leži v zgodnjem odkrivanju predrakavih sprememb in raka.
Papa test (Citološki bris materničnega vratu)
Citološki pregled celic v brisu materničnega vratu, znan kot Papa test (poimenovan po Georgiosu Papanikolau), ostaja najpomembnejša metoda zgodnjega odkrivanja predstopenj raka. Z njim se ocenjujejo celice na materničnem vratu in se lahko zaznajo nepravilnosti, ki kažejo na CIN. Papa test se običajno izvaja vsaka tri leta pri ženskah med 20. in 64. letom starosti kot del organiziranega presejalnega programa ZORA.
HPV testiranje
Test na HPV je dopolnilna preiskava, ki se izvaja za odkrivanje prisotnosti visokorizičnih genotipov virusa. V kombinaciji s Papa testom omogoča natančnejšo oceno tveganja za razvoj raka materničnega vratu.
Kolposkopija
Kolposkopija je metoda, ki omogoča natančen pregled materničnega vratu pod povečavo (do 10-kratno) s pomočjo kolposkopa, naprave, ki jo je leta 1925 izumil dr. Hans Hinselman. Med kolposkopijo ginekolog oceni naravo morebitnih sprememb. Če se sum na predrakavo ali rakasto spremembo potrdi, se izvede biopsija, torej odščip majhnega dela tkiva materničnega vratu za patohistološko preiskavo. Kolposkopija je neboleča in se lahko izvaja tudi med nosečnostjo, vendar je pri nosečnicah zaradi svoje zahtevnosti rezervirana za izkušene kolposkopiste.
Biopsija in patohistološka preiskava
Biopsija je odvzemanje majhnega vzorca tkiva materničnega vratu za mikroskopsko analizo. Ta preiskava je ključna za potrditev diagnoze CIN ali raka ter za določitev stopnje sprememb.
Cervikoskopija
Cervikoskopija je posebna oblika kolposkopije, pri kateri se s pomočjo ambulantnega histeroskopa pregleda kanal materničnega vratu in odvzamemo vzorce za preiskavo, še posebej, če je Papa test patološki.
Zdravljenje predrakavih in rakavih sprememb materničnega vratu
Zdravljenje je odvisno od stadija bolezni in obsega sprememb.
Zdravljenje predstopenj RMV
Predstopenj raka materničnega vratu (CIN) se zdravijo z manjšimi operativnimi posegi, ki običajno ne puščajo trajnejših posledic. Ti posegi vključujejo:
- Destrukcija: Uničenje spremenjenega tkiva (npr. s kriogenom, laserjem).
- Ekscizija: Izrezovanje spremenjenega tkiva.
- Konizacija: Kirurški poseg, pri katerem se iz materničnega vratu izreže stožčast kos tkiva. To je lahko klasična konizacija ali LLETZ (large loop excision of the transformation zone), ki uporablja električno zanko.
- Leetz poseg: Podobno kot LLETZ, gre za izrezovanje transformacijske cone z električno zanko.
Ti posegi se običajno izvedejo ambulantno ali v kratki hospitalizaciji, z lokalno ali splošno anestezijo, in imajo praktično stoodstotno ozdravitev. Po posegu se odsvetuje spolne odnose prvih šest tednov. Redni kontrolni pregledi so nujni za spremljanje okrevanja in preprečevanje morebitnih zapletov.
Zdravljenje invazivnega raka materničnega vratu
Zdravljenje invazivnega raka materničnega vratu je zahtevnejše in odvisno od stadija bolezni. Možnosti vključujejo:
- Kirurško zdravljenje:
- Histerektomija: Odstranitev maternice. V zgodnjih stadijih je lahko to manjša operacija.
- Radikalna histerektomija (npr. Wertheim-Meigs-Novakova operacija): Obsežnejši poseg, ki vključuje odstranitev maternice, dela nožnice, materničnih vezi ter medeničnih bezgavk.
- Radioterapija (obsevanje): Uporablja se lahko samostojno ali v kombinaciji s kemoterapijo.
- Kemoterapija: Uporaba citostatikov, pogosto v kombinaciji z obsevanjem (kemoradiacija).
Pri načrtovanju zdravljenja sodeluje multidisciplinarna ekipa strokovnjakov (kirurg, radioterapevt, onkolog), ki določi najprimernejši način zdravljenja za vsako bolnico posebej.
Zapleti in posledice zdravljenja
Zdravljenje predstopenj materničnega vratu običajno ne vpliva bistveno na kakovost življenja ali spolno funkcijo. Vendar pa obsežnejši posegi, obsevanje in kemoterapija pri invazivnih oblikah raka lahko povzročijo telesne in psihosocialne težave. Možni zapleti vključujejo krvavitve, vensko trombozo, infekcije, zožitev sečevodov, brazgotinjenje, bolečine, nastanek fistul (nenormalnih povezav med organi) ter stranske učinke kemoterapije, kot so slabost, bruhanje, izpadanje las in povečana nagnjenost k okužbam. Rehabilitacija in psihosocialna podpora sta ključni za izboljšanje kakovosti življenja po zdravljenju.
Tudi zanositev in potek nosečnosti se lahko po zdravljenju spremenijo. V primerih, ko je bilo odstranjeno večje področje materničnega vratu, obstaja povečano tveganje za slabost zapiranja materničnega ustja, kar lahko vodi do splava ali prezgodnjega poroda. Te zaplete je mogoče preprečiti z mirovanjem ali serklažo (obrokovanje materničnega vratu). V primerih, ko je bila odstranjena celotna maternica, zanositev ni več možna. Vendar pa se v zadnjem času pri nekaterih zgodnjih invazivnih oblikah RMV poskuša ohraniti vsaj telo maternice, kar omogoča kasnejšo zanositev.
Preprečevanje in promocija zdravja
Primarna preventiva okužbe s HPV je ključnega pomena pri preprečevanju raka materničnega vratu. To vključuje:
- Varno spolnost: Zvestoba enemu partnerju in uporaba kondoma (čeprav kondom ne nudi popolne zaščite pred okužbo na anogenitalnem področju).
- Cepljenje proti HPV: Cepivo je najučinkovitejše, če je cepljenje opravljeno pred začetkom spolnega življenja. V Sloveniji je redno cepljenje proti HPV uvedeno v šestem razredu osnovne šole.
- Zdrav način življenja: Povečanje odpornosti telesa.
- Redni ginekološki pregledi in presejalni programi: Znanstveno dokazano je, da redni pregledi in zgodnje odkrivanje predrakavih sprememb bistveno zmanjšujejo umrljivost zaradi raka materničnega vratu.
Slovenija se uvršča med prvih pet držav na svetu po uspešnosti obvladovanja raka materničnega vratu, predvsem zaradi uspešnega presejalnega programa ZORA, ki deluje od leta 2003. Ženske, ki prejmejo vabilo za odvzem brisa materničnega vratu, se poziva, naj ne odlašajo z obiskom pri ginekologu, saj lahko le pravočasno ugotovljene predstopenjske spremembe obvarujejo pred nevarno in zahrbtno boleznijo.
Pomen ginekoloških pregledov
Zavedanje o anatomiji in fiziologiji materničnega vratu, prepoznavanje zgodnjih simptomov ter aktivno sodelovanje v presejalnih programih so bistveni koraki k ohranjanju reproduktivnega zdravja žensk.
Zaključek
Maternični vrat je več kot le anatomski del ženskega reproduktivnega sistema; je ključno mesto za reprodukcijo, nosečnost in porod, hkrati pa tudi področje, ki zahteva stalno pozornost zaradi možnosti razvoja predrakavih in rakavih sprememb. Z napredkom v medicini, vključno z razvojem cepiv proti HPV in učinkovitimi presejalnimi programi, so možnosti za preprečevanje in zgodnje odkrivanje bolezni materničnega vratu izjemno napredovale. Vendar pa ostaja ključno, da ženske ostanejo ozaveščene o pomenu rednih ginekoloških pregledov in se aktivno vključujejo v preventivne ukrepe.
tags: #anatomija #cloveka #maternicni #vrat
