Nosečnost predstavlja edinstveno fiziološko stanje, ki lahko bistveno spremeni potek različnih kroničnih bolezni, vključno z nevrološkimi. Hormonske spremembe, povečan volumen krvi, spremembe v metabolizmu in imunskem sistemu lahko vplivajo na simptome in napredovanje nevroloških stanj. Obratno, prisotnost nevrološke bolezni lahko predstavlja dodatna tveganja tako za mater kot za plod. Zato je skrbna ocena in načrtovanje pred in med nosečnostjo ključnega pomena. V preteklosti so bili nekateri nevrološki posegi in zdravljenja med nosečnostjo omejeni zaradi skrbi glede varnosti ploda. Vendar pa se z napredkom medicine in boljšim razumevanjem patofiziologije teh stanj, kot tudi z razvojem varnejših terapevtskih pristopov, pristopi k obravnavi nosečnic z nevrološkimi boleznimi postopoma spreminjajo.
Razumevanje nevroloških bolezni v kontekstu nosečnosti
Nosečnost lahko dramatično preoblikuje telo nosečnice, vključno z njenimi možgani. Te spremembe so večinoma naravne in namenjene pripravi telesa na porod in materinstvo. Vendar pa lahko prisotnost nevrološke bolezni vpliva na te procese, kar zahteva poseben pristop.
Ključna nevrološka stanja v nosečnosti
Nekatera nevrološka stanja so pogostejša ali imajo poseben pomen med nosečnostjo.
Multipla skleroza (MS)
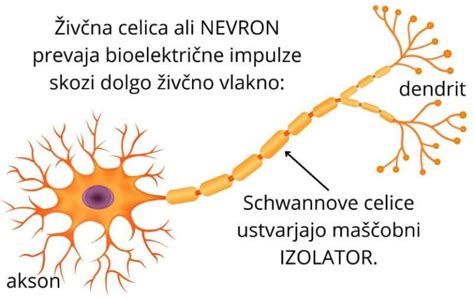
Multipla skleroza (MS) je kronična avtoimunska vnetna bolezen osrednjega živčevja, pri kateri propadajo mielinske oziroma živčne ovojnice. Natančen vzrok bolezni še ni znan, vplivajo pa tako genetski kot tudi dejavniki okolja. To pomeni, da telesni imunski sistem izgubi sposobnost prepoznavanja nekaterih svojih tkiv in jih napade, kot da bi bili tujki. Veliko živčnih vlaken v možganih in hrbtenjači je prekritih z zaščitno, izolacijsko ovojnico iz mielina. Pri multipli sklerozi se poškoduje mielin, v ovojnici nastajajo luknjice, proces pa se strokovno imenuje demielinizacija. Ko je mielinska ovojnica enkrat poškodovana, se živčni impulzi ne morejo več normalno prenašati po živčnem vlaknu. Za multiplo sklerozo najpogosteje obolevajo ljudje med dvajsetim in štiridesetim letom starosti. Dejstvo je, da ženske zbolijo pogosteje kot moški.
Nosečnost lahko vpliva na potek MS na več načinov. Med nosečnostjo se pogosto opazi zmanjšanje pogostosti relapsov, vendar se lahko po porodu poveča tveganje za poslabšanje. Raziskave so pokazale, da se število zagonov bolezni med nosečnostjo zmanjša, še posebej v zadnjem trimesečju. Vzrok za zmanjšanje števila zagonov bolezni je v drugačnem imunskem odgovoru med nosečnostjo in spremenjenim hormonskim ravnovesjem. Med nosečnostjo je ravnovesje med celicami T-pomagalkami (Th) spremenjeno v korist celic Th2, ki sproščajo protivnetne citokine. Zarodek s posteljico sprošča citokine, ki aktivirajo celice Th2. Na imunsko ravnovesje v nosečnosti prav tako vpliva raven hormonov: prostaglandina, progesterona in estrogena.
Obravnava MS v nosečnosti zahteva skrbno načrtovanje, vključno z izbiro varnih zdravil in obvladovanjem morebitnih zapletov. Priporoča se, da se za načrtovanje nosečnosti odločijo v obdobju, ko je bolezen stabilna, ko ni zagonov bolezni in bolnica že nekaj let prejema terapijo z enim od zdravil, ki upočasnjujejo bolezenski proces. Zadržkov ni, kadar bolnica prejema zdravila prvega reda, kot glatiramer acetat in IFN-beta-1a subkutano ter IFN-beta-1b subkutano: zdravljenje s temi se lahko nadaljuje tudi med nosečnostjo. Na srečo nosečnost sama upočasni vnetni proces in zmanjša tveganje za zagon bolezni. Vsekakor pa je potrebna velika previdnost tudi pri skupini zdravil, ki jih zdravnik predpiše za obvladovanje različnih težav, kot so npr. utrudljivost, mokrenje, krči.
Če pride do zagona bolezni med nosečnostjo, je potreben posvet med nevrologom in ginekologom porodničarjem glede zdravljenja z infuzijami kortikosteroidov. Porod naj bo po naravni poti, če seveda ni medicinskih zadržkov. Zelo pomembno je obvladovanje bolečine in zato pride prav posvet z anesteziologom. Različne oblike lokalne anestezije ne predstavljajo pri bolnicah z MS nobene ovire. Nemalokrat lahko prav s spinalno anestezijo zmanjšamo krče v nogah in olajšamo porod v zadnji, iztisni fazi. Dokazano je, da bolnice z multiplo sklerozo nimajo večjega števila spontanih splavov kakor zdrave ženske, prav tako ni poškodb pri novorojenčkih. Tudi nosečnost sama ni bolj rizična, poteka tako kot pri zdravi ženski.
Zdravljenje z zdravili, ki je bilo med nosečnostjo prekinjeno, lahko uvedejo takoj po porodu in v tem primeru bolnica ne doji. Velika večina bolnic v času dojenja ne prejema nobene terapije. Odločamo se glede na potek bolezni: če je ta zelo aktivna, s terapijo začnemo takoj po porodu.
Epilepsija
Epilepsija je kronična nevrološka motnja, za katero je značilna ponavljajoča se pojavnost epileptičnih napadov. Nosečnost pri bolnicah z epilepsijo predstavlja poseben izziv. Obstajajo skrbi glede vpliva antiepileptičnih zdravil na plod, pa tudi glede morebitnega povečanja pogostosti napadov med nosečnostjo zaradi hormonskih in drugih sprememb.
Pri približno 50 odstotkih nosečnic z epilepsijo med nosečnostjo pri bolezni ni bilo nobenih sprememb, pri približno 40 odstotkih se je stanje celo izboljšalo, pri približno 10 odstotkih nosečnic z epilepsijo pa je nosečnost privedla do poslabšanja. Epilepsija ni razlog, da bi se nosečnost odsvetovala. Približno 90 odstotkov vseh epileptičnih nosečnic doživi zdravo nosečnost in rodi zdravega otroka.
Zaželeno je, da se nosečnost načrtuje več mesecev vnaprej in da nosečnost intenzivno nadzorujeta in pozorno spremljata tako ginekolog kot nevrolog. Nekatera zdravila proti epilepsiji delujejo teratogeno, kar pomeni, da lahko povzročijo prirojene napake pri otrocih. Z ustrezno časovno pripravo na nosečnost pa se lahko najdejo zdravila, ki jih bo nosečnica lahko jemala kljub nosečnosti. Povečane količine folne kisline so pomembne za nosečnice z epilepsijo, saj nekatera zdravila proti epilepsiji lahko zmanjšajo raven folne kisline v telesu, kar lahko privede do megaloblastične anemije in poveča tveganje za okvare nevralne cevi pri novorojenčkih.
Epilepsija v nosečnosti | USMLE korak 2 CK | Integracija visokozmogljivih OB-nevroloških sistemov za klinično prakso
Glavoboli in Migrena
Glavoboli so pogosti v splošni populaciji, med nosečnostjo pa se lahko njihova pojavnost in narava spremenita. Migrena je pogosto stanje, ki lahko v nosečnosti bodisi izboljšave bodisi poslabša. Številne študije kažejo, da približno ½ do ¾ žensk, ki trpijo za migreno, občuti izrazito izboljšanje migrene med nosečnostjo z znatnim zmanjšanjem pogostnosti in intenzivnosti napadov, če že ne s popolno razrešitvijo. To je verjetno posledica stabilizacije estrogena v tem obdobju. Vendar pa se lahko pri manjšini žensk migrena začne ali poslabša med nosečnostjo.
Simptomi "rdeče zastavice" vključujejo pomanjkanje predhodnih glavobolov, zvišan krvni tlak in nenormalnosti pri nevrološkem pregledu. Migrena je tudi dejavnik tveganja za zaplete v nosečnosti, zlasti žilne dogodke. Zato je pomembno, da poiščete zdravniško pomoč, če ste noseči in imate migrene.
Med nosečnostjo in dojenjem je prednostna terapevtska strategija za zdravljenje migrene nefarmakološka, kadar koli je to mogoče. Med naravne načine za preprečevanje migrene med nosečnostjo spadajo: uravnotežen krvni sladkor, zmanjšanje stresa, čuječnost, izboljšanje mikrobioma, nežna vadba in uporaba eteričnih olj (kot sta sivkino ali olje poprove mete). Če pa zgornje naravne strategije ne delujejo, zdravljenja ne bi smeli odložiti, saj lahko nezadostno obvladovana migrena povzroči stres, pomanjkanje spanja, depresijo in slab prehranski vnos, kar ima lahko negativne posledice za mater in otroka. V primeru poslabšanja ali novih simptomov je nujno obiskati zdravnika.
Druge pogoste nosečniške težave in tegobe
Poleg specifičnih nevroloških stanj se nosečnice pogosto soočajo tudi z vrsto drugih fizioloških sprememb in težav, ki jih je pomembno poznati in znati obvladovati. Te težave so običajno pričakovane in jih strokovnjaki smatrajo za popolnoma normalne, čeprav so lahko neprijetne.
Jutranja slabost: Med najpogostejše nosečniške težave spadata jutranja slabost in bruhanje, ki nastaneta zaradi hormonskih sprememb. Pojavlja se v 1. trimesečju in večinoma izzveni do 12. tedna. Ublažimo jo lahko z več počitka, dobro hidracijo, manjšimi obroki hrane ter izogibanjem hrani in vonjem, ki jo sprožajo. Pomagajo tudi ingverjevi pripravki in dodatek vitamina B6. K zdravniku je treba, če izbruhate vse obroke in tekočino.
Zgaga: Zgaga in spahovanje se lahko pojavita v 1. tromesečju ob bruhanju, pogosteje pa v 2. ali 3. tromesečju zaradi pritiska povečane maternice na prebavila. Za lajšanje svetujejo uživanje večjega števila majhnih obrokov, dvignjeno vzglavje, grizljanje suhe hrane, pitje mineralnih vod ter izogibanje mastni, kisli in začinjeni hrani ter kofeinu. Pomagajo tudi zdravila proti zgagi, ob poslabšanju pa obiščite zdravnika.
Povišan srčni utrip: Povišan srčni utrip se pojavi v 2. in 3. trimesečju zaradi hemodinamskih sprememb. Količina krvi, ki jo srce iztisne v minuti, se namreč poveča za 30 do 50 odstotkov, srčni utrip pa se v mirovanju poveča z normalnih 70 na 80 do 90 utripov na minuto. Terapija običajno ni potrebna, le v primeru ekstremnega povišanja utripa ali aritmij.
Potenje in oblivanje: Potenje in oblivanje se pojavita v 2. in 3. trimesečju zaradi hemodinamskih in hormonskih sprememb. Svetuje se zmeren počitek, primerna zračna oblačila, zadrževanje v senci in dobra hidracija. Običajno za to vrsto tegobe zdravniška pomoč ni potrebna.
Vrtoglavica in omedlevica: Vrtoglavica in omedlevica je lahko prisotna ves čas nosečnosti zaradi znižanega krvnega pritiska in prehodnega zmanjšanega pretoka krvi v glavo. Svetuje se dobra hidracija in počitek. Premike iz sedečega ali ležečega položaja izvajajte počasi. Zdravnika je potrebno obiskati, če se težave ponavljajo, jih spremlja glavobol, motnje vida ali bruhanje.
Bolečine v spodnjem abdomnu: Bolečine v spodnjem abdomnu se pojavijo predvsem v 1. trimesečju zaradi rasti maternice. Pomagajo manjši in lažji obroki, dovolj počitka in pogosto odvajanje vode. Pomagajo tudi zdravila proti bolečinam ali krčem. Kadarkoli v nosečnosti se bolečine lahko pojavijo zaradi vnetja sečnega mehurja ali nožnice, kar zahteva pregled pri ginekologu.
Pogostejše uriniranje: Uriniranje je bolj izrazito v začetku nosečnosti zaradi vpliva hormonov in rasti maternice, ki pritiska na mehur. V zadnjem trimesečju lahko uriniranje ponovno postane pogostejše. V nosečnosti boste tako večkrat morale na stranišče, kar je tudi prav, saj lahko pomanjkanje tekočine povzroči slabše počutje ali uroinfekt.
Bel vaginalni izcedek: Bel vaginalni izcedek spada med povsem normalne nosečniške težave. Če pa je izcedek gostejši, sirast, zelenkast in ga spremljajo srbečica, nelagodje, pekoče uriniranje in neprijeten vonj, gre verjetno za vnetje, ki zahteva zdravljenje ter obisk ginekologa.
Bolečine v hrbtenici: Bolečine v hrbtenici se pojavijo predvsem v 2. in 3. trimesečju zaradi spremenjene drže telesa, oslabelih mišic in rahljanja sklepov medeničnega obroča. Svetujejo pravo tehniko vstajanja, telovadbo za nosečnice in počitek. Obisk pri zdravniku je potreben, če so pridruženi nevrološki znaki.
Krvavitev iz nosu: Krvavitev je v času nosečnosti hormonsko pogojena zaradi večje prekrvljenosti nosne sluznice. Svetuje se enaka samopomoč kot izven nosečnosti. Če se krvavitev ne ustavi, je potreben pregled otorinolaringologa.
Krvavitev iz dlesni: Vnetje dlesni se lahko pri nosečnicah pojavi med drugim in osmim mesecem nosečnosti zaradi hormonskih sprememb in povečane prekrvavitve dlesni. Pomembni so redni zobozdravniški pregledi in skrbna ustna higiena. Če pride do vnetja, sta potrebna obisk pri zobozdravniku in antibiotično zdravljenje.
Nespečnost: Nespečnost se v času nosečnosti pojavlja predvsem v 3. trimesečju zaradi različnih dejavnikov, kot so: sprememba v izločanju hormonov, velik trebušček, bolečine v križu, skrb, pogosto uriniranje ponoči, zgaga, nemirne noge, krči v nogah in debelost. K izboljšanju spanja pomagajo različni ukrepi, odvisno od vzroka.
Strije: Običajno se pojavijo v 2. in 3. trimesečju nosečnosti, ko se koža hitreje razteza. Pomemben vpliv na njihov nastanek ima genetika. Za zmanjšanje pritiska na kožo poskušajte pridobivati težo postopoma in uživajte zadostne količine vode. Po porodu lahko dermatolog predlaga posege za zmanjšanje videza strij.
Melazma (nosečniška maska): Pogosto se pojavi v drugem trimesečju nosečnosti kot temne lise na obrazu. Kot preventivni ukrep je nujna zaščita pred soncem z visokim zaščitnim faktorjem. Po posvetu z dermatologom lahko uporabljate izdelke za osvetljevanje kože. Po nosečnosti se lahko melazma včasih sama umiri, v nekaterih primerih pa ostane prisotna in zahteva zdravljenje.
Krčne žile in pokanje kapilar: Krčne žile in pokanje kapilar so pogoste nosečniške težave, ki jih povzroča povečan pritisk na žile v spodnjem delu telesa ter povečan volumen krvi. Redna telesna aktivnost, dvigovanje nog in izogibanje dolgotrajnemu statičnemu položaju lahko pomagajo pri preprečevanju in lajšanju teh težav.
Goreča stopala in vroče-srbeče dlani: Te težave so lahko povezane s povečanim pretokom krvi in hormonskimi spremembami. Ohlajanje nog, nošenje udobne obutve in izogibanje dolgotrajnemu statičnemu položaju lahko prinesejo olajšanje.
Zastajanje vode, otekanje nog in rok: Zastajanje vode je pogosta težava, ki jo povzroča povečan volumen krvi in pritisk na žile. Dviganje nog, zmerna telesna aktivnost in zadostna hidracija lahko pomagajo pri zmanjševanju oteklin.
Zaprtost, napihnjenost, napenjanje in hemoroidi: Te prebavne težave so pogoste zaradi vpliva hormonov na prebavni sistem in pritiska maternice. Prehrana, bogata z vlakninami, zadostna hidracija in redna telesna aktivnost so ključni za obvladovanje teh težav.
Anksioznost in negotovost: Nosečnost je lahko tudi obdobje čustvenih sprememb, vključno z anksioznostjo in negotovostjo. Pomembno je, da se nosečnice zavedajo teh občutkov in poiščejo podporo pri partnerju, družini, prijateljih ali strokovnjakih, če je potrebno.
Vpliv nosečnosti na nevrološke funkcije
Nosečnost lahko vpliva na različne nevrološke funkcije, vključno s kognitivnimi sposobnostmi. Nekatere ženske poročajo o "nosečniški megli" ali težavah s spominom in koncentracijo. Čeprav so ti pojavi pogosto blagi in prehodni, je pomembno, da se razumejo njihovi možni vzroki, ki lahko vključujejo hormonske spremembe, utrujenost in spremembe v možganski presnovi.
Hkrati pa nosečnost lahko vpliva tudi na motorične funkcije. Spremembe v telesni drži, ravnotežju in koordinaciji so pogoste, kar je povezano z rastjo ploda in hormonskimi vplivi na mišično-skeletni sistem.
Diagnostični in terapevtski pristopi
Obravnava nevroloških bolezni v nosečnosti zahteva multidisciplinarni pristop, ki vključuje nevrologe, ginekologe, perinatologe in druge specialistične zdravnike. Diagnostični postopki morajo biti prilagojeni tako, da zagotavljajo natančne informacije, hkrati pa minimizirajo tveganja za plod.
Slikovne metode, kot je magnetna resonanca (MRI), veljajo za varne med nosečnostjo in se lahko uporabljajo za diagnosticiranje in spremljanje nevroloških stanj. Farmakološko zdravljenje zahteva skrbno tehtanje koristi in tveganj, pri čemer se pogosto iščejo varnejše alternative ali se zmanjšajo odmerki.
Nosečnice z nevrološkimi boleznimi so lahko bolj dovzetne za določene zaplete, kot so tromboembolične bolezni, preeklampsija ali okužbe. Zato je nujno skrbno spremljanje teh stanj.
Vpliv nevroloških bolezni na porod in poporodno obdobje
Nevrološke bolezni lahko vplivajo na potek poroda. Na primer, nekatere ženske z epilepsijo ali drugimi motnjami, ki povzročajo izgubo zavesti ali krče, lahko potrebujejo poseben nadzor med porodom. V nekaterih primerih je lahko potreben carski rez.
Poporodno obdobje je prav tako kritično, saj se lahko pojavi poslabšanje nevrološkega stanja, zlasti pri boleznih, kot je multipla skleroza. Dojenje je lahko varno pri nekaterih nevroloških boleznih, vendar je treba predhodno posvetovati z zdravnikom o varnosti jemanja zdravil med dojenjem.
Zgodnje prepoznavanje bolezni in zgodnje zdravljenje sta ključnega pomena pri bolnikih z multiplo sklerozo. Prav tako je pomembno obvladovanje bolečine med porodom, kjer lahko različne oblike lokalne anestezije, vključno s spinalno, nudijo olajšanje.
Ključne misli za nosečnice z nevrološkimi boleznimi
- Načrtujte nosečnost: Če imate diagnosticirano nevrološko bolezen, je načrtovanje nosečnosti ključnega pomena. Pogovorite se s svojim nevrologom in ginekologom o najboljšem času za zanositev in o varnih možnostih zdravljenja.
- Sodelujte z zdravstveno ekipo: Redno komunicirajte s svojo zdravstveno ekipo. Bodite odprti glede svojih skrbi in vprašanj.
- Bodite pozorni na znake poslabšanja: Naučite se prepoznavati znake poslabšanja vaše bolezni in nemudoma poiščite zdravniško pomoč, če se pojavijo.
- Skrbite za svoje splošno zdravje: Uravnotežena prehrana, dovolj počitka in zmerna telesna aktivnost (če je dovoljena) so pomembni za vaše splošno dobro počutje in lahko pozitivno vplivajo na potek vaše bolezni.
- Poiščite podporo: Ne bojte se poiskati čustvene podpore pri partnerju, družini, prijateljih ali v podpornih skupinah.
Z ustrezno pripravo, skrbnim spremljanjem in sodelovanjem z zdravstveno ekipo je lahko nosečnost pri ženskah z nevrološkimi boleznimi varna in uspešna, kar omogoča rojstvo zdravega otroka.
tags: #intitle #nevroloske #bolezni #in #nosecnost
