Zunajmaternična nosečnost, znana tudi kot ektopična nosečnost, predstavlja resen zaplet nosečnosti, ki zahteva takojšnje prepoznavanje in zdravljenje. Ta oblika nosečnosti, pri kateri se oplojeno jajčece ugnezdi izven maternične votline, najpogosteje v jajcevodih, lahko vodi do resnih zdravstvenih posledic za žensko, vključno z visoko stopnjo obolevnosti in umrljivosti, če ni ustrezno obravnavana. V današnjem času, ko ženske razpolagajo z vse več možnostmi kontracepcije za načrtovanje družine in obvladovanje reproduktivnega zdravja, je ključnega pomena razumeti povezavo med posameznimi metodami kontracepcije in tveganjem za zunajmaternično nosečnost. Še posebej izstopa vprašanje vpliva intrauterinih sistemov, kot je Mirena, na tovrstne zaplete.
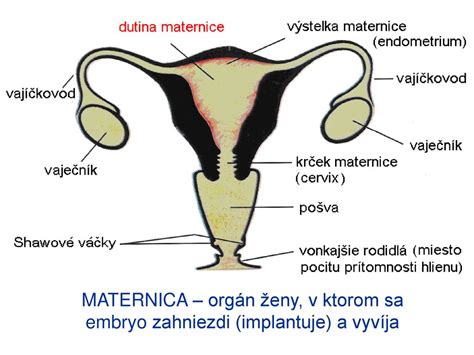
Kaj je zunajmaternična nosečnost?
Oploditev je kompleksen proces, ki vključuje sinergijo kemičnih, hormonskih in anatomskih dejavnikov, ki omogočajo razvoj ploda znotraj maternice. Ključne anatomske komponente za uspešno nosečnost vključujejo jajčnike, ki mesečno sproščajo jajčece, jajcevode, ki služijo kot kanal za transport jajčeca v maternico, ter samo maternico, ki predstavlja dom za razvijajoči se plod. Ko spermij oplodi jajčece, nastane zarodek. V idealnem primeru se ta zarodek ugnezdi v maternični sluznici. Če se oplojeno jajčece ne ugnezdi v maternici, temveč se pritrdi izven nje, govorimo o zunajmaternični nosečnosti.
Najpogostejši vzrok za zunajmaternično nosečnost je poškodba jajcevodov, ki je pogosto posledica vnetja. Vnetje lahko povzroči zadrževanje jajčne celice ali zarodka v jajcevodih. Med možne vzroke vnetja spadajo toksični, infekcijski, imunološki in hormonski dejavniki. Med infekcijskimi povzročitelji, ki povečajo tveganje, je omenjena okužba s Chlamydio trachomatis. Tudi pooperativne spremembe na jajcevodih so lahko dejavnik tveganja.
Zunajmaternična nosečnost se najpogosteje pojavi v jajcevodih (tubarna nosečnost), ki predstavlja približno 95-97 % vseh primerov. Vendar pa se lahko oplojeno jajčece ugnezdi tudi v materničnem vratu, roženici maternice, miometriju, jajčnikih ali trebušni votlini. Te oblike so redkejše.
Heterotopična nosečnost: Ko sta prisotni dve nosečnosti hkrati
V redkih primerih se lahko zgodi t. i. heterotopična nosečnost, pri kateri sta prisotni hkrati znotrajmaternična in zunajmaternična nosečnost. Če se zunajmaternična nosečnost uspešno odstrani, se lahko znotrajmaternična nosečnost nadaljuje. Zunajmaternična nosečnost se v splošni populaciji pojavlja v do 2 % vseh nosečnosti, medtem ko se pri bolnicah, ki so bile deležne tehnologij asistirane reprodukcije, ta odstotek lahko dvigne na 2-5 %.
Simptomi in diagnostika zunajmaternične nosečnosti
Zgodnji simptomi zunajmaternične nosečnosti so pogosto podobni simptomom normalne nosečnosti, kar lahko otežuje zgodnjo diagnozo. Med prve znake spadajo bolečine v medenici in vaginalne krvavitve. Vendar pa zaradi te zamenljivosti simptomov zdravniki uporabljajo sistematične metode za natančno diagnosticiranje. Če oplojeno jajčece še naprej raste v jajcevodu, lahko povzroči njegov razpok, kar vodi v močno krvavitev v trebušno votlino. To lahko povzroči izgubo zavesti in šok, kar predstavlja življenjsko ogrožujoče stanje.
Kaj je zunajmaternična nosečnost? Zdravnik pojasnjuje dejavnike tveganja, simptome in zdravljenje | Stanford
Diagnostika zunajmaternične nosečnosti vključuje ultrazvočne preglede in krvne preiskave. Ultrazvok pomaga locirati mesto ugnezditve oplojenega jajčeca, medtem ko krvni testi, zlasti merjenje ravni hormona beta hCG (humani horionski gonadotropin), pomagajo oceniti potek nosečnosti. Pri zunajmaternični nosečnosti je raven beta hCG pogosto nižja ali se počasneje podvoji v primerjavi z normalno nosečnostjo. Če so simptomi zelo izraziti, morda ne bo dovolj časa za izvedbo vseh korakov ocenjevanja, zato je nujna takojšnja zdravniška oskrba.
Dejavniki tveganja za zunajmaternično nosečnost
Čeprav natančen vzrok zunajmaternične nosečnosti še ni povsem jasen, obstaja več dejavnikov tveganja, ki povečujejo verjetnost za njen nastanek:
- Prejšnja zunajmaternična nosečnost: Ženske, ki so že imele zunajmaternično nosečnost, imajo povečano tveganje za ponovitev.
- Vnetna bolezen medenice (PID): Vnetja v medenični votlini, pogosto posledica spolno prenosljivih okužb, lahko poškodujejo jajcevode.
- Operacije jajcevodov ali medenice: Predhodni kirurški posegi na jajcevodih ali v medenični votlini lahko povzročijo brazgotinjenje in zmanjšajo prehodnost jajcevodov.
- Težave z zanositvijo ali zdravljenje z umetno oploditvijo (IVF): Ženske, ki imajo težave z zanositvijo ali so podvržene postopkom IVF, imajo statistično večje tveganje.
- Endometrioza: Bolezen, pri kateri se tkivo, podobno maternični sluznici, nahaja izven maternice, lahko vpliva na delovanje jajcevodov.
- Spolno prenosljive okužbe: Okužbe kot so klamidija in gonoreja lahko povzročijo vnetje in poškodbe reproduktivnih organov.
- Kajenje: Kajenje je povezano z večjim tveganjem za zunajmaternično nosečnost in druge zaplete v nosečnosti.
- Uporaba kontracepcijskih sredstev: Določene metode kontracepcije, zlasti intrauterini vložki (IUD) in nekateri drugi hormonski pripravki, so bile povezane z rahlo povečanim relativnim tveganjem za zunajmaternično nosečnost, če do zanositev kljub njihovi uporabi pride. Vendar pa je treba poudariti, da splošno tveganje za zunajmaternično nosečnost pri uporabnicah teh metod bistveno nižje kot pri ženskah, ki ne uporabljajo nobene kontracepcije, saj te metode učinkovito preprečujejo nosečnost.
- Ženske, starejše od 35 let: Z naraščujočo starostjo se lahko poveča tveganje za nekatere reproduktivne težave, vključno z zunajmaternično nosečnostjo.
- Uporaba materničnega vložka (IUD): Čeprav so maternični vložki izjemno učinkoviti pri preprečevanju nosečnosti, obstaja v zelo redkih primerih, ko do zanositev pride kljub IUD, povečano relativno tveganje za zunajmaternično nosečnost. To je zato, ker IUD deluje predvsem znotraj maternice. Če spermij nekako zaobide zaščito in oplodi jajčece, je večja verjetnost, da se zarodek ugnezdi v jajcevod, ker je maternična sluznica zaradi delovanja IUD stanjšana.
Zdravljenje zunajmaternične nosečnosti
Zdravljenje zunajmaternične nosečnosti je nujno in je odvisno od njene napredovalosti, prisotnosti simptomov in splošnega zdravstvenega stanja ženske.
- Metotreksat: V primerih, ko zunajmaternična nosečnost ni povzročila razpoka jajcevoda in je raven beta hCG nizka, se lahko uporabi zdravilo metotreksat. To zdravilo ustavi rast zarodka in omogoči, da se zarodek raztopi. Če je raven beta hCG nizka, je lahko že en sam odmerek metotreksata zadostoval. Bolj ko nosečnost napreduje, manj verjetno je, da bo zdravljenje z enim odmerkom zadostovalo.
- Kirurški poseg: V primerih, ko pride do razpoka jajcevoda, ko je nosečnost že napredovala ali ko zdravljenje z metotreksatom ni uspešno, je potreben kirurški poseg. Ta se običajno izvede laparoskopsko, preko majhnih rezov v trebuhu, ali pa odprto, skozi večji rez. Cilj operacije je odstraniti zunajmaternično nosečnost in poškodovano tkivo, pogosto tudi jajcevod.
Prognoza po zdravljenju je odvisna od zgodnje prepoznave in ustreznega zdravljenja. Dobra novica je, da lahko večina žensk po zunajmaternični nosečnosti še vedno zanosi in rodi zdravega otroka. Če je bil odstranjen en jajcevod, drugi pogosto še vedno zadostuje za zanositev.
Kontracepcija in zunajmaternična nosečnost: Kaj povejo podatki?
V zadnjih letih je napredek na področju kontracepcije ponudil ženskam širok nabor možnosti za načrtovanje družine. Med njimi izstopajo intrauterini sistemi (IUS), kot je Mirena. Mirena je T-oblikovan sistem, ki se vstavi v maternico in sprošča hormon levonorgestrel. Njena glavna funkcija je preprečevanje nosečnosti z zgostitvijo materničnega vratnega sluzja, redčenjem maternične sluznice in v nekaterih primerih tudi z zaviranjem ovulacije. Klinične študije potrjujejo izjemno visoko učinkovitost Mirene pri preprečevanju nosečnosti, z manj kot 1% tveganjem za zanositev v prvem letu uporabe.
Kljub visoki učinkovitosti, Mirena ni 100-odstotna garancija proti nosečnosti. V zelo redkih primerih lahko do zanositev pride tudi ob pravilni namestitvi. V takih situacijah se poveča relativno tveganje za zunajmaternično nosečnost. Kot je bilo omenjeno, Mirena primarno deluje lokalno v maternici. Če spermij zaobide njene mehanizme in oplodi jajčece, je verjetnost, da se zarodek ugnezdi v jajcevod, večja.
Statistično gledano pa imajo ženske, ki uporabljajo Mireno, manjše splošno tveganje za zunajmaternično nosečnost v primerjavi z ženskami, ki ne uporabljajo nobene kontracepcije. To je posledica visoke učinkovitosti Mirene pri preprečevanju nosečnosti nasploh.
Poleg kontracepcijskih koristi se Mirena uporablja tudi za zdravljenje prekomernih menstrualnih krvavitev (idiopatska menoragija) in kot zaščita pred čezmerno rastjo maternične sluznice med estrogenskim nadomestnim zdravljenjem. Ena od opaznih posledic uporabe Mirene je močno zmanjšanje menstrualnih krvavitev, pri nekaterih ženskah pa lahko menstruacije celo povsem izginejo.
Osebna izkušnja in zgodovina: Primer uporabnice
Primer uporabnice, ki ji je bila pred kratkim odstranjena Mirena z namenom zanositve, ponazarja kompleksnost te teme. Po dveh normalnih menstrualnih ciklih je sledila zamuda menstruacije, negativen urinski test nosečnosti, a prisotnost bolečih prsi in občasnih bolečin v spodnjem delu trebuha. Ključni dejavnik skrbi je bila pretekla zunajmaternična nosečnost pred devetimi leti, po kateri ji je bil odstranjen levi jajcevod. Kljub temu je kasneje imela dve normalni nosečnosti, od katerih je ena potekala s pomočjo klomifena. Ta zgodovina poudarja pomen individualnega pristopa in poznavanja preteklih zdravstvenih stanj. V takšnem primeru je ginekolog poudaril, da lahko nosečnost zanesljivo izključimo le s krvnim testom ßhCG.
Pomisleki in neželeni učinki hormonske kontracepcije
Kot pri vseh hormonskih kontraceptivih, tudi pri Mireni obstajajo možni neželeni učinki. Nekatere ženske poročajo o nerednih krvavitvah ali izcedkih, zlasti v prvih mesecih po vstavitvi. Drugi pogosti neželeni učinki vključujejo bolečine v spodnjem delu trebuha, glavobole, akne, boleče prsi in spremembe razpoloženja, vključno z depresijo. V zelo redkih primerih se lahko pojavijo resnejše komplikacije, kot so predrtje maternične stene med vstavitvijo ali iztis sistema iz maternice.
Pomembno je tudi omeniti, da Mirena ne ščiti pred spolno prenosljivimi okužbami, vključno z virusom HIV. Zato je priporočljiva uporaba dodatne zaščite, kot je kondom, če obstaja tveganje za spolno prenosljive okužbe.
Ko je potrebna zdravniška pomoč?
V primeru izostanka menstruacije in negotovosti glede nosečnosti, zlasti ob prisotnosti bolečin ali drugih sumljivih simptomov, je ključnega pomena, da se čim prej posvetujete z zdravnikom. Splošna priporočila vključujejo obisk pri ginekologu, če menstruacija zamuja več dni, ali če se pojavijo močnejše bolečine ali nepravilne krvavitve. V nujnih primerih ali ko osebni zdravnik ni dosegljiv, so urgenca kliničnega centra ali nenapovedano svetovanje v specializiranih ustanovah dobra alternativa.
Simptomi, ki bi morali takoj sprožiti obisk pri zdravniku, vključujejo:
- Močne ali nenadne bolečine v spodnjem delu trebuha.
- Nenavadno ali močno krvavenje iz nožnice.
- Znake okužbe (vročina, bolečine med spolnimi odnosi, nenavaden izcedek).
- Sum na nosečnost, zlasti če imate dejavnike tveganja za zunajmaternično nosečnost.
- Simptome, ki bi lahko nakazovali na zaporo žil s krvnim strdkom (nenadna bolečina v prsih, težko dihanje, nenaden kašelj, nenadna otopelost ali šibkost ene strani telesa).
Poporodna kontracepcija in zunajmaternična nosečnost
Pari po porodu pogosto razmišljajo o tem, ali in kdaj si želijo naslednjega otroka. Kmalu po porodu se pri večini parov pojavi želja po spolnih odnosih, ki jih zdravniki odsvetujejo le prvih 6 tednov po porodu, dokler se ne preneha čišča in zacelijo morebitne poškodbe. Ob odnosih brez kontracepcije lahko pride do neželene nosečnosti.
Pri ženskah, ki polno dojijo na 4 ure in nimajo menstruacije, se v prvih šestih mesecih po porodu zelo redko pojavi ovulacija, zato je možnost zanositve manjša kot 5 %. Vendar pa absolutno varnih dni ni. O primerni kontracepciji se je najbolje pogovarjati že na pregledih v zadnjih tednih nosečnosti ali na poporodnem pregledu.
Za doječe mame je od 6. tedna po porodu primerna uporaba progesteronskih kontracepcijskih tabletk, ki ne vplivajo na količino mleka in na dojenčka. Od 6. tedna po porodu se lahko ženska odloči tudi za maternični vložek. Na voljo so vložki z dodatkom bakra (za tiste, ki ne želijo hormonov) in hormonski vložki (kot je Mirena). Maternični vložki lahko ostanejo v maternici od 3 do 6 let. Če se ženska odloči za zanositev, se maternični vložek lahko kadarkoli odstrani.
V času dojenja je možna tudi uporaba urgentne kontracepcije ali "jutranje tabletke", ki jo je treba vzeti čim prej po nezaščitenem odnosu. Ta ne vpliva na mleko in ne škodi dojenčku, vendar se priporoča samo izjemoma.
Za pare, ki ne želijo več otrok, je možna kirurška sterilizacija, pri čemer se prekinejo jajcevodi ali semenovodi. Pri ženskah se lahko opravi laparoskopsko nekaj dni po porodu ali ob carskem rezu.
Sklep
Zunajmaternična nosečnost je redka, a zelo resna težava, ki zahteva takojšnjo pozornost. Čeprav so metode kontracepcije, kot je Mirena, izjemno učinkovite pri preprečevanju nosečnosti nasploh, je pomembno razumeti, da v zelo redkih primerih, ko do zanositev pride, obstaja povečano relativno tveganje za zunajmaternično nosečnost. Zgodovina preteklih nosečnosti, zdravstvenih stanj in izbira kontracepcijskih metod zahtevajo individualno obravnavo in reden posvet z ginekologom. Zgodnja prepoznava simptomov in pravočasno ukrepanje sta ključna za uspešno obravnavo zunajmaternične nosečnosti in ohranjanje zdravja ženske.
tags: #izvenmaternicna #nosecnost #in #kontracepcija
