Zunajmaternična nosečnost, znana tudi kot ektopična nosečnost, predstavlja resen zaplet nosečnosti, ki zahteva takojšnjo prepoznavo in zdravljenje, da se preprečijo potencialno življenjsko nevarne posledice za žensko. Ta pojav nastane, ko se oplojeno jajčece ugnezdi in začne razvijati zunaj maternične votline. Čeprav je zunajmaternična nosečnost relativno redka, se pojavi v približno 1 do 2 % vseh nosečnosti, njena prisotnost lahko bistveno vpliva na reproduktivno zdravje in prihodnjo plodnost ženske. Poleg že znanih vzrokov in dejavnikov tveganja, kot so vnetne bolezni medenice, predhodni operativni posegi in uporaba znotrajmaterničnih vložkov, se vse bolj poudarja tudi vpliv kajenja na povečano tveganje za nastanek te nevendarne nosečnosti.
Anatomija in fiziologija reproduktivnega sistema
Da bi razumeli mehanizme zunajmaternične nosečnosti, je ključno poznati osnovne anatomske in fiziološke procese, ki omogočajo normalno zanositev. Oploditev je kompleksen proces, ki vključuje sodelovanje kemičnih, hormonskih in anatomskih dejavnikov. Ključne strukture ženskega reproduktivnega sistema so jajčniki, jajcevodi in maternica. Jajčniki so odgovorni za proizvodnjo in sproščanje jajčec vsak mesec. Jajcevodi pa so cevaste strukture, ki služijo kot pot za prenos jajčeca iz jajčnika v maternico. Ko sperma oplodi jajčece, nastane zarodek, ki bi se moral nato ugnezditi v maternični votlini, da se nosečnost normalno razvija.
Vzroki in dejavniki tveganja za zunajmaternično nosečnost
Zunajmaternična nosečnost nastane, ko ta usklajen proces ne poteka pravilno, kar onemogoči ali upočasni pot oplojenega jajčeca do maternice. Najpogostejši vzrok za to so mehanične ali funkcijske težave, ki ovirajo prehod zarodka v maternično votlino.
- Poškodbe jajcevodov: Najpogostejši vzrok za zunajmaternično nosečnost je poškodba jajcevodov, ki je pogosto posledica vnetja. Vnetje lahko povzroči brazgotinjenje ali zožitev jajcevodov, kar ovira gibanje jajčeca.
- Kronična pelvična vnetna bolezen (PID): PID, ki jo pogosto povzročajo bakterijske okužbe, kot sta Chlamydia trachomatis ali Neisseria gonorrhoeae, je eden najpomembnejših dejavnikov tveganja. Te okužbe lahko povzročijo vnetje in brazgotinjenje jajcevodov.
- Predhodni operativni posegi v medenični votlini: Operacije na jajcevodih, maternici ali drugih organih v medenični votlini lahko povečajo tveganje za zunajmaternično nosečnost zaradi morebitnih adhezij ali strukturnih sprememb.
- Kajenje: Kajenje je vse bolj prepoznano kot pomemben dejavnik tveganja. Nikotin in druge kemikalije v tobačnem dimu lahko negativno vplivajo na delovanje jajcevodov, zmanjšujejo njihovo sposobnost premikanja jajčeca in povečujejo tveganje za vnetje.
- Uporaba znotrajmaterničnega vložka (IUD): Čeprav IUD učinkovito preprečuje nosečnost, v redkih primerih, ko do nosečnosti vseeno pride, obstaja nekoliko večje tveganje za zunajmaternično nosečnost v primerjavi z ženskami, ki ne uporabljajo kontracepcije.
- Starost: Ženske nad 35 let imajo lahko nekoliko večje tveganje.
- Število spolnih partnerjev: Večje število spolnih partnerjev lahko poveča tveganje za spolno prenosljive okužbe, ki lahko vodijo do PID.
- Predhodni splav: Nekatere študije kažejo na možno povezavo med predhodnimi splavi in povečanim tveganjem, čeprav mehanizem ni povsem jasen.
- Endometrioza: Ta bolezen, pri kateri se tkivo maternične sluznice pojavlja zunaj maternice, lahko povzroči vnetje in brazgotinjenje v medenični votlini, kar poveča tveganje.
- Težave s plodnostjo in asistirana reprodukcija: Ženske, ki so imele težave z zanositvijo ali so bile deležne postopkov asistirane reprodukcije (npr. IVF), imajo lahko malo višje tveganje.
Najpogosteje se zunajmaternična nosečnost pojavi v jajcevodih, natančneje v ampuli (nad 50 % primerov), sledijo ji maternična ožina (20 %) in fimbrije (12 %). Redkeje se lahko zarodek ugnezdi v materničnem vratu, materničnem rogu, jajčniku ali celo v trebušni votlini.
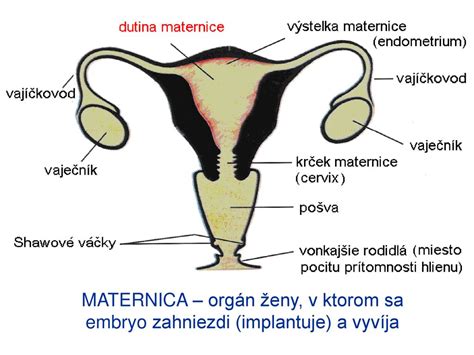
Prepoznavanje in simptomi
Zgodnje prepoznavanje zunajmaternične nosečnosti je ključnega pomena za uspešno zdravljenje in preprečevanje resnih zapletov. Simptomi se lahko razlikujejo od ženske do ženske in včasih spominjajo na simptome normalne nosečnosti, kar lahko oteži diagnozo.
- Zgodnji znaki: Pogosto se pojavijo podobni kot pri zgodnji nosečnosti: izostanek menstruacije, občutljive dojke, utrujenost, slabost.
- Specifični znaki:
- Vaginalna krvavitev: Lahko je rahla, roza ali rjava, ali pa močnejša. Včasih se pojavi kot madeži med cikli.
- Bolečina v medenici ali trebuhu: Bolečina je lahko kronična, tope bolečine, ali pa ostra in nenadna, še posebej, če pride do pretrganja jajcevoda. Bolečina se lahko pojavi na eni strani spodnjega dela trebuha ali v medenici.
- Krči: Pogosto spremljajo bolečino.
- Bolečine v rami: To je lahko znak notranje krvavitve, ki draži diafragmo.
- Znaki šoka: Pri močni krvavitvi se lahko pojavijo znaki šoka, kot so omotica, izguba zavesti, hladen znoj, hiter srčni utrip in nizek krvni tlak.
Če pride do pretrganja jajcevoda, je to nujno medicinsko stanje, ki zahteva takojšnjo intervencijo. Nenadna, ostra bolečina, ki ji sledijo znaki notranje krvavitve, je ključen alarm.
V primerjavi z ostalimi oblikami motenj v zgodnji nosečnosti, tu ne najdemo vedno značilne bolečine ali najdb v kliničnem pregledu, ki bi diagnosticirale razvijajočo se zunajmaternično nosečnost. Menstruacija je lahko zakasnjena ali odsotna. Ob pretrganju se lahko pojavi nenadna huda bolečina, ki jo spremljajo znaki šoka ali vnetja trebušne mrene.

Diagnostika
Sum na zunajmaternično nosečnost zahteva takojšnje ukrepanje zdravstvenega osebja. Diagnostični postopki vključujejo:
- Test nosečnosti: Hormon beta-hCG (β-hCG) v urinu ali krvi je povišan tako pri normalni kot pri zunajmaternični nosečnosti. Zato sam pozitiven test ni dovolj za diagnozo, vendar potrdi nosečnost. V primeru zunajmaternične nosečnosti je raven β-hCG pogosto nižja kot pri normalni nosečnosti in ne narašča tako hitro, kot bi pričakovali.
- Ultrazvočni pregled: Ultrazvok je ključno orodje za diagnosticiranje zunajmaternične nosečnosti. Transvaginalni ultrazvok omogoča podrobnejši vpogled v medenične organe in lahko prikaže prisotnost nosečniškega mehurčka izven maternice ali odsotnost nosečniškega mehurčka znotraj maternice, ko je raven β-hCG že dovolj visoka. Vendar pa v zgodnjih fazah nosečnosti ultrazvočni rezultati niso vedno visoko specifični. Včasih se lahko v maternici pojavi tako imenovana "psevdogestacijska vrečka", ki jo sestavljajo nakopičena kri ali tekočina in lahko zmotno izgleda kot prava gestacijska vrečka, vendar ne vsebuje elementov nosečnosti, kot sta rumenjak ali plod.
- Krvne preiskave: Poleg merjenja ravni β-hCG se lahko spremlja tudi raven progesterona.
Če se pri ultrazvočni preiskavi najde zunajmaternična nosečnost, predstavlja to najbolj zagotovo diagnozo. Vendar pa večkrat rezultati ultrazvoka niso dovolj specifični, kar zahteva nadaljnje spremljanje ravni hormonov ali ponovne ultrazvočne preglede.
Zdravljenje
Način zdravljenja zunajmaternične nosečnosti je odvisen od več dejavnikov, vključno s stadijem nosečnosti, prisotnostjo simptomov, obsegom krvavitve in splošnim stanjem ženske.
- Medicinsko zdravljenje: V nekaterih primerih, ko je nosečnost še zelo zgodnja, ni znakov rupture in je raven β-hCG nizka, se lahko uporabi zdravilo metotreksat. To zdravilo ustavi rast celic zarodka in lahko omogoči, da se nosečnost spontano absorbira ali izloči, pri čemer se ohrani jajcevod. Zahteva skrbno spremljanje ravni β-hCG po zdravljenju.
- Kirurško zdravljenje: Če pride do rupture jajcevoda, je potrebna nujna operacija. Kirurški poseg se običajno izvaja laparoskopsko (skozi majhne reze v trebuhu), v nujnih primerih pa je lahko potrebna klasična odprta operacija. Cilj operacije je odstraniti nosečniško tkivo iz jajcevoda. V primeru resne poškodbe ali rupture je pogosto potrebno odstraniti celoten jajcevod (salpingektomija). Če je bil odstranjen en jajcevod, drugi jajcevod pogosto še vedno omogoča normalno zanositev.
- Ekspektativno zdravljenje: V zelo redkih primerih se lahko določen odstotek ektopičnih nosečnosti spontano izgine ali se absorbira brez kakršnega koli zdravljenja. To je možno le v primerih, ko ni simptomov, krvavitev ali znakov rupture, in zahteva zelo skrbno spremljanje.
Kaj je zunajmaternična nosečnost? Zdravnik pojasnjuje dejavnike tveganja, simptome in zdravljenje | Stanford
Vpliv kajenja na reproduktivno zdravje in zunajmaternično nosečnost
Kajenje je eden izmed ključnih dejavnikov tveganja, ki ga lahko ženske nadzorujejo in s tem zmanjšajo možnost za nastanek zunajmaternične nosečnosti ter izboljšajo svoje splošno reproduktivno zdravje. Tobak vsebuje več kot 4000 škodljivih snovi, med katerimi so nikotin, katran in ogljikov monoksid najbolj znani.
- Vpliv na plodnost: Kajenje negativno vpliva na plodnost tako pri ženskah kot pri moških. Pri ženskah lahko moti hormonsko ravnovesje, ovira gibanje jajčeca po jajcevodih in povečuje tveganje za spontane splave. Pri moških lahko zmanjšuje število in gibljivost semenčic ter povzroča njihove deformacije. Pari, kjer vsaj eden od partnerjev kadi, pogosteje težje spočnejo otroka.
- Povečano tveganje za zunajmaternično nosečnost: Nikotin in druge kemikalije v tobačnem dimu lahko povzročijo vnetje in krčenje jajcevodov, kar upočasni ali ovira pot oplojenega jajčeca proti maternici. To poveča verjetnost, da se zarodek ugnezdi v jajcevodu, preden doseže maternico. Študije kažejo, da imajo kadilke bistveno večje tveganje za zunajmaternično nosečnost v primerjavi z nekadilkami.
- Drugi negativni vplivi v nosečnosti: Kajenje med nosečnostjo ima številne druge škodljive posledice:
- Pomanjkanje kisika za plod: Ogljikov monoksid v tobačnem dimu zmanjšuje količino kisika v materini krvi, kar posledično pomeni manj kisika za plod.
- Manjša porodna teža in prezgodnji porod: Kadilke imajo pogosteje otroke z manjšo porodno težo in večje tveganje za prezgodnji porod.
- Okvare ploda: Škodljive snovi lahko vplivajo na razvoj organov ploda, v ekstremnih primerih povzročijo anomalije.
- Težave po porodu: Otroci kadilk imajo večje tveganje za sindrom nenadne smrti dojenčka (SIDS), pogostejše okužbe dihal, astmo, vedenjske motnje in kasneje pogosteje sami postanejo kadilci.
- Pasivno kajenje: Tudi vdihavanje tobačnega dima v zakajenih prostorih je škodljivo in lahko negativno vpliva na plod.
Kajenje in plodnost: Dodatni vidiki
Vpliv kajenja na plodnost je kompleksen in večplasten. Poleg neposrednega vpliva na reproduktivne organe lahko kajenje posredno vpliva tudi na hormonsko ravnovesje, ki je ključno za vzdrževanje nosečnosti. Pri ženskah lahko kajenje povzroči prezgodnjo menopavzo in zmanjša število jajčec, ki so na voljo za oploditev. Pri moških lahko nikotin povzroči vazokonstrikcijo (zožitev žil), kar zmanjšuje dotok krvi v penis in lahko povzroči erektilno disfunkcijo, kar dodatno otežuje spočetje.
Pari, ki se odločajo za postopke oploditve z medicinsko pomočjo (IVF), se pogosto soočajo z dodatnimi izzivi, če kadijo. Kajenje lahko zmanjša uspešnost teh postopkov, saj lahko negativno vpliva na kakovost jajčec in semenčic ter na odziv jajčnikov na stimulacijo. Zato je pred začetkom zdravljenja neplodnosti ali postopkov IVF močno priporočljivo opustiti kajenje.
Zmanjšanje tveganja in pomoč pri opustitvi kajenja
Čeprav zunajmaternične nosečnosti ni mogoče povsem preprečiti, lahko ženske z zmanjšanjem dejavnikov tveganja bistveno zmanjšajo verjetnost za njen nastanek. Ključnega pomena je opustitev kajenja, še posebej pred načrtovano nosečnostjo.
- Pravočasna odločitev: Najmanjše posledice za plod nastanejo, če ženska preneha kaditi pred 15. tednom nosečnosti, vendar nikoli ni prepozno ali nesmiselno prenehati. Tudi zmanjšanje števila pokajenih cigaret je boljše kot nič.
- Podpora strokovnjakov: Ginekolog mora kadilko na prvem pregledu v nosečnosti seznaniti s tveganji in jo spodbuditi k opustitvi kajenja, ki naj se nadaljuje tudi po porodu. Obstajajo različne oblike pomoči, vključno s svetovalnimi telefoni, individualnim svetovanjem in skupinskimi delavnicami v zdravstvenih domovih.
- Alternativne metode: Meditacija, hipnoza, akupunktura in podpora okolice so lahko koristne pri opuščanju kajenja.
- Prepoznavanje simptomov: Ženske se morajo naučiti poslušati svoje telo. Če v nosečnosti občutijo nenavadne bolečine, krvavitev ali druge skrbi, se morajo nemudoma obrniti na svojega ginekologa. Intuicija je lahko zanesljiv signal, ki ga ne smemo ignorirati.
Psihološka podpora in prihodnost
Izguba nosečnosti, kot je zunajmaternična nosečnost, je lahko čustveno zelo zahtevna. Poleg fizičnega okrevanja je pomembna tudi psihološka podpora. Ženske, ki so doživele zunajmaternično nosečnost, se lahko obrnejo na terapevte ali podporne skupine, da bi se spoprijele s strahom, žalostjo in morebitno izgubo zaupanja v svoje telo. Dobra novica je, da lahko večina žensk po zunajmaternični nosečnosti še vedno zanosi in rodi zdravega otroka, še posebej, če je bila nosečnost diagnosticirana in zdravljena zgodaj.
Zgodnje diagnosticiranje zunajmaternične nosečnosti je ključnega pomena za preprečevanje resnih zapletov, kot je ruptura jajcevoda in notranje krvavitve, ki so lahko življenjsko nevarne. Pomembno je, da ženske poznajo simptome, ne oklevajo pri iskanju zdravniške pomoči in skrbijo za svoje reproduktivno zdravje z zdravim življenjskim slogom, vključno z opustitvijo kajenja.
tags: #izvenmaternicna #nosecnost #pusenjak
