Zunajmaternična nosečnost, znana tudi kot ektopična nosečnost, predstavlja resen zaplet v nosečnosti, ki zahteva takojšnje prepoznavanje in zdravljenje. Če se je ne odkrije in zdravi pravočasno, lahko povzroči visoko stopnjo obolevnosti in celo smrtnosti. Ta članek ponuja poglobljen vpogled v to stanje, od osnovnih reproduktivnih procesov do specifičnih vzrokov, simptomov, diagnoze in možnosti zdravljenja, pri čemer izkoristi vse ponujene informacije za celovito razlago.
Osnove reproduktivnega procesa
Razumevanje zunajmaternične nosečnosti se začne z razumevanjem normalnega reproduktivnega procesa. Oploditev je kompleksen skupek medsebojnega delovanja kemičnih, hormonskih in anatomskih dejavnikov, ki omogočajo preživetje ploda znotraj maternice. Ključne anatomske komponente za uspešno nosečnost vključujejo jajčnike, jajcevode, maternico, jajčece in spermo. Jajčniki so ženski reproduktivni organi, ki mesečno sproščajo jajčece, pripravljeno za morebitno oploditev. Jajcevodi so cevaste strukture, ki delujejo kot kanali, omogočajo transport jajčeca iz jajčnikov v maternico. Sperma oplodi jajčece, kar vodi v nastanek zarodka. Če se ta zarodek ne ugnezdi v maternici, govorimo o zunajmaternični nosečnosti.
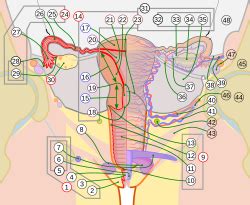
Kaj je zunajmaternična nosečnost?
Zunajmaternična nosečnost se pojavi, ko se oplojeno jajčece ne implantira v maternično votlino, temveč se začne razvijati izven nje. Najpogostejša lokacija za to vrsto nosečnosti je jajcevod, kar imenujemo tubarna nosečnost. V približno 95-97 % primerov se zunajmaternična nosečnost zgodi v jajcevodih. Vendar pa se lahko oplojeno jajčece včasih vsadi tudi v druge dele telesa, kot so jajčniki, trebušna votlina ali v spodnjem delu maternice (maternični vrat), kjer ni pogojev za normalen razvoj ploda. To stanje, ko se blastocista (skupek približno 100 celic zarodka) vsidra izven maternice ali v nenormalni poziciji znotraj maternice, kot je cervikalni kanal, imenujemo ektopična nosečnost. Ta vrsta nosečnosti ne more potekati normalno in predstavlja resno nevarnost za zdravje ženske.
Pogostost in statistika
Zunajmaternična nosečnost se v splošni populaciji pojavlja v do 2 % vseh nosečnosti, medtem ko se pri bolnicah, ki so uporabile tehnologijo asistirane reprodukcije, ta odstotek poveča na 2 % do 5 %. Incidenca izvenmaternične nosečnosti je torej približno 2 %.
Vzroki za zunajmaternično nosečnost
Najpogostejši vzrok za zunajmaternično nosečnost je poškodba jajcevodov, ki običajno nastane naknadno zaradi vnetja. Vnetje lahko povzroči zadrževanje jajčne celice ali zarodka v jajcevodih. Vnetje lahko povzročijo toksični, infekcijski, imunološki in hormonski dejavniki. Eden izmed pomembnih infekcijskih vzrokov je okužba s Chlamydio trachomatis. Tudi pooperativne spremembe jajcevodov so lahko vzrok za nastanek zunajmaternične nosečnosti.
Obstajajo tudi drugi dejavniki tveganja, ki povečajo možnost za razvoj zunajmaternične nosečnosti:
- Pretekla vnetja jajcevodov: Okužbe, kot sta klamidija ali gonoreja, lahko povzročijo brazgotinsko tkivo in vnetje, ki ovira pot jajčeca.
- Pretekla operacija v spodnjem delu trebuha: Operacije na jajcevodih, jajčnikih, maternici ali črevesju lahko pustijo brazgotine, ki vplivajo na gibljivost jajcevodov.
- Prejšnje zunajmaternične nosečnosti: Če je ženska že imela zunajmaternično nosečnost, je 15-odstotna verjetnost, da se bo ponovila.
- Starost matere: Ženske, starejše od 35 let, imajo večje tveganje.
- Kontracepcijski vsadki v maternici: Določeni tipi kontracepcijskih metod lahko povečajo tveganje.
- Okvara sluznice jajcevoda: Vnetja, tudi tista, katerih ženska se morda ne zaveda, lahko poškodujejo sluznico jajcevodov.
- Večje število spolnih partnerjev: To lahko poveča tveganje za spolno prenosljive okužbe, ki vodijo do vnetij.
- Zgodovina neplodnosti: Težave z zanositvijo so lahko povezane s povečanim tveganjem.
- Endometrioza: Ta bolezen lahko povzroči brazgotinjenje in vnetje v medenici.
- Spolno prenosljive okužbe (SPO): SPO so pogost vzrok za medenično vnetno bolezen (PID), ki lahko poškoduje jajcevode.
- Nepravilna oblika jajcevodov ali tvorbe, ki blokirajo jajcevod.
Pomembno je omeniti, da do 50 % žensk, ki doživijo zunajmaternično nosečnost, nima nobenega od zgoraj navedenih dejavnikov tveganja.
Znaki in simptomi zunajmaternične nosečnosti
Zgodnji simptomi zunajmaternične nosečnosti so lahko zelo podobni značilnim nosečniškim simptomom, kot je izostanek menstruacije. Vendar pa se lahko pojavijo tudi dodatni, bolj specifični znaki:
- Rjavkast ali rahlo krvavitev iz nožnice: Ta krvavitev je lahko občasna in ni nujno močna.
- Bolečine v spodnjem delu trebuha ali medenici: Bolečina je lahko topa, ostra ali krčevita. Pogosto se pojavi na eni strani.
- Občutek napetosti v spodnjem delu trebuha.
- Bolečine v spodnjem delu hrbta.
Če oplojeno jajčece še naprej raste v jajcevodu, lahko povzroči, da jajcevod poči. To je življenjsko nevarno stanje, ki ga spremljajo:
- Nenadna, huda, ostra bolečina v spodnjem delu trebuha: Ta bolečina je lahko tako močna, da povzroči izgubo zavesti.
- Šibkost, omotičnost ali omedlevica: Posledica močne notranje krvavitve.
- Nizek krvni pritisk (hipotenzija).
- Bledoličnost kože.
- Hladno in vlažno potenje.
- Povišan srčni utrip.
- Bolečine v rami: Lahko se pojavijo zaradi draženja diafragme zaradi krvi v trebušni votlini.
- Občutek pritiska v danki ali težave s črevesjem.
V primeru, da jajcevod poči, lahko pride do močne krvavitve v trebušno votlino, ki je lahko tako obsežna, da ženska brez ustrezne medicinske pomoči izkrvavi v dveh urah. Zanimivo je, da kljub resnosti stanja, zunanja krvavitev ni nujno vedno prisotna ali pa je lahko le majhna. Zato je ključnega pomena, da se ob sumljivih znakih nemudoma poišče zdravniško pomoč.
Kaj je zunajmaternična nosečnost?
Heterotopična nosečnost
V redkih primerih se lahko pojavi tako imenovana heterotopična nosečnost, kjer pride do sočasne znotrajmaternične in zunajmaternične nosečnosti. To pomeni, da se en zarodek ugnezdi v maternici, medtem ko se drugi ugnezdi izven nje, najpogosteje v jajcevodu. Če se zunajmaternična nosečnost uspešno odstrani, se lahko notranja nosečnost nadaljuje.
Diagnoza zunajmaternične nosečnosti
Zgodnje diagnosticiranje zunajmaternične nosečnosti je ključnega pomena za preprečitev resnih zapletov. Diagnoza običajno vključuje več metod:
- Ginekološki pregled: Med pregledom lahko ginekolog posumi na zunajmaternično nosečnost, na primer, če maternica ni ustrezno povečana ali če je prisotna občutljivost ob pritisku na maternični vrat ali jajčnike.
- Ultrazvočni pregled: Transvaginalni ultrazvok je ključna metoda za vizualizacijo nosečnosti. S pomočjo ultrazvoka lahko zdravnik vidi, ali je plod v maternici ali zunaj nje. V primeru zunajmaternične nosečnosti bo maternica pogosto videti prazna, z zadebeljeno sluznico, ali pa bo na ultrazvoku viden izvenmaternični "paket".
- Krvni test za beta-hCG: Raven nosečniškega hormona beta-hCG v krvi je pomemben pokazatelj. Pri normalni nosečnosti se ta raven pravilno podvoji vsakih 48-72 ur. Pri zunajmaternični nosečnosti je raven beta-hCG pogosto nižja kot pri normalni nosečnosti v maternici, prav tako pa ne pride do pravilnega porasta ali podvajanja. Prisoten je nezadosten porast, mirovanje ali celo rahel padec vrednosti. S ponavljanjem testa se lahko sledi trendu rasti hormona.
- Laparoskopija: V nekaterih primerih, ko diagnoza ni povsem jasna, se lahko opravi diagnostična laparoskopija, minimalno invaziven kirurški poseg, ki omogoča neposreden vpogled v trebušno votlino in odkrivanje zunajmaternične nosečnosti.
Zunajmaternično nosečnost običajno odkrijejo zgodaj v nosečnosti, pogosto že do osmega tedna, čeprav se diagnoza lahko postavi tudi v prvem trimesečju (do 12 tednov nosečnosti).
Zdravljenje zunajmaternične nosečnosti
Zdravljenje zunajmaternične nosečnosti je nujno in je odvisno od več dejavnikov, vključno z velikostjo nosečnosti, prisotnostjo rupture jajcevoda, ravnijo beta-hCG in splošnim stanjem ženske. Glavni cilji zdravljenja so odstranitev nosečnosti, preprečitev nadaljnjega krvavenja in ohranitev plodnosti, kolikor je le mogoče.
Obstajajo tri glavne metode zdravljenja:
- Medikamentozno zdravljenje (Metotreksat): Če je nosečnost zgodnja, raven beta-hCG nizka in ni znakov rupture ali notranje krvavitve, se lahko uporabi zdravilo metotreksat. To zdravilo zaustavi rast celic in omogoči, da se zarodek sam razgradi. Učinkovitost metotreksata je odvisna od zgodnjega odkrivanja. Če je raven beta-hCG nizka, bo zadostoval že en sam odmerek. Bolj ko nosečnost napreduje, manj verjetno je, da bo zadostovalo zdravljenje z enim odmerkom. Po zdravljenju z metotreksatom je potrebno redno spremljanje ravni beta-hCG, da se zagotovi, da se je nosečnost popolnoma prekinila.
- Kirurško zdravljenje: V primerih, ko je nosečnost napredovala, ko pride do rupture jajcevoda ali ko medikamentozno zdravljenje ni primerno ali učinkovito, je potrebno kirurško zdravljenje.
- Laparoskopija: To je najpogostejša in najmanj invazivna kirurška metoda. Skozi majhne reze v trebuhu kirurg odstrani nosečnost iz jajcevoda. V nekaterih primerih je mogoče ohraniti jajcevod, če je le rahlo poškodovan. Če je jajcevod močno poškodovan ali počil, ga je običajno treba odstraniti (salpingektomija).
- Laparotomija (odprta operacija): Ta metoda se uporablja v nujnih primerih, ko je notranje krvavenje obsežno in je potrebno hitro posredovanje, ali če laparoskopija ni mogoča. Vključuje večji rez na trebuhu.
- Ekspektativno (opazovalno) zdravljenje: V zelo redkih primerih, ko je nosečnost zelo zgodnja in se nahaja v jajcevodu brez znakov rupture, se lahko zdravnik odloči za skrbno opazovanje. V takih primerih obstaja možnost, da se nosečnost sama absorbira ali izloči. To je redka možnost in zahteva zelo natančno spremljanje.
Po operaciji ali zdravljenju z metotreksatom je pomembno, da ženska počiva. Z naslednjo zanositvijo mora običajno počakati najmanj dva meseca, da se telo popolnoma zaceli in zmanjša tveganje za ponovno zunajmaternično nosečnost.
Napoved in prihodnja plodnost
Prognoza po zunajmaternični nosečnosti je odvisna od zgodnjega odkrivanja in učinkovitosti zdravljenja. Večina žensk, ki so imele zunajmaternično nosečnost, lahko v prihodnosti še vedno zanosi in ima zdravo nosečnost. Tudi če je bil en jajcevod odstranjen, je drugi jajcevod pogosto še vedno funkcionalen in omogoča naravno zanositev. Vendar pa obstaja večje tveganje za ponovno zunajmaternično nosečnost, zato je pomemben reden posvet z ginekologom.
Priporočljivo je, da se po zdravljenju zunajmaternične nosečnosti počaka približno tri mesece pred ponovno zanositvijo. To daje jajcevodom čas, da se zacelijo in zmanjša tveganje za ponovitev zapleta.
Zgodbe iz prakse
Osebne izkušnje žensk z zunajmaternično nosečnostjo poudarjajo raznolikost simptomov in potekov bolezni. Ena od bralk je delila svojo izkušnjo dveh zunajmaterničnih nosečnosti, ki sta se zelo razlikovali. Prvič so stanje odkrili pozno, kar je vodilo do rupture jajcevoda in nujne operacije. Drugič so nosečnost odkrili zgodaj, vendar je kljub temu bil jajcevod tako poškodovan, da so ga morali odstraniti. Obe izkušnji poudarjata, da krvavitev ni nujno vedno prisotna in da se znaki lahko razlikujejo.
Druga izkušnja opisuje, kako je po odstranitvi enega jajcevoda ženska skrbela za ponovitev stanja. Čeprav je obstoječi jajcevod lahko prevzel delo manjkajočega, je bila zaskrbljenost upravičena. Forumski pogovori med ženskami razkrivajo podobne skrbi glede prehodnosti preostalega jajcevoda, možnosti za zanositev z enim jajcevodom in potrebe po dodatnih preiskavah, kot je HSG (histerosalpingografija) za oceno prehodnosti jajcevodov. Nekateri strokovnjaki menijo, da HSG ni vedno nujno potreben, če je bil med laparoskopijo drugi jajcevod ocenjen kot "brez posebnosti" (b.p.), saj zarastline ali notranje poškodbe niso vedno vidne na zunaj.
Preprečevanje zunajmaternične nosečnosti
Zunajmaternične nosečnosti v celoti ne moremo preprečiti, vendar lahko zmanjšamo tveganje z upoštevanjem zdravih življenjskih navad:
- Opustitev kajenja: Kajenje je povezano s povečanim tveganjem.
- Ohranjanje zdrave telesne teže: Debelost je dejavnik tveganja.
- Preprečevanje spolno prenosljivih okužb: Varna spolna praksa in pravočasno zdravljenje SPO lahko preprečijo vnetja, ki vodijo do poškodb jajcevodov.
- Redni ginekološki pregledi: Omogočajo zgodnje odkrivanje morebitnih težav.

Zaključek
Zunajmaternična nosečnost je resna, a obvladljiva zdravstvena težava, če je le dovolj zgodaj prepoznana in ustrezno zdravljena. Razumevanje reproduktivnega procesa, prepoznavanje simptomov ter zgodnja diagnoza in zdravljenje so ključni za ohranitev zdravja in plodnosti žensk. Zavedanje o dejavnikih tveganja in sprejemanje preventivnih ukrepov lahko dodatno zmanjšajo verjetnost za nastanek te nevarne situacije.
tags: #jajcevodi #izvenmaternicna #nosecnost
