Zgodba o spočetju je zapletena simfonija bioloških procesov, ki vključujejo skrbno usklajeno delovanje tako ženskih kot moških reproduktivnih organov. V središču te simfonije stojijo hormoni, nevidni dirigenti, ki uravnavajo vse, od razvoja reproduktivnih celic do priprave telesa na nosečnost. Razumevanje njihove vloge je ključnega pomena za razumevanje plodnosti, neplodnosti in reproduktivnega zdravja nasploh.
Hormonska krajina menstrualnega cikla
Menstruacijski cikel je temelj ženske reproduktivne sposobnosti, ki ga vodijo ciklične spremembe v ravneh hormonov. Ključni igralci v tem plesu so folikle stimulirajoči hormon (FSH) in luteinizirajoči hormon (LH), ki ju proizvaja hipofiza v možganih, ter estrogen in progesteron, ki ju proizvajajo jajčniki.
Pod vplivom FSH prihaja v jajčniku ciklično vsak mesec do rasti jajčnih foliklov. Eden izmed foliklov postane vodilni in pod vplivom LH se iz njega na sredini menstrualnega ciklusa sprosti zrela jajčna celica, kar imenujemo ovulacija. Ta proces je ključen za možnost naravne zanitve.
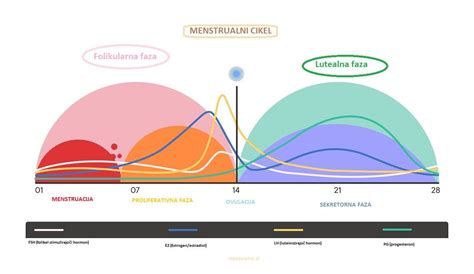
Po ovulaciji se prazen folikel preoblikuje v rumeno telesce, ki prične izločati progesteron. Ta hormon je odgovoren za odebelitev maternične sluznice, pripravo na morebitno ugnezditev zarodka in vzdrževanje nosečnosti. Progesteron je prav tako povezan s predmenstrualnim sindromom (PMS), ki zajema razdražljivost, slabo počutje, utrujenost, bolečine, aknavost in depresijo.
Raven estrogena, ki narašča v folikularni fazi, je najnižja na prvi dan menstruacije in nato počasi narašča. V času ovulacije je prisoten še estradiol, ki lahko v interakciji z drugimi hormoni poveča libido. Zadnje študije potrjujejo, da imajo ženske v času ovulacije res pogosteje spolne odnose in da so takrat manj občutljive na bolečino. V tem obdobju je povečana tudi aktivnost možganov, kar lahko prispeva k boljšemu počutju, večji energiji in inspiraciji.
Anti-Müllerjev hormon (AMH): Kazalnik rezerv jajčnikov
Anti-Müllerjev hormon (AMH) postaja vse bolj poznan med ženskami, ki jih zanima njihovo reproduktivno zdravje, zlasti v povezavi s plodnostjo in menopavzo. Njegove ravni namreč ponujajo dragocen vpogled, koliko časa je še na voljo za naravno zanositev in kakšne so možnosti za uspešno umetno oploditev. AMH proizvajajo zarodni folikli jajčnikov in tako določa sposobnost jajčnikov za produkcijo jajčnih celic, zato ga imenujemo tudi rezerva jajčnikov.
Testiranje ravni AMH poteka s preprostim krvnim testom in se lahko opravi kadar koli v mesecu, čeprav je najbolj optimalno v prvih petih dneh menstrualnega cikla. Rezultati pomagajo zdravnikom oceniti plodno sposobnost ženske, koliko časa ima še na voljo za načrtovanje nosečnosti ter, v primeru neplodnosti, kako hitro se odločiti za postopke umetne oploditve.
Povprečne normalne vrednosti AMH glede na starost ženske (v ng/ml):
- 25 let: 3.0
- 30 let: 2.5
- 35 let: 1.5
- 40 let: 1.0
- 45 let in več: 0.5
Nizka raven AMH pogosto nakazuje manjšo rezervo jajčnikov, kar lahko oteži zanositev. Vzroki za nizko raven AMH so lahko genetski, operativni posegi na jajčnikih, endometrioza, zdravljenje rakastih obolenj s kemoterapijo in radioterapijo, nezdrav življenjski slog, predvsem kajenje in debelost. Kljub nizki ravni AMH ženska še vedno lahko zanosi, saj je ključna tudi starost ženske. Mlade jajčne celice so običajno kakovostnejše, zato je pri mlajših ženskah večja možnost zanositve, četudi je rezerva jajčnikov manjša.
Visoke vrednosti AMH, ki presegajo tri, štiri ali pet nanogramov na mililiter, so običajno povezane s sindromom policističnih jajčnikov (PCOS), ki prizadene približno 10 odstotkov žensk. Pri PCOS so pogosto neredne ali odsotne ovulacije, kar vodi do zmanjšane plodnosti.
AMH ne služi le kot kazalnik plodnosti. Naravno upada s starostjo, približno za pet odstotkov na leto. Ko pade pod 0,14 ng/ml, se ženska približuje menopavzi. Eden prvih kazalcev upadanja funkcije jajčnikov je krajšanje menstrualnih ciklov in pogosto neboleče ter krajše menstruacije.
Menopavza: Naravni prehod v novo obdobje
Menopavza je zadnja menstruacija v življenju ženske in ne obdobje, kot se pogosto zmotno pojmuje. V povprečju nastopi okoli 52. leta, lahko pa se zgodi tudi deset ali celo dvajset let prej. Menopavza nastopi kot posledica prenehanja delovanja jajčnikov, ki ostarijo.

Menopavzni prehod zajema obdobje fizioloških sprememb od postopnega usihanja ovarijske funkcije do prenehanja njenega delovanja. Dve do osem let pred menopavzo začnejo spolni hormoni nihati, menstruacija je še prisotna, vendar neredna. Pomanjkanje estrogena se kaže na več ravneh: nožnica se stanjša in skrajša, postaja vse manj vlažna in elastična, zmanjša se njena obrambna sposobnost, kar poveča dovzetnost za vnetja sečil. Zmanjša se čvrstost dojk, koža postane tanjša, lasje tanjši in redkejši, nohti krhki. Ženske lahko občutijo pomanjkanje koncentracije, pozabljanje in upad energije.
Najbolj znani simptomi menopavze so vročinski valovi ali "valunge", ki vključujejo nočno potenje, izmenjujoče vročinske oblive in navale mrzlice ter razbijanje srca. Med pogostimi težavami so še utrujenost, nespečnost, glavobol, motnje razpoloženja, depresija in motnje koncentracije. Z upadanjem koncentracije ženskih spolnih hormonov se poveča skupni holesterol (zviša se LDL, zniža HDL) in trigliceridi, lahko se zviša krvni tlak in poveča tveganje za srčno-žilne bolezni.
Prezgodnja in zgodnja menopavza: Izzivi in rešitve
Če menopavza nastopi pred 40. letom, govorimo o prezgodnji menopavzi, pred 45. letom pa o zgodnji. Prezgodnja ovarijska insuficienca (POI) je klinični sindrom, opredeljen s prezgodnjim izčrpanjem delovanja jajčnikov. Vzroki so lahko operativni posegi, obsevanje, citostatiki, odstranitev jajčnikov, genetika in kajenje.
Prezgodnja menopavza je povezana z večjo obolevnostjo, nižjim socialno-ekonomskim statusom in povečanim tveganjem za srčno-žilne dogodke, nevrološke bolezni, psihiatrične motnje in osteoporozo. Pri vseh bolnicah z menopavzo pred 40. letom starosti je treba opraviti genetske preiskave in opredeliti morebitne pridružene bolezni endokrinih žlez, kot so bolezni ščitnice. Pri bolnicah s POI je možnost spontane zanositve zmanjšana pod 5%.
Temeljno zdravljenje zgodnje menopavze je hormonska terapija (HZ), ki traja do povprečne starosti naravne menopavze. Bistvo HZ je dodajanje estrogena in progestagena. Priporočljiv je najmanjši možni odmerek, lokalno ali sistemsko. Specialist bo ocenil tveganja za krvne strdke, osteoporozo in raka. Kakovost življenja uporabnic se ob HZ močno izboljša.
Hormoni v postopkih oploditve z biomedicinsko pomočjo (OBMP)
Z merjenjem nivoja hormonov, ki sodelujejo v menstruacijskem ciklusu, pridobimo informacijo o delovanju jajčnikov in o njihovi rezervi. Na osnovi vrednosti FSH, AMH in ultrazvočne preiskave jajčnikov lahko približno napovemo, kako se bo ženska odzvala na stimulacijo jajčnikov v postopkih oploditve z biomedicinsko pomočjo.
Postopek OBMP se začne s spodbujanjem jajčnikov s hormoni hipofize (gonadotropini) z vsakodnevnimi injekcijami. S temi hormoni dosežemo rast in razvoj več foliklov hkrati ter zrelost večih jajčnih celic. Odmerek hormonov in vrsto protokola določi ginekolog glede na predhodnje izvide.
Po aspiraciji foliklov in pridobitvi jajčnih celic sledi oploditev v laboratoriju. Če se celice pravilno oplodijo in razvijajo, se v maternico prenese največ dva zarodka. Če v postopku pridobimo več kot dva zarodka, jih lahko zamrznemo za kasnejšo uporabo. Po punkciji večih jajčnih celic je delovanje rumenega telesca pogosto nezadostno, zato z dodajanjem hormona progesterona podpremo delovanje rumenega telesca, kar je ključno za vzdrževanje nosečnosti.
Druge pomembne hormonske vloge
Poleg ključnih hormonov, ki uravnavajo menstrualni ciklus in nosečnost, imajo pomembno vlogo pri reproduktivnem zdravju tudi drugi hormoni. Prolaktin, ki ga izloča hipofiza, je sicer povezan z nastajanjem mleka pri doječih ženskah, vendar lahko povišane vrednosti vplivajo na ovulacijo. Ščitnični hormoni so prav tako pomembni; nepravilno delovanje ščitnice lahko vpliva na menstruacijski ciklus in rezervo jajčnikov.
Zavedanje o vlogi hormonov pri plodnosti in reproduktivnem zdravju je prvi korak k ohranjanju reproduktivnega potenciala ter k uspešnemu obvladovanju morebitnih težav. Redni ginekološki pregledi, razumevanje lastnega telesa in pravočasno posvetovanje s strokovnjaki so ključnega pomena na tej poti.
