Epilepsija je kompleksna nevrološka motnja, ki prizadene milijone ljudi po vsem svetu in jo zaznamujejo ponavljajoči se epileptični napadi. Ti napadi nastanejo zaradi nenormalnih, čezmernih in usklajenih izpustov živčnih celic, znanih kot nevroni, v možganski skorji. Posledično lahko posamezniki doživljajo vrsto nenavadnih občutkov, čustev in vedenj. Vzroki za epilepsijo so raznoliki in lahko vključujejo genetske predispozicije, strukturne nepravilnosti v razvoju možganov, poškodbe možganov ali določene bolezni. Diagnostika pogosto temelji na kombinaciji kliničnih simptomov, nevroloških preiskav in slikovnih metod možganov, kot je elektroencefalogram (EEG), ki beleži električno aktivnost možganov. Ključnega pomena je zgodnje ukrepanje, saj čeprav za epilepsijo trenutno ni zdravila, sodobna medicina ponuja učinkovite načine za obvladovanje napadov, vključno z zdravili, kirurškimi posegi in vsaditvami naprav, kot so stimulatorji vagusnega živca.

Juvenilna Mioklonična Epilepsija: Pogostost in Klinična Slika
Med številnimi oblikami epilepsije se juvenilna mioklonična epilepsija (JME) uvršča med najpogostejše epileptične sindrome, ki prizadene približno desetino vseh bolnikov z epilepsijo. JME spada v skupino "idiopatskih generaliziranih epilepsij z variabilnim fenotipom", kar pomeni, da je njen vzrok pogosto neznan, napadi pa prizadenejo obe možganski polobli in se lahko kažejo na različne načine. Klinično sliko JME zaznamujejo tri glavne vrste napadov: mioklonusi, absence in generalizirani tonično-klonični napadi.
Mioklonusi so nenadni, kratkotrajni trzljaji ali krči mišic, ki jih bolniki pogosto ne prepoznajo ali jih ne omenjajo kot glavno težavo, čeprav so lahko zelo izraziti. Ti trzljaji so še posebej pogosti zjutraj ob zbujanju, kar je pomemben diagnostični znak, ki ga je treba aktivno iskati. Absence, znane tudi kot "odsotnosti", so kratkotrajne epizode izgube zavesti, med katerimi bolnik preneha z aktivnostjo in ima "prazne" oči, kar lahko traja nekaj sekund. Generalizirani tonično-klonični napadi, ki jih ljudje pogosto povezujejo z epilepsijo, vključujejo izgubo zavesti, krčenje (tonična faza) in nato tresenje (klonična faza) okončin.
Prvi znaki JME se najpogosteje pojavijo v obdobju pubertete, čeprav se lahko pojavijo tudi nekoliko prej ali kasneje. Izpostavljenost določenim dejavnikom tveganja, kot so pomanjkanje spanca, stres ali uživanje alkohola, lahko sproži ali poslabša napade. Zato je ključnega pomena prepoznavanje in izogibanje tem dejavnikom pri obvladovanju bolezni.
Diagnostični Postopki za Juvenilno Mioklonično Epilepsijo
Za postavitev natančne diagnoze JME je ključnega pomena celovita ocena, ki vključuje več diagnostičnih metod. Osnova je natančen klinični pregled in zbiranje podrobnih informacij o vrsti, pogostosti in okoliščinah pojavljanja napadov. Pomemben del diagnostike predstavlja tudi nevrološki pregled, ki običajno ne pokaže nobenih nepravilnosti med obdobji med napadi.
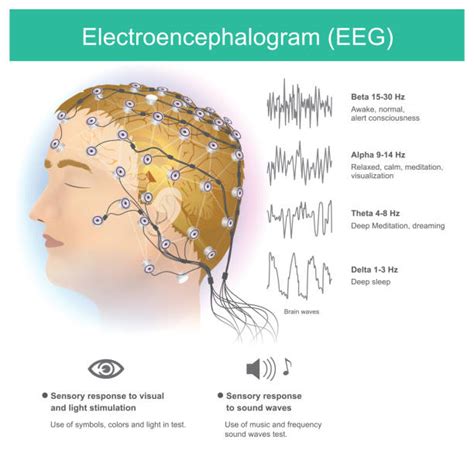
Najbolj ključen diagnostični pripomoček pri JME je elektroencefalogram (EEG). Značilne spremembe na EEG pri JME vključujejo generalizirane trne, večkratne trne in komplekse trn-val s frekvenco, ki je običajno višja od 3 Hz. Te spremembe so pogosto najbolj izrazite med spanjem ali po izpostavitvi dražljajem, kot je utripajoča svetloba. Posebna pozornost se namenja prepoznavanju jutranjih mioklonusov, saj ti pogosto ostanejo neopaženi s strani bolnika ali njegovih svojcev, a predstavljajo pomemben namig za diagnozo.
Diferencialna diagnostika je pomembna za izključitev drugih podobnih stanj. Med njimi sta epilepsija z generaliziranimi tonično-kloničnimi krči ob zbujanju in epilepsija mladostnika z absencami, ki imajo sicer podobne značilnosti, a se razlikujejo v specifičnih kliničnih manifestacijah in EEG vzorcih. Včasih je za postavitev diagnoze potrebna daljša opazovalna doba in več zaporednih EEG posnetkov.
Terapevtske Možnosti in Napoved Bolezni
Juvenilna mioklonična epilepsija je načeloma obvladljiva bolezen z dobro prognozo, če se zdravljenje začne pravočasno in je ustrezno prilagojeno. Cilj zdravljenja je zmanjšati ali popolnoma odpraviti epileptične napade ter izboljšati kakovost življenja bolnika. Svetujemo izogibanje dejavnikom tveganja, kot so pomanjkanje spanca, stres, alkohol in utripajoča svetloba, ki lahko sprožijo napade.
Farmakološko zdravljenje je ključno pri obvladovanju JME. Zdravilo prvega izbora je pogosto valproat, ki je učinkovit pri večini bolnikov. V primerih, ko bolnik valproat ne prenaša dobro ali ta ni dovolj učinkovit, se uporabijo druga zdravila, kot so lamotrigin, levetiracetam ali topiramat. Kadar monoterapija z enim zdravilom ni uspešna, se lahko uporabi kombinacija več protiepileptičnih zdravil. Pomembno je, da zdravljenje poteka pod stalnim nadzorom zdravnika, ki bo spremljal učinkovitost zdravil, morebitne neželene učinke in po potrebi prilagajal terapevtski pristop.
V redkih primerih, ko zdravila niso dovolj učinkovita, se lahko razmisli o drugih terapevtskih pristopih, kot je globoka možganska stimulacija ali stimulator vagusnega živca, čeprav ti niso primarno namenjeni zdravljenju JME. Vendar pa je za večino bolnikov z JME, ob pravilnem zdravljenju in upoštevanju življenjskih smernic, prognoza ugodna, kar omogoča skorajda normalno življenje.
What Causes Epilepsy? | Seizures Explained | The Dr Binocs Show | Peekaboo Kidz
Dravetov Sindrom: Redka in Huda Oblika Epilepsije Pri Dojenčkih
Poleg juvenilne mioklonične epilepsije obstajajo tudi druge, manj pogoste, a pogosto hujše oblike epilepsij pri otrocih, kot je na primer Dravetov sindrom. Ta redka genetska epileptična encefalopatija se običajno pojavi že v prvem letu življenja pri sicer zdravo razvijajočem se dojenčku. Pot do diagnoze je lahko dolga in zahtevna, saj se bolezen pogosto zamenjuje z drugimi vrstami napadov ali vročinskimi krči.
Pred letom 1989 je bil Dravetov sindrom znan pod različnimi imeni, vključno z "epilepsijo s polimorfnimi napadi" ali "hudo mioklonično epilepsijo v otroštvu". Gre za neozdravljivo in vseživljenjsko stanje, ki je posledica genetskih mutacij, najpogosteje v genu SCN1A. Te mutacije vplivajo na delovanje ionskih kanalov v možganih, kar vodi do nenadzorovane električne aktivnosti.
Prvi napad pri Dravetovem sindromu se pogosto pojavi skupaj z vročino in je lahko zelo dolg, traja več kot pet minut, ter se lahko hitro ponovi. V zgodnjem otroštvu se napadi lahko pojavljajo vsakih nekaj tednov, tudi brez vročine. Otroci s tem sindromom so izjemno občutljivi na različne sprožilce, kot so spremembe telesne temperature (tudi tiste, ki jih povzroča okolje), utripajoče luči (fotosenzibilnost), močna čustva (pozitivna ali negativna), stres, okužbe in celo preveč dražljajev v okolju.
Posledica pogostih in hudih napadov je večinoma tudi razvojna zaostalost, lahko se pojavijo motnje v gibanju in težave z avtonomnim živčnim sistemom. Zaradi te kompleksnosti in občutljivosti na okoljske dejavnike, otroci z Dravetovim sindromom pogosto ne morejo obiskovati redne šole. Njihovo življenje in življenje njihovih družin je močno podrejeno bolezni, kar vključuje prilagajanje okolja (zatemnitev prostorov, zmanjšanje dražljajev) in nenehno skrb za preprečevanje sprožilcev napadov.

Izobraževanje Otrok z Zdravstvenimi Težavami: Primer Arianine Družine
Primer deklice Ariane, ki se sooča z Dravetovim sindromom, osvetljuje kompleksne izzive, s katerimi se srečujejo družine otrok s hudimi kroničnimi boleznimi, zlasti ko gre za izobraževanje. Ker Ariana zaradi svoje bolezni in občutljivosti na okoljske dejavnike ne more obiskovati šole, se njena družina sooča z vprašanjem, kako ji zagotoviti ustrezno izobrazbo. Šolanje na domu se zdi edina smiselna rešitev, saj v domačem, prilagojenem in mirnem okolju, kjer so epileptični napadi najmanj pogosti, lahko zagotovijo boljše pogoje.
Kljub temu družina naleti na številne ovire v slovenskem izobraževalnem sistemu. Njihova osnovna predpostavka je bila, da bi šola morala priti k otroku, če otrok ne more v šolo. Vendar pa se soočajo z občutkom, da "bijejo bitko z mlini na veter". Ugotavljajo, da osnovnošolsko izobraževanje za otroke, ki zaradi zdravstvenih težav ne morejo obiskovati šole, v Republiki Sloveniji skorajda ne obstaja ali je zelo pomanjkljivo, nikakor pa ni primerljivo s šolanjem, ki ga imajo drugi otroci.
Trenutno ima Ariana na podlagi Pravilnika o osnovnošolskem izobraževanju učencev s posebnimi potrebami na domu dodeljeni le dve šolski uri na teden. To je bistveno manj kot 20 ali več ur, ki jih imajo otroci v rednih oddelkih, kar pomeni velik zaostanek pri osvajanju šolske snovi in nemožnost doseganja učnih standardov. Poleg tega nima pravice do dodatne strokovne pomoči, medtem ko se od nje pričakuje enak nivo znanja kot od otrok, ki imajo bistveno več ur pouka.
Družina poudarja, da so starši pogosto primorani sami nadomestiti učitelje, še posebej specialne pedagoge, kar je za mnoge izredno težko ali celo nemogoče. Iskanje ustreznih učiteljev je dodatna težava, saj šole pogosto nimajo ustreznih kadrov ali pa se učitelji sami odločijo, ali želijo izvajati pouk na domu. To pomeni, da je otrok vsako šolsko leto prepuščen dobri volji in odločitvi posameznih učiteljev.
Poleg tega sistem ni dovolj fleksibilen glede ocenjevanja. Ariana nima pravice do sprotnega preverjanja znanja, ampak je ocenjena le enkrat letno, kar je težko pri otroku z zdravstvenimi težavami. Ocenjevanje poteka v šoli, kar pa otroka ponovno izpostavlja sprožilcem za napade, kljub temu da ima odločbo za šolanje na domu izključno zaradi zdravstvenih težav. Družina se sprašuje, ali je to resnično enakopravnost in ali otroci s posebnimi potrebami, ki so že tako prikrajšani za zdravje, igro z vrstniki in socializacijo, ne bi smeli biti prikrajšani še za ustrezno šolanje.

Svetovni Kontekst Epilepsije in Zgodovinski Pogled
Epilepsija je globalni zdravstveni problem, ki prizadene približno 51 milijonov ljudi po vsem svetu. Skoraj 80 % primerov se pojavlja v državah v razvoju, kjer so pogostejši vzroki, kot so travme, okužbe in pomanjkanje ustrezne zdravstvene oskrbe. V razvitem svetu se novi primeri najpogosteje pojavljajo pri dojenčkih in starejših osebah, medtem ko se v državah v razvoju bolezen pogosteje začne pri starejših otrocih in mladih odraslih.
Zgodovina razumevanja epilepsije sega tisočletja nazaj. Že najstarejši medicinski zapisi iz Mezopotamije (okrog 2000 pr. n. št.) omenjajo epileptične napade, ki so jih pogosto pripisovali duhovnim vzrokom ali obsedenosti z zlimi duhovi. V starem veku so Grki imeli nasprotujoča si mnenja; nekateri so jo smatrali za "sveto bolezen", povezano z bogovi ali genialnostjo, drugi pa so, kot Hipokrat v 5. stoletju pred našim štetjem, zavrnili duhovne razlage in jo opredelili kot medicinsko ozdravljiv problem, ki izvira iz možganov. Hipokrat je poudaril pomen dednosti in telesnih vzrokov ter bolezen poimenoval "velika bolezen", iz česar izhaja sodobni izraz "grand mal".
Skozi stoletja se je razumevanje epilepsije postopoma spreminjalo, od mističnih razlag do znanstvenih raziskav, ki so razkrile kompleksne celične in mrežne mehanizme, ki stojijo za tem stanjem. Klasifikacija epileptičnih napadov in sindromov, kot jo je razvila Mednarodna liga proti epilepsiji (ILAE), omogoča natančnejše razumevanje in obravnavo različnih oblik bolezni.
Mehanizmi Epileptičnih Napadov in Sodobna Diagnostika
Mehanizem epileptičnega napada je v osnovi nenormalna, prekomerna in usklajena električna aktivnost živčnih celic v možganski skorji. Medtem ko možganska električna dejavnost običajno poteka sinhrono in po vrsti, se pri epilepsiji pojavi nenadna, nekontrolirana sinhronizacija izpustov velikega števila nevronov. Natančni vzroki za to motnjo niso vedno popolnoma pojasnjeni, vendar sodobne raziskave kažejo na vpletenost genetskih dejavnikov, strukturnih nepravilnosti in metabolnih motenj.
Eden od ključnih diagnostičnih pripomočkov je elektroencefalogram (EEG), ki lahko zazna abnormalnosti v možganski električni aktivnosti in pomaga pri določanju vrste napada ali prisotnega sindroma. Poleg EEG so za izključitev drugih možnih vzrokov napadov pomembne tudi preiskave krvi (npr. nivo elektrolitov, glukoze, kalcija), elektrokardiogram (EKG) za oceno srčnega ritma in v določenih primerih lumbalna punkcija za preiskavo morebitnih okužb osrednjega živčevja.
Pri otrocih je diagnostika lahko še posebej zahtevna, saj se nekatera vedenja lahko zamenjajo z epileptičnimi napadi. Zato je pomembno sodelovanje s specialisti in poglobljena diagnostika, ki vključuje tudi genetske preiskave, še posebej pri sumu na genetsko pogojene sindrome, kot sta Dravetov sindrom ali tuberozna skleroza, pri katerih je epilepsija pogost spremljevalec.
Obvladovanje Epilepsije: Zdravila, Alternativne Metode in Življenjski Slog
Zdravljenje epilepsije je individualizirano in se osredotoča na zmanjšanje pogostosti in resnosti napadov ter izboljšanje kakovosti življenja bolnika. Na voljo je širok nabor protiepileptičnih zdravil, kot so fenitoin, karbamazepin, valproat, lamotrigin in levetiracetam, ki imajo različno učinkovitost pri različnih vrstah napadov. Izbira zdravila je odvisna od specifičnega epileptičnega sindroma, starosti bolnika, morebitnih drugih zdravstvenih stanj in tolerance na zdravilo.
V primerih, ko zdravila niso dovolj učinkovita, se lahko razmisli o drugih terapevtskih pristopih. Spodbujanje vagusnega živca je ena od metod, ki se uporablja pri zdravljenju farmakoresistentne epilepsije, saj lahko zmanjša pogostost žariščnih napadov. Kirurško zdravljenje je možnost v izbranih primerih, ko je mogoče natančno locirati in odstraniti izvor epileptične aktivnosti v možganih.
Poleg uradne medicine nekatere osebe posežejo tudi po alternativnih metodah, kot so akupunktura, joga ali določena prehranska dopolnila (maščobne kisline omega-3, kurkumin, vitamini). Vendar pa je pomembno poudariti, da za večino teh metod ni zanesljivih znanstvenih dokazov, ki bi podprli njihovo učinkovitost pri zdravljenju epilepsije. Terapija z izogibanjem sprožilcem, kot so stres, pomanjkanje spanca ali alkohol, pa je ključni del obvladovanja bolezni in jo je mogoče uspešno vključiti v vsakdanje življenje.
Pomembno je tudi zavedanje o možnih interakcijah med nekaterimi antiepileptiki in hormonsko kontracepcijo, kar lahko zmanjša učinkovitost slednje. Prav tako je nosečnost pri ženskah z epilepsijo povezana z določenimi tveganji, tako za mater kot za otroka, zato je skrbno načrtovanje in spremljanje nosečnosti pod zdravniškim nadzorom nujno.
Fakomatoze in Njihova Povezava z Epilepsijo
Fakomatoze, znane tudi kot nevrokutane motnje, predstavljajo skupino redkih genetskih bolezni, ki najmočneje prizadenejo kožo in osrednji živčni sistem. Te bolezni so posledica nepravilnega razvoja zarodkovega ektodermalnega tkiva, ki lahko povzroči vrsto težav, vključno z epilepsijo, avtizmom in duševnim primanjkljajem.
Med najpogostejše fakomatoze, ki se pogosto povezujejo z epilepsijo, spadajo:
- Tuberozna skleroza: Nastane zaradi mutacij v genih TSC1 ali TSC2 in prizadene približno enega od 6000-10 000 otrok. Bolezen povzroča tvorbo tumorjev v različnih organih, vključno z možgani, kar vodi do epilepsije pri 80-90 % bolnikov. Ti napadi se pogosto pojavijo v prvih treh letih življenja in so lahko odporni na zdravljenje.
- Sturge-Weberjev sindrom: Povzroča ga mutacija gena GNAQ in je prisoten pri enem od 20 000-50 000 otrok. Bolezen povzroči žilne malformacije, ki prizadenejo možgane, kožo in oči, kar pogosto vodi do epileptičnih napadov.
- Nevrofibromatoza tipa 1: Najpogostejša fakomatoza, ki se pojavi pri približno enem od 3000 otrok. Poleg kožnih sprememb in tumorjev lahko povzroči tudi gliome optičnega trakta in kognitivno prizadetost, ki se lahko združuje z epilepsijo.
Pri teh sindromih je epilepsija pogosto težko obvladljiva in zahteva celostno obravnavo, ki vključuje tako nevrološko kot dermatološko in genetsko spremljanje. Napredek v razumevanju genetike teh stanj odpira nove možnosti za zgodnje odkrivanje in ciljano zdravljenje.
Zaključek
Juvenilna mioklonična epilepsija predstavlja pomemben, a obvladljiv segment bolnikov z epilepsijo. Ključ do uspešnega obvladovanja leži v zgodnji in natančni diagnozi, ki temelji na klinični sliki, EEG in izogibanju sprožilnim dejavnikom. Kljub temu pa obstajajo tudi redkejše in hujše oblike, kot je Dravetov sindrom, ki zahtevajo posebno pozornost in celostno obravnavo, vključno s prilagojenim izobraževalnim pristopom. Svetovni kontekst epilepsije poudarja njeno globalno razširjenost in zgodovinsko pot razumevanja, od mističnih interpretacij do sodobnih znanstvenih dognanj. Z nadaljnjim napredkom medicine in raziskav ostaja cilj izboljšanje kakovosti življenja vseh, ki jih epilepsija prizadene.
tags: #mioklonicna #epilepsija #dojencek
