Nuhalna svetlina, tehnično znana kot nuhalna translucenca, je ključni ultrazvočni pregled v zgodnji nosečnosti, ki omogoča zgodnje odkrivanje morebitnih nepravilnosti pri plodu. V zadnjih letih je postala vse bolj dostopna, kar je pomemben korak k boljši perinatalni oskrbi. Vendar pa se pogosto pojavljajo vprašanja glede kritja stroškov tega pregleda s strani zdravstvenega zavarovanja, tako obveznega kot dopolnilnega. Ta članek pojasnjuje pomen nuhalne svetline, kako je povezana z različnimi vrstami zdravstvenega zavarovanja v Sloveniji in kaj to pomeni za nosečnice.
Kaj je nuhalna svetlina in zakaj je pomembna?
Nuhalna svetlina je tekočina, ki se nabere pod kožo v zatilju nerojenega otroka med 11. in 14. tednom nosečnosti. V tem obdobju se mezgovni sistem in ledvice ploda še razvijajo, kar lahko povzroči začasno nabiranje tekočine. Ko se ti sistemi popolnoma razvijejo, se nuhalna svetlina običajno zmanjša ali izgine.
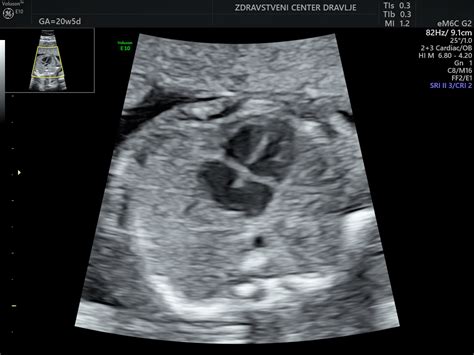
Povečana nuhalna svetlina je lahko znak za večje tveganje za določene kromosomske nepravilnosti, kot so Downov sindrom, trisomija kromosoma 13 (Edwards sindrom) in trisomija kromosoma 18 (Patau sindrom). Poleg tega lahko povečana nuhalna svetlina nakazuje tudi na povečano tveganje za srčne napake ali druge strukturne nepravilnosti pri plodu. Zmožnost zgodnjega odkrivanja teh stanj omogoča staršem in zdravstvenim delavcem, da se ustrezno pripravijo, izvedejo nadaljnje diagnostične preiskave ter načrtujejo potrebno oskrbo po rojstvu.
Zgodovina in razvoj pregleda nuhalne svetline
Preiskava nuhalne svetline je skupaj z nadaljnjimi invazivnimi in predvsem novejšimi neinvazivnimi metodami postala ključna pri zgodnjem odkrivanju nepravilnosti na plodu. V zadnjih dvajsetih letih se je natančnost in dostopnost te preiskave znatno izboljšala. Sprva je bila nuhalna svetlina pogosto na voljo le kot samoplačniška storitev ali pa je bila krita le za nosečnice, starejše od določene starostne meje, običajno 35 let. Ta starostna omejitev je temeljila na dejstvu, da se tveganje za kromosomske nepravilnosti pri plodu povečuje s starostjo matere.
Do nedavnega je bila za večino nosečnic plačljiva, kar je predstavljalo finančno breme. Vendar pa je sredi aprila letos prišlo do pomembne spremembe: ministrstvo je s pravilnikom, objavljenim v uradnem listu, zavarovalnico in izvajalce zavezalo k brezplačnemu opravljanju te preiskave za vse nosečnice. Ta odločitev predstavlja velik napredek pri zagotavljanju enakomernega dostopa do kakovostne perinatalne diagnostike.
Razumevanje zdravstvenih zavarovanj v Sloveniji
Da bi razumeli, kako je nuhalna svetlina krita s strani zavarovalnic, je nujno ločiti med različnimi vrstami zdravstvenih zavarovanj v Sloveniji.
- Obvezno zdravstveno zavarovanje (OZZ): To je osnovno zavarovanje, ki ga izvaja Zavod za zdravstveno zavarovanje Slovenije (ZZZS). Pokriva osnovne zdravstvene storitve, ki se štejejo za pravico vseh zavarovanih oseb. Vendar pa OZZ ne krije stroškov v celoti; pogosto je potrebno doplačilo v določenem odstotnem deležu.
- Prostovoljna zdravstvena zavarovanja: Ta zavarovanja izvajajo zasebne zavarovalnice, kot so TRIGlav, Vzajemna, Adriatic Slovenica in druge. Med prostovoljnimi zavarovanji ločimo:
- Dopolnilno zdravstveno zavarovanje (DZZ): To je najbolj razširjena oblika prostovoljnega zavarovanja. Njegov namen je pokriti razliko ali del razlike stroškov zdravstvenih storitev, ki jih ne krije OZZ. Z drugimi besedami, DZZ prevzame stroške doplačil, ki bi jih sicer morali plačati sami. Primeri vključujejo doplačila pri obisku splošne ambulante (15%), specialističnih pregledih (15%), nekaterih zdraviliških storitvah (25%) ali zobozdravstvenih storitvah (15%).
- Dodatno zdravstveno zavarovanje: Ta vrsta zavarovanja ponuja dodatne pravice ali kritja, ki presegajo kritja OZZ in DZZ. Pogosto se nanaša na specifična kritja, kot so nadomestila v primeru nezmožnosti za delo, kritja pri določenih posebnih zdravljenjih ali nadomestila za bolniško odsotnost.
Nuhalna svetlina in kritje s strani zavarovalnic
Do nedavnega je bil status kritja nuhalne svetline pogosto nejasen in odvisen od zavarovalnice ter specifičnega pravilnika. Vendar pa je z novim pravilnikom, ki je začel veljati sredi aprila, nuhalna svetlina postala storitev, ki jo je treba kriti iz obveznega zdravstvenega zavarovanja. To pomeni, da bi morale vse nosečnice, ne glede na starost ali druge dejavnike, imeti pravico do brezplačnega opravljanja tega pregleda.
Pred spremembami je bil pregled nuhalne svetline v praksi pogosto priporočen za starejše nosečnice (nad 35 let) ali tiste z genskimi boleznimi v družini, saj je bilo tveganje za kromosomopatije pri teh skupinah povečano. V takih primerih ga je včasih krilo obvezno zdravstveno zavarovanje, če je bil opravljen v določenem časovnem okviru (npr. med 35. in 37. letom starosti). Nosečnice, mlajše od 35 let, so običajno opravile merjenje nuhalne svetline kot samoplačniško storitev ali pa so se odločile za kombinacijo z drugimi neinvazivnimi testi, ki so bili prav tako plačljivi.
Pomembno je razlikovati med obveznim in dopolnilnim zdravstvenim zavarovanjem. Kot je bilo pojasnjeno v nekaterih forumskih razpravah, kar ni kritno s strani obveznega zdravstvenega zavarovanja, običajno ni kritno niti s strani dopolnilnega zdravstvenega zavarovanja. Dopolnilno zavarovanje namreč služi pokritju razlike v stroških tistih storitev, ki so sicer del obveznega zavarovanja, a zahtevajo doplačilo. Če je storitev v celoti krita iz obveznega zavarovanja, dopolnilno zavarovanje ne pride v poštev.
Tudi če je bil pregled nuhalne svetline do sedaj krit le za določene starostne skupine, je novi pravilnik to spremenil. Sedaj naj bi bil dostopen za vse nosečnice. Če ima nosečnica izbranega ginekologa, ki sam opravlja pregled nuhalne svetline in ima za to ustrezno licenco, se pregled opravi pri njem. V primeru, da ginekolog nima licence, lahko nosečnico usmeri ali pa si nosečnica izbere pregled pri katerem koli izvajalcu, ki ima ustrezno licenco.
Treba je poudariti, da je ZZZS storitve plačeval le javnim zdravstvenim zavodom in koncesionarjem, s katerimi so imeli sklenjeno pogodbo. Zato je ključnega pomena, da se nosečnice pred obiskom pri svojem ginekologu ali drugem izvajalcu pozanimajo o načinu izvedbe in kritju stroškov v skladu z veljavnim pravilnikom.
Drugi preventivni pregledi v nosečnosti
Poleg nuhalne svetline je v Sloveniji za zdravo nosečnico predvidenih še več drugih preventivnih sistematičnih pregledov in ultrazvočnih preiskav, ki jih običajno opravi izbrani osebni ginekolog. Ti vključujejo:
- Prvi preventivni pregled: Običajno med 8. in 12. tednom nosečnosti. Vključuje ginekološki pregled, odvzem brisa materničnega vratu (če je potreben), merjenje telesne teže in krvnega tlaka ter laboratorijske preiskave (krvna slika, krvna skupina, Rh D, indirektni Coombsov test, urinske preiskave, presejalni testi na toksoplazmozo, sifilis, hepatitis B). Opravijo se tudi ultrazvočni pregledi, ki potrdijo nosečnost, izključijo večplodne nosečnosti in preverijo zgodnje nepravilnosti.
- Redni sistematični pregledi: Potekajo v različnih obdobjih nosečnosti (npr. okoli 16., 24., 28., 32., 35., 37., 38. in 39. teden). Ti pregledi vključujejo oceno rasti maternice, merjenje telesne teže in krvnega tlaka ter po presoji ginekologa tudi ginekološki pregled, preverjanje srčnih utripov ploda ali snemanje kardiotokograma (CTG).
- Drugi ultrazvočni pregled: Okoli 20. tedna nosečnosti, znan kot morfološki pregled, kjer se natančno preveri razvoj ploda, rast, količino plodovnice ter strukturo in lego posteljice.
- Tretji ultrazvočni pregled: Med 35. in 37. tednom nosečnosti.
Nekatere od teh preiskav so v celoti krite iz obveznega zdravstvenega zavarovanja, medtem ko so druge (kot je bilo prej merjenje nuhalne svetline za mlajše nosečnice ali specifični genetski testi na željo) lahko samoplačniške ali pa se krijejo le delno.
Tretje trimesečje: Poiščite plod in posteljico
Posebne situacije in kritja
V primeru posebnih okoliščin ali zdravstvenih težav v nosečnosti, obvezno zdravstveno zavarovanje krije tudi dodatne potrebne storitve, ki jih določi osebni ginekolog ali specialist. To lahko vključuje dodatne laboratorijske preiskave, specialistične preglede ali nadaljnje diagnostične postopke, kot je amniocenteza ali biopsija horionskih resic, ki se opravijo po predhodni oceni tveganja in na podlagi medicinskih indikacij.
Kljub novostim in večji dostopnosti pregleda nuhalne svetline je vedno priporočljivo, da se nosečnice pred posegi pozanimajo o kritju stroškov pri svojem izbranem ginekologu ali neposredno pri svoji zavarovalnici. Zavedanje o pravicah in obveznostih v okviru zdravstvenega zavarovanja je ključno za brezskrbno nosečnost.
Če imate urejeno dopolnilno zdravstveno zavarovanje, je pomembno razumeti, da to zavarovanje krije le tiste dele stroškov, ki jih obvezno zdravstveno zavarovanje ne krije v celoti. Zato, če je določena storitev, kot je nuhalna svetlina, sedaj v celoti krita iz OZZ, dopolnilno zavarovanje za to storitev ne bo več relevantno.
Pomembno je tudi vedeti, da pravice iz dopolnilnega zdravstvenega zavarovanja ni mogoče prenesti med ožjimi družinskimi člani. Zavarovanje je sklenjeno na posameznika.
V primeru neplačanih prispevkov za obvezno zdravstveno zavarovanje, se lahko pravica do kritja zdravstvenih storitev iz OZZ zadrži, razen za nujno medicinsko pomoč in nujno zdravljenje. V takšnih primerih je dopolnilno zavarovanje še toliko bolj pomembno, saj lahko pokrije preostanek stroškov.
Zaključek
Sprememba pravilnika, ki nuhalno svetlino uvaja kot storitev, ki jo krije obvezno zdravstveno zavarovanje za vse nosečnice, je pomemben korak k večji enakosti in dostopnosti perinatalne diagnostike. Kljub temu je ključno, da nosečnice ostanejo informirane o svojih pravicah in se pred posegi ustrezno pozanimajo o kritju stroškov. Razumevanje razlik med obveznim, dopolnilnim in dodatnim zdravstvenim zavarovanjem ter zavedanje o obsegu kritja posameznih storitev omogoča bolj načrtovano in brezskrbno nosečnost.
tags: #nosecnice #uz #pregled #zavarovalnica
