Nosečniška sladkorna bolezen, strokovno imenovana gestacijski diabetes, je stanje, ki se pojavi izključno med nosečnostjo in praviloma po porodu izzveni. V zadnjih letih beležimo porast tega pojava med nosečnicami, kar postavlja pod vprašaj ustaljene diagnostične in terapevtske pristope ter vzbuja pomisleke glede prekomernega diagnosticiranja in potencialnih posledic za nosečnice in njihove otroke. Čeprav gre za resno stanje, ki zahteva pozornost, je ključnega pomena, da se zavedamo njegove fiziologije, možnih vplivov in strategij obvladovanja, ki temeljijo na znanstvenih dognanjih in individualnem pristopu.
Fiziologija nosečniške sladkorne bolezni
Med nosečnostjo telo doživlja znatne hormonske spremembe, ki vplivajo na presnovo glukoze. Hormoni, ki jih proizvaja posteljica, lahko vplivajo na delovanje inzulina, hormona, ki omogoča prehod glukoze iz krvi v celice, kjer se uporabi za energijo. Ta sprememba v toleranci na glukozo je naraven odziv telesa, ki skuša zadostiti povečanim potrebam zarodka po energiji. Posledica tega je lahko blago zvišanje ravni krvnega sladkorja, znano kot hiperglikemija. Ko ta vrednost preseže določeno mejno točko, se postavi diagnoza nosečniške sladkorne bolezni.
Pomembno je razumeti, da posteljica učinkovito uravnava prehod snovi k zarodku, tako da je optimalno poskrbljeno za njegov razvoj. Skozi nosečnost se potreba po glukozi konstantno povečuje, in da bi materin organizem zadostil tem potrebam, reagira s tem, da zniža njeno toleranco na glukozo, torej zmanjša proizvodnjo inzulina.
Diagnostični izzivi in mejne vrednosti
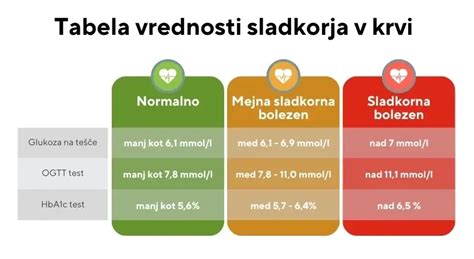
Ena od ključnih točk razprave glede nosečniške sladkorne bolezni se nanaša na postavljene mejne vrednosti za diagnozo. Zlasti v Sloveniji so te meje v zadnjih letih doživele spremembe, kar je povzročilo zmedo in dvome med nosečnicami in nekaterimi strokovnjaki. Po nekaterih virih je bila v Sloveniji od leta 2011 uvedena sprememba, po kateri so nosečnice z vrednostjo krvnega sladkorja na tešče 5,1 mmol/L ali več uvrščene med tiste s sladkorno boleznijo. To je bistveno nižje od mejne vrednosti za nenoseče ženske, ki znaša 7 mmol/L.
Ta sprememba je pri nekaterih nosečnicah povzročila šok in zaskrbljenost, še posebej, če so sicer skrbne glede prehrane in telesne aktivnosti. Nekatere izpovedi pričajo o tem, da so bile diagnosticirane že ob mejnih vrednostih, ki so komajda presegale 5,1 mmol/L, ne da bi bil opravljen ponovni test ali natančnejša obravnava. To je spodbudilo ugibanja o tem, ali so postavljene meje prenizke ali pa se telo nosečnic na presnovo sladkorjev odziva drugače, kar ni nujno kritično.
Pogostnost in razlogi za pojav
Število nosečnic, ki jim je diagnosticiran gestacijski diabetes, se povečuje. Po nekaterih podatkih naj bi prizadelo od 2 do 10 odstotkov nosečnic, v Sloveniji pa naj bi v letu 2017 sladkorno bolezen v nosečnosti imelo okoli 8,5 odstotkov žensk, kar pomeni približno vsaka 12. nosečnica. K razvoju nosečniške sladkorne bolezni lahko prispevajo različni dejavniki, vključno s povečanjem telesne teže med nosečnostjo, družinsko anamnezo sladkorne bolezni, nosečniško sladkorno boleznijo v prejšnji nosečnosti ter starostjo nad 35 let. Tudi genetski dejavniki in prekomerna telesna teža pred nosečnostjo lahko igrajo vlogo.
Obstajajo tudi pomisleki, da bi za tem morda stal velik farmacevtski biznis, saj so nosečnice v skrbi za svojega nerojenega otroka pogosto bolj dovzetne za zaupanje testom in zdravnikom. Vendar pa strokovnjaki poudarjajo, da so smernice za postavljanje diagnoze oblikovane na podlagi obsežnih raziskav, kot je HAPO, ki je pokazala, da tveganje za neželene izide nosečnosti narašča z naraščajočo vrednostjo krvnega sladkorja.
Vpliv na nosečnost in otroka
Čeprav nosečniška sladkorna bolezen v večini primerov nima izrazitih simptomov, je pomembno zavedanje o možnih posledicah. Če krvni sladkor ni ustrezno urejen, lahko nosečniška sladkorna bolezen vpliva na potek nosečnosti in zdravje otroka. Ena od pogostih posledic je makrosomija, kar pomeni, da otrok zraste večji od povprečja. To lahko povzroči težave med vaginalnim porodom, kot so potreba po carskem rezu ali uporabi porodnih pripomočkov.
Drugi možni zapleti vključujejo preveč plodovnice (polihidramnij), kar lahko povzroči prezgodnji porod ali težave pri porodu, ter prezgodnji porod pred 37. tednom nosečnosti. V nekaterih primerih se lahko pojavi tudi preeklampsija, stanje z visokim krvnim tlakom, ki lahko ogrozi nosečnico. Pri novorojenčkih obstaja tveganje za hipoglikemijo (nizek krvni sladkor), zlatenico, dihalno stisko ter motnje v delovanju notranjih organov. V skrajnih, a redkih primerih, nezdravljena nosečniška sladkorna bolezen lahko vodi tudi do znotrajmaternične smrti otroka.
Strategije obvladovanja in zdravljenja
Ključ do uspešnega obvladovanja nosečniške sladkorne bolezni leži v celostnem pristopu, ki združuje spremembe v prehrani, telesno aktivnost in po potrebi medicinsko intervencijo.
Prehranske smernice
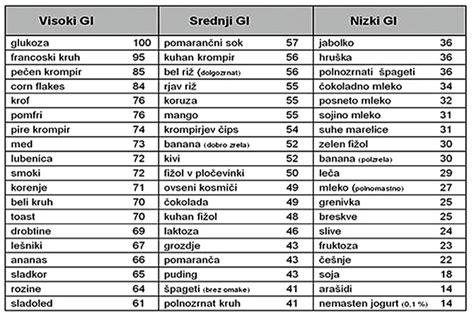
Osnova prehranskega zdravljenja nosečniške sladkorne bolezni je izključitev sladkorja in sladkih živil ter omejitev ogljikovih hidratov iz skupine škrobnih živil in sadja. Pomembno je, da prehrana ostaja kalorično ustrezna in zagotavlja primeren dotok hranil otroku. Ključnega pomena je pravilen izbor ogljikovih hidratov, ki se različno hitro razgradijo v glukozo. Živila z nizkim glikemičnim indeksom (GI), kot so polnozrnata žita in zelenjava, povzročijo počasnejši in postopen porast glukoze v krvi, kar je za vzdrževanje normalnega krvnega sladkorja najbolj priporočljivo.
Priporočljivo je razdeliti hrano na tri glavne obroke in dva do tri prigrizke, pri čemer je pomembno, da se obroki ne preskočijo. Priporoča se omejitev sadja na tri enote na dan, po eno naenkrat, ter izogibanje sladkanim pijačam in sadnim sokovom, razen v primeru nizkega krvnega sladkorja. Torte, piškoti in pecivo imajo običajno veliko ogljikovih hidratov, zato je njihovo uživanje strogo omejeno.
Telesna aktivnost
Zmerna telesna aktivnost je pomemben del obvladovanja nosečniške sladkorne bolezni. Nežne dejavnosti, kot so hoja, plavanje in predporodna joga, lahko pomagajo znižati krvni sladkor. Pomembno je, da se pred začetkom nove telesne aktivnosti posvetujete s svojim zdravnikom.
Medicinska obravnava
V večini primerov nosečniška sladkorna bolezen uspešno obvladljiva s spremembo prehrane in telesno aktivnostjo. Če pa ti ukrepi ne zadostujejo za ohranjanje krvnega sladkorja v ciljnem območju, je lahko potrebna farmakološka obravnava. Inzulin velja za najučinkovitejše in najvarnejše sredstvo tako za nosečnico kot za otroka. Tablete se uporabljajo le v primerih, ko zdravljenje z inzulinom ni primerno.
Dolgoročne posledice in preventiva
Nosečniška sladkorna bolezen lahko ima dolgoročne posledice. Približno polovica žensk, ki so jo prebolele, ima v kasnejšem življenju povečano tveganje za razvoj sladkorne bolezni tipa 2. Zato je pomembno, da te ženske nadaljujejo z zdravim načinom življenja, ohranjajo zdravo telesno težo in redno opravljajo preglede krvnega sladkorja.
Preventiva pred nosečniško sladkorno boleznijo vključuje zdrav način življenja že pred nosečnostjo. To pomeni uravnoteženo prehrano, redno telesno aktivnost in ohranjanje zdrave telesne teže. Zavedanje o teh dejavnikih lahko pomaga zmanjšati tveganje za razvoj bolezni.

Kritični pogled na diagnostične pristope
Kljub temu, da so strokovnjaki postavili smernice za diagnosticiranje nosečniške sladkorne bolezni na podlagi obsežnih raziskav, obstajajo pomisleki glede prekomernega diagnosticiranja in potencialnih negativnih učinkov, kot so stres, skrb in občutek krivde pri nosečnicah. Nekateri strokovnjaki, kot je Michel Odent, zagovornik naravnega poroda, menijo, da je nosečniška sladkorna bolezen "lažno stanje" ali diagnoza, ki pravzaprav ni bolezen v klasičnem smislu. Poudarjajo, da bi morale praktične nasvete, ki jih dobijo nosečnice s to diagnozo, slišati vse nosečnice: jesti hrano z nizkim glikemičnim indeksom in skrbeti za zmerno telesno aktivnost, torej živeti po načelih zdravega življenja.
Obstajajo tudi mnenja, da dajanje inzulina nosečnicam, ki sicer nimajo sladkorne bolezni, ni posebej koristno glede na izide nosečnosti ali otrokovo zdravje. Prav tako se postavlja vprašanje, kaj dobrega zdravniki naredijo s presejalnimi testi, če je naše zdravje v veliki meri odvisno od tega, kako zdravo so živele naše mame med nosečnostjo, vključno z njihovim čustvenim stanjem. Če nosečnico vznemirjamo s tem, da je nagnjena k sladkorni bolezni, ji rušimo čustveno ravnovesje, ki bi ga morala posvetiti skrbi za otroka.
Skrb za pravice pacientk
V luči teh pomislekov je pomembno poudariti pomen Zakona o pacientovih pravicah. Ženske niso le premikajoči se inkubatorji. Če oskrba, ki so je deležne, zanje ni prava, je dobro, da si aktivno najdejo drugačno podporo - zamenjajo zdravnika, si zagotovijo drugo mnenje ali se obrnejo na samostojne babice. S tem lahko zagotovijo, da bodo vedele, kaj želijo in česa ne, pri tem pa ne bodo imele slabe vesti. Zavedanje in znanje sta ključna za sprejemanje informiranih odločitev o lastnem telesu in zdravju med nosečnostjo.
tags: #nosecniska #sladkorna #meja
