Nosečnostna sladkorna bolezen, znana tudi kot gestacijski diabetes mellitus (GDM), predstavlja vse pogostejši zaplet med nosečnostjo, ki vpliva na presnovo ogljikovih hidratov in vodi do zvišane ravni glukoze v krvi. Ta specifična oblika sladkorne bolezni se pojavi izključno med nosečnostjo in običajno izgine po porodu, vendar lahko pusti dolgoročne posledice na zdravju matere in otroka. Z naraščajočo pojavnostjo je ključnega pomena, da se bodoče mamice in njihovi partnerji dobro poučijo o tej temi, da lahko pravočasno prepoznajo tveganja, razumejo diagnostične postopke ter se uspešno spopadejo z izzivi, ki jih prinaša ta diagnoza.
Kaj je nosečnostna sladkorna bolezen in zakaj nastane?
Nosečnostna sladkorna bolezen je motnja v uravnavanju krvnega sladkorja, ki se pojavi v času nosečnosti. V normalnih okoliščinah trebušna slinavka izloča inzulin, hormon, ki omogoča celicam, da iz krvi sprejmejo glukozo, ki služi kot gorivo za njihovo delovanje. V nosečnosti pa se v telesu nosečnice dogajajo pomembne hormonske spremembe, ki jih povzroča rastoča posteljica. Ti hormoni lahko povzročijo, da telo postane manj občutljivo za inzulin (inzulinska rezistenca) ali pa trebušna slinavka ne more proizvesti dovolj inzulina, da bi zadostila povečanim potrebam. Posledica je, da glukoza ostane v krvi v večji količini, kar povzroči zvišano raven krvnega sladkorja.
Dejavniki, ki lahko vplivajo na razvoj nosečnostne sladkorne bolezni, so raznoliki. Mednje spadajo povečanje telesne teže med nosečnostjo, sladkorna bolezen v družinski anamnezi (genetska predispozicija), predhodna nosečnostna sladkorna bolezen, starost nosečnice nad 35 let ter hormonsko neravnovesje. Tudi pomanjkanje gibanja in prehrana z visokim glikemičnim indeksom, ki vključuje enostavne sladkorje, kot so sladkarije in izdelki iz bele moke, lahko prispevajo k razvoju te bolezni.
Odkrivanje nosečnostne sladkorne bolezni: Diagnostični testi
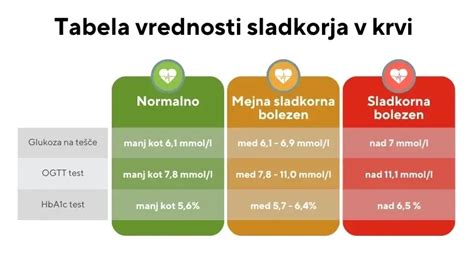
Nosečnostna sladkorna bolezen pogosto poteka brez očitnih bolezenskih znakov, zato je ključnega pomena zgodnje odkrivanje s pomočjo presejalnih testov. Po smernicah se nosečnicam ob prvem ginekološkem pregledu običajno določi raven krvnega sladkorja na tešče. Če je ta vrednost znotraj normalnih meja, se nadaljnje testiranje običajno izvede med 24. in 28. tednom nosečnosti.
Najpogostejši diagnostični test je oralni glukozni tolerančni test (OGTT), ki se izvaja zjutraj po osemurni postenosti. Nosečnici se najprej odvzame kri na tešče. Nato popije raztopino, ki vsebuje 75 gramov glukoze v 250-300 ml vode, in sicer v petih minutah. Po dveh urah se ponovno odvzame kri, da se preveri, kako se je telo odzvalo na zaužito glukozo. Smernice za diagnosticiranje nosečnostne sladkorne bolezni so naslednje:
- Na tešče: vrednost krvnega sladkorja 5,1 mmol/l ali višja.
- Po dveh urah: vrednost krvnega sladkorja 8,5 mmol/l ali višja.
Če je bila raven krvnega sladkorja na tešče že pred nosečnostjo 7,0 mmol/l ali več, ali po obroku več kot 11,0 mmol/l, to nakazuje na že obstoječo sladkorno bolezen, ki ni nujno povezana z nosečnostjo. Normalna vrednost krvnega sladkorja zjutraj na tešče je sicer med 3,5 in 5,6 mmol/l.
Posledice nezdravljene nosečnostne sladkorne bolezni
Čeprav nosečnostna sladkorna bolezen pogosto izgine po porodu, je njeno nezdravljenje lahko povezano z resnimi zdravstvenimi zapleti tako za mater kot za otroka. Visoke vrednosti krvnega sladkorja lahko negativno vplivajo na razvoj ploda. Posteljica, ki je bolj prepustna za glukozo, lahko povzroči, da otrok prejema preveč sladkorja iz materinega obroka. To lahko spodbudi otrokovo telo k povečani proizvodnji inzulina, kar pa poleg uravnavanja sladkorja spodbuja tudi nabiranje maščobe v otrokovem telesu.
Možne posledice nezdravljene nosečnostne sladkorne bolezni vključujejo:
- Prevelika količina plodovnice (polihidramnij): Lahko povzroči prezgodnji porod in druge zaplete.
- Visok krvni tlak (hipertenzija) in preeklampsija: Preeklampsija je resno stanje, ki se pojavi samo v nosečnosti in lahko ogrozi zdravje matere ter razvoj otroka.
- Zaostajanje otroka v rasti: Posteljica morda ne zagotavlja optimalne oskrbe nerojenega otroka s hranili.
- Nezrela pljuča pri otroku: Zmanjšana sposobnost dihanja po rojstvu.
- Velik otrok (makrozomija): Zaradi povečane količine inzulina in maščobe se otrok lahko rodi večji in težji, kar poveča tveganje za poškodbe med porodom.
- Nizek krvni sladkor po porodu (hipoglikemija) pri dojenčku: Potrebno je natančno spremljanje ravni sladkorja pri novorojenčku.
- Povečano tveganje za sladkorno bolezen tipa 2, debelost in visok krvni tlak pri otroku v kasnejšem življenju.
Prehransko zdravljenje: Ključ do obvladovanja
Osnova prehranskega zdravljenja nosečnostne sladkorne bolezni je izključitev sladkorja in sladkih živil iz prehrane ter omejitev ogljikovih hidratov iz skupine škrobnih živil in sadja. Kljub temu je pomembno zagotoviti kalorično ustrezno in zdravo prehrano, ki bo otroku zagotovila vsa potrebna hranila. Ogljikovi hidrati morajo biti v omejeni količini na obrok, obroki pa časovno pravilno razporejeni.
14. november: Svetovni dan sladkorne bolezni
Strategija, ki omogoča optimalno uravnavanje krvnega sladkorja po obroku, je načrtovanje pravilne količine ogljikovih hidratov. Ogljikovi hidrati se v telesu razgradijo do glukoze, ki prehaja v kri. Ključnega pomena je pravilen izbor ogljikovih hidratov, saj različni viri vplivajo na hitrost porasta krvnega sladkorja. Živila z nizkim glikemičnim indeksom (GI), kot so polnozrnata žita, zelenjava in nekatero sadje, se počasi razgradijo v glukozo, kar povzroči postopen in manjši porast krvnega sladkorja. Živila z visokim GI, kot so beli sladkor, beli kruh in razkuhane testenine, se hitro razgradijo in povzročijo nagel porast krvnega sladkorja. Priporočljiva živila imajo glikemični indeks nižji od 60.
Ključna načela prehrane pri nosečnostni sladkorni bolezni:
- Omejitev ogljikovih hidratov: Ogljikovi hidrati morajo biti prisotni v vsakem obroku, vendar v omejenih količinah. Prednost dajejo kompleksnim ogljikovim hidratom z visoko vsebnostjo vlaknin (polnozrnati kruh, testenine, rjavi riž, oves, zelenjava, stročnice).
- Poudarek na zelenjavi: Zelenjava je odličen vir vlaknin, vitaminov in mineralov ter ima minimalen vpliv na raven sladkorja v krvi. Priporočajo se sveže solate, zelenjava kuhana v sopari in zelenjavni prigrizki.
- Izbira sadja: Namesto zelo sladkih sadežev (mango, grozdje, banane) je priporočljivo izbrati tiste z nižjim glikemičnim indeksom, kot so jagode, borovnice, hruške in jabolka. Dnevni vnos sadja je omejen na do tri enote, pri čemer se priporoča zaužitje le ene enote naenkrat.
- Uživanje beljakovin: Priporoča se povečan vnos beljakovin iz rastlinskih virov, pustega mesa in rib, ob hkratnem zmanjšanju vnosa rdečega in predelanega mesa.
- Pravilna izbira maščob: Omejiti je treba vnos nasičenih maščob, medtem ko je poudarek na zagotavljanju zadostnega vnosa nenasičenih maščobnih kislin, vključno z n-3 maščobnimi kislinami (iz rib, rastlinskih olj, oreščkov).
- Manjši, pogostejši obroki: Namesto treh velikih obrokov je priporočljivo jesti pet do šest manjših obrokov skozi dan, vključno z večernim obrokom pred spanjem.
- Izogibanje sladkorjem in sladkim pijačam: Strogo se odsvetujejo sladkane pijače, sadni sokovi (razen za reševanje hipoglikemije), sladkarije, torte, piškoti in pecivo. V primeru želje po sladki pijači se priporočajo tiste, ki so sladkane z umetnimi sladili (aspartam, acesulfam K, sukraloza).
- Previdnost z izdelki "brez sladkorja": Nekateri izdelki z oznako 'brez sladkorja' so lahko brez ogljikovih hidratov, vendar to ne velja za izdelke z oznako "brez dodanega sladkorja", ki lahko vsebujejo sladkorje.
- Priprava hrane: Odsvetuje se priprava napitkov iz sadja s pomočjo mešalnika. Razkuhane testenine in riž imata višji glikemični indeks, prav tako se GI krompirja poveča, če ga pretlačimo.
Zdravljenje in spremljanje
V večini primerov se nosečnostna sladkorna bolezen uspešno obvladuje s predpisano dieto in primerno telesno aktivnostjo. Redna telesna dejavnost, kot je hoja, vsaj 30 minut na dan, pozitivno vpliva na raven glukoze in občutljivost na inzulin.
Če dieta in telesna aktivnost ne zadostujeta za ohranjanje normalnih vrednosti krvnega sladkorja, se lahko zdravljenje dopolni z inzulinom. Inzulin je najučinkovitejše in najvarnejše sredstvo za uravnavanje krvnega sladkorja v nosečnosti, tako za mater kot za otroka. Tablete za zniževanje krvnega sladkorja se med nosečnostjo uporabljajo le v izjemnih primerih, ko zdravljenje z inzulinom ni primerno.
Po porodu nosečnostna sladkorna bolezen običajno izgine. Vendar pa je pomembno, da se po porodu ponovno izvedejo meritve krvnega sladkorja, da se potrdi normalizacija vrednosti. Ženske, ki so imele nosečnostno sladkorno bolezen, imajo povečano tveganje za razvoj sladkorne bolezni tipa 2 kasneje v življenju, zato je pomembno nadaljevati z zdravim načinom življenja.
Spremljanje prehrane in redno merjenje krvnega sladkorja sta ključna za uspešno obvladovanje nosečnostne sladkorne bolezni. Redni obiski pri diabetologu omogočajo prilagajanje terapije in strokovno vodenje skozi celotno nosečnost.
Zaključek
Nosečnostna sladkorna bolezen je resno stanje, ki zahteva pozornost in aktivno sodelovanje nosečnice pri njenem obvladovanju. Z razumevanjem vzrokov, pravočasno diagnozo in doslednim upoštevanjem prehranskih smernic ter priporočil zdravnika je mogoče zmanjšati tveganje za zaplete in zagotoviti zdrav razvoj otroka ter dobro počutje matere. Zdrav življenjski slog, ki ga nosečnica osvoji med obvladovanjem nosečnostne sladkorne bolezni, lahko pozitivno vpliva na njeno zdravje tudi v prihodnosti.
tags: #nosecniski #diabetes #jedilnik #vrednosti
