Nosečnostna sladkorna bolezen, znana tudi kot gestacijski diabetes, predstavlja poseben izziv v času nosečnosti. Čeprav se običajno po porodu umakne, lahko njeno neustrezno obvladovanje privede do resnih zapletov tako za mater kot za nerojenega otroka. Zavedanje o tem, kakšne so mejne vrednosti krvnega sladkorja med nosečnostjo in kako te vrednosti vplivajo na zdravje, je ključnega pomena za vsako nosečnico.
Kaj je nosečnostna sladkorna bolezen?
Nosečnostna sladkorna bolezen je oblika sladkorne bolezni, ki se prvič pojavi ali odkrije med nosečnostjo. Med nosečnostjo se telo sooča s številnimi hormonskimi spremembami, ki lahko vplivajo na občutljivost za inzulin, hormon, ki uravnava krvni sladkor. Posteljica namreč proizvaja hormone, ki lahko zmanjšajo učinkovitost inzulina v materinem telesu, kar lahko privede do zvišanja ravni glukoze v krvi. Če trebušna slinavka ne more proizvesti dovolj inzulina za kompenzacijo te povečane potrebe, se razvije gestacijski diabetes.

Kdaj se pojavlja in kako jo odkrijemo?
Nosečnostna sladkorna bolezen se najpogosteje pojavi po 24. tednu nosečnosti, običajno v drugem ali tretjem trimesečju. Slovenske strokovne smernice, ki sledijo priporočilom Svetovne zdravstvene organizacije (WHO) in Mednarodnega združenja za diabetes in nosečnost (IADPSG), predvidevajo sistematično odkrivanje.
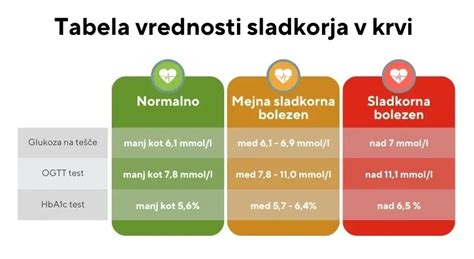
Že ob prvem ginekološkem pregledu v prvem trimesečju se nosečnici določi raven glukoze v krvi na tešče ali v naključnem vzorcu. Če je raven glukoze na tešče enaka ali višja od 7,0 mmol/l, ali naključni vzorec preseže 11,1 mmol/l, to kaže na že prej neprepoznano sladkorno bolezen. Če je glukoza na tešče med 5,1 in 6,9 mmol/l, se postavi sum na nosečnostno sladkorno bolezen.
Če v prvem trimesečju nismo odkrili sladkorne bolezni, se pri vseh nosečnicah med 24. in 28. tednom nosečnosti opravi presejalni test, ki je hkrati tudi diagnostični. To je oralni glukozni tolerančni test (OGTT), pri katerem nosečnica zaužije sladko tekočino z 75 g glukoze.
Diagnostične mejne vrednosti
Diagnostične vrednosti za potrditev nosečnostne sladkorne bolezni po slovenskih smernicah so naslednje:
- Na tešče: ≥ 5,1 mmol/l
- 1 ura po zaužitju glukoze: ≥ 10,0 mmol/l
- 2 uri po zaužitju glukoze: ≥ 8,5 mmol/l
Nosečnostna sladkorna bolezen je potrjena, če je dosežena ali presežena vsaj ena od teh diagnostičnih vrednosti. Te vrednosti so bistveno nižje kot pri nenosečnicah, kjer je meja za sladkorno bolezen na tešče postavljena pri 7 mmol/l, kar odraža povečano občutljivost nosečnic za nihanja krvnega sladkorja.
Vzroki in dejavniki tveganja
Glavni vzrok za nosečnostno sladkorno bolezen je premajhna sposobnost trebušne slinavke, da bi povečala izločanje inzulina, po katerem se potrebe v nosečnosti povečajo. Poleg nosečniških hormonov, ki povzročajo inzulinsko rezistenco, k razvoju bolezni prispevajo tudi drugi dejavniki:
- Debelost in prekomerna telesna teža: Ženske s povišanim indeksom telesne mase (ITM) nad 25 kg/m² ali s čezmerno telesno maso pred zanositvijo imajo večje tveganje.
- Družinska anamneza: Sladkorna bolezen v ožji družini, še posebej pri sorojencih ali starših, ter družinska anamneza gestacijskega diabetesa povečujeta verjetnost.
- Starost: Nosečnice, starejše od 35 let, so v večji nevarnosti.
- Etniciteta: Nekatere etnične skupine imajo genetsko višje tveganje za razvoj diabetesa.
- Prejšnje nosečnosti: Če je ženska že imela nosečnostno sladkorno bolezen v prejšnji nosečnosti, se tveganje za ponovitev v prihodnjih nosečnostih poveča.
- Metabolni dejavniki: Sindrom policističnih ovarijev, prediabetes ali mejne bazalne glikemije ter akantoza nigrikans so lahko dejavniki tveganja.
- Neaktiven življenjski slog: Pomanjkanje telesne aktivnosti prispeva k inzulinski rezistenci.
Pomembno je poudariti, da se nosečnostna sladkorna bolezen lahko pojavi tudi pri ženskah brez očitnih dejavnikov tveganja, zato je presejanje vseh nosečnic ključno.
Vpliv na plod in novorojenčka
Če nosečnostna sladkorna bolezen ni ustrezno zdravljena, lahko visoka raven krvnega sladkorja v materini krvi vpliva na razvoj ploda. Glukoza prosto prehaja skozi posteljico, zato je njena raven v otrokovi krvi enaka ravni v materini krvi. Povečana koncentracija glukoze pri nosečnici povzroči pri plodu povečano izločanje inzulina. Ta pretirano izločanje inzulina lahko vodi do:
- Čezmernega kopičenja maščobnega tkiva: Plod lahko pridobi preveč telesne teže.
- Povečanja nekaterih notranjih organov: Organi, kot so jetra in srce, se lahko povečajo.
- Makrosomije: Novorojenček ima pogosto porodno težo večjo od 4000 g. To poveča tveganje za porodne poškodbe, vključno z distocijo ramen, in poveča verjetnost carskega reza.
- Polihidramnij: Preveč plodovnice v maternici, kar lahko povzroči prezgodnji porod ali težave pri porodu.
- Prezgodnjega poroda: Porod pred 37. tednom nosečnosti.
- Preeklampsije: Stanje, ki povzroča visok krvni tlak med nosečnostjo in lahko ogrozi mater in otroka.
- Neonatalne hipoglikemije: Po porodu lahko novorojenček doživi nizek krvni sladkor, saj se nenadoma prekine dovod glukoze iz posteljice.
- Respiratorne stiske: Zaradi zakasnele zoritve pljuč.
- Povečane potrebe po intenzivni negi novorojenčkov.
Neprepoznana ali nezdravljena nosečnostna sladkorna bolezen v zgodnji nosečnosti lahko celo povzroči razvoj telesnih nepravilnosti ali odmrtje zarodka. Če se to ne zgodi, se razvije presnovno stanje pretirano razvitega otroka v vseh tkivih.
Zapleti: Gestacijski diabetes mellitus (GDM) - Porodniška nega | @LevelUpRN
Zdravljenje nosečnostne sladkorne bolezni
Nosečnostna sladkorna bolezen je v večini primerov uspešno obvladljiva s kombinacijo nefarmakoloških in, če je potrebno, farmakoloških ukrepov.
1. Nefarmakološki ukrepi:Ti predstavljajo temelj zdravljenja in so najvarnejši za otroka, saj inzulin ne prehaja skozi posteljico.
- Prehrana: Ključnega pomena je natančno predpisana prehrana z nizkim glikemičnim indeksom. Priporoča se razdelitev na šest manjših obrokov čez dan, da se zagotovi stalen vnos energije in prepreči nenadno dviganje krvnega sladkorja. Ciljne vrednosti krvnega sladkorja naj bi bile pod 5,3 mmol/l na tešče ter do 6,6 mmol/l 90 minut po obroku. Priporočen dnevni vnos ogljikovih hidratov je 175 g, beljakovin 60-80 g in vlaknin 30 g, z minimalnim dnevnim energijskim vnosom 1600-1800 kcal.
- Telesna aktivnost: Redna telesna dejavnost, prilagojena nosečnici, je bistvena. Priporoča se vsaj 30 minut zmerne aerobne aktivnosti dnevno, pogosto po obroku, saj ima ta največji učinek na regulacijo glukoze v krvi. Nežne dejavnosti, kot so hoja, plavanje in predporodna joga, so primerne.
2. Samokontrola glikemije:Nosečnice s to diagnozo si morajo redno meriti krvni sladkor, da spremljajo učinke prehrane, telesne dejavnosti in zdravljenja. Ciljne vrednosti so:
- Na tešče: < 5,3 mmol/l
- 1 ura po obroku: < 7,8 mmol/l
- 90 minut do 2 uri po obroku: < 6,7 mmol/l
Vodenje dnevnika samokontrole, kjer se zapisujejo vrednosti glukoze, prehrana, telesna dejavnost in počutje, je pomemben vir informacij za zdravnika.
3. Farmakološko zdravljenje (Inzulin):Če ciljne vrednosti krvnega sladkorja niso dosežene z dieto in telesno aktivnostjo v roku 1-2 tednov, se uvede zdravljenje z inzulinom. Inzulin je zdravilo prvega izbora, saj je varen za plod, ker ne prehaja skozi posteljico. Odmerki se lahko spreminjajo skozi nosečnost in se običajno povečujejo. Zdravljenje z inzulinom je potrebno le do poroda.

Dolgoročne posledice in preprečevanje
Ženske, ki so imele nosečnostno sladkorno bolezen, imajo bistveno povečano tveganje (35-60%) za razvoj sladkorne bolezni tipa 2 v naslednjih 10 do 20 letih po porodu. Zato je po porodu ključno redno spremljanje ravni sladkorja v krvi. Vsem ženskam z NSB se priporoča OGTT med 6 tedni in 6 meseci po porodu, nato pa redni pregledi vsaj na 3 leta.
Preprečevanje prihodnjih zapletov:
- Dojenje: Priporoča se dojenje vsaj 3 mesece, saj ima ugoden vpliv na metabolizem.
- Zdrav življenjski slog: Ohranjanje zdrave telesne mase, redna telesna aktivnost in zdrava prehrana po porodu so ključni za zmanjšanje tveganja za razvoj sladkorne bolezni tipa 2.
- Načrtovanje prihodnjih nosečnosti: Zmanjšanje telesne mase na normalen indeks telesne mase pred načrtovanjem nove nosečnosti lahko za polovico zmanjša tveganje ponovitve nosečnostne sladkorne bolezni.
Vloga sodobnih tehnologij
Naprave za neprekinjeno merjenje glukoze (CGM) omogočajo nosečnicam stalno spremljanje krvnega sladkorja, kar vodi do boljše kontrole glikemije in boljših izidov za mater in otroka. Te naprave pomagajo hitreje prepoznati in preprečiti tako hiperglikemijo kot hipoglikemijo, kar je še posebej pomembno v nosečnosti, kjer so ciljne vrednosti zelo stroge.
Zaključek
Nosečnostna sladkorna bolezen zahteva skrbno spremljanje in obvladovanje. Zgodnje odkrivanje, upoštevanje zdravniških navodil glede prehrane in telesne dejavnosti ter po potrebi uporaba inzulina lahko bistveno zmanjšajo tveganje za zaplete. Hkrati pa je pomembno zavedanje, da nosečnostna sladkorna bolezen pogosto služi kot opozorilo na povečano tveganje za razvoj sladkorne bolezni tipa 2 v prihodnosti, kar poudarja pomen zdravega življenjskega sloga skozi vse življenje.
tags: #nosecniski #diabetes #zgornja #meja
