Sladkorna bolezen, kompleksno kronično presnovno obolenje, predstavlja vse večji javnozdravstveni izziv po vsem svetu. V Sloveniji se zavedamo pomena celovite oskrbe oseb s to boleznijo, kar se odraža v organizaciji strokovnih izobraževanj, razvoju novih terapevtskih pristopov in zagotavljanju dostopa do sodobnih medicinskih pripomočkov. V preteklih letih je dvodnevno strokovno izobraževanje SLADKORNA BOLEZEN, ki je potekalo v petek, 14. in soboto, 15. oktobra 2022, že gostilo številne udeležence, ki so si delili svoja spoznanja s strokovnjaki in soudeleženci. Na teh izobraževanjih se udeleženci poglobljeno seznanijo s ključnimi vidiki sladkorne bolezni, vključno z diagnostiko, epidemiologijo, sodobnimi pripomočki za vbrizgavanje inzulina ter agonostov GLP1, tehnikami merjenja ravni glukoze v krvi, zdravo prehrano, samovodenjem bolezni ter psihosocialnimi vidiki. Strokovni voditeljici mag. Milenka Poljanec Bohnec, soc. ped., sta zagotavljali kakovostno izvedbo programa.
Razumevanje Sladkorne Bolezni: Od Diagnostike do Samovodenja
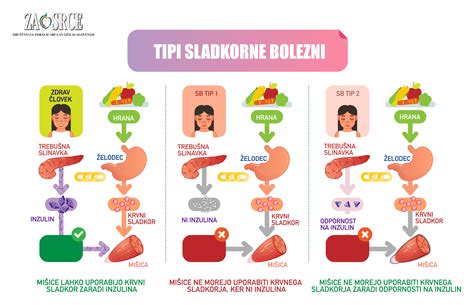
Sladkorna bolezen tipa 1 je najpogostejša oblika te bolezni pri otrocih in mladih odraslih, za katero je značilno popolno uničenje celic trebušne slinavke, ki proizvajajo inzulin. Sladkorna bolezen tipa 2 pa je pogostejša pri odraslih in jo zaznamuje nezadostno delovanje inzulina ali inzulinska rezistenca, kar vodi do trajne hiperglikemije. Dejavniki tveganja za razvoj sladkorne bolezni tipa 2 vključujejo genetsko nagnjenost, debelost, nepravilno prehrano, pomanjkanje telesne aktivnosti in starost.
Diagnostika sladkorne bolezni temelji na merjenju ravni glukoze v krvi. Zlati standard obvladovanja sladkorne bolezni je prilagojen življenjski slog in samokontrola krvnega sladkorja, najpogosteje s standardnimi merilniki, ki zahtevajo vsakokratno zbadanje prsta. Alternativo temu predstavljajo sodobni merilniki za kontinuirano merjenje glukoze (CGM - continuous glucose monitoring), ki omogočajo stalno spremljanje ravni glukoze v medceličnini. Neprekinjeno spremljanje ravni glukoze se je izkazalo za učinkovito orodje za zmanjševanje pogostosti hipoglikemij, ki so najpogostejši akutni zaplet sladkorne bolezni tipa 1. Te pomembno vplivajo na kakovost življenja in varnost pacientov. Raziskave, kot je diplomsko delo Nike Brumec (2025), potrjujejo, da neprekinjeno spremljanje glukoze zmanjšuje čas v hipoglikemiji, izboljšuje glikemično urejenost in znižuje vrednost HbA1c. Izboljšuje tudi stabilnost glikemije, kar je ključno za preprečevanje dolgotrajnih zapletov.
Samovodenje sladkorne bolezni je ključnega pomena za ohranjanje zdravja in kakovosti življenja. Danes je na voljo širok nabor mobilnih aplikacij, namenjenih samooskrbi, ki lahko podprejo paciente pri kompleksnem režimu zdravljenja. Sistematično iskanje teh aplikacij v spletnih trgovinah, kot so Google Play Store in App Store, ter njihova ocena glede na okvir AADE7 in lestvico uMARS, omogočata identifikacijo najprimernejših orodij. Čeprav v nekaterih pilotnih raziskavah niso zabeležili statistično pomembnih izboljšanj v samooskrbi po štirih tednih uporabe, so tako zdravstveni delavci kot pacienti izrazili pozitiven pogled na njihovo uporabo, saj jim je pripomogla k večji doslednosti pri spremljanju bolezni in lažjemu vpogledu v meritve.
Sodobna Zdravila in Terapevtski Pristopi
Razvoj medicine prinaša vedno nove in učinkovitejše pristope k zdravljenju sladkorne bolezni. V zadnjem času se veliko pozornosti posveča vplivu novih zdravil, kot sta empagliflozin in semaglutid, na zdravljenje sladkorne bolezni tipa 1. Doktorska disertacija (2025) razkriva, da obe zdravili enakovredno znižujeta vrednosti HbA1c, TIR (čas v ciljnem območju glikemije), glukovariabilnost, telesno težo, obseg trebuha in odmerek inzulina. Pomembno je tudi, da obe zdravili enakovredno izboljšujeta funkcijo endotelija makrovaskularizacije, ocenjeno s FMD (flow-mediated dilation), in verjetno tudi funkcijo endotelija mikrovaskularizacije, ocenjeno s FBF (forearm blood flow). Semaglutid pa ima prednost pri vplivu na podajnost ali togost arterij, označevalce vnetja in upad EPC (endothelial progenitor cells). Obe zdravili tudi enakovredno povečujeta izplavljanje EPC in imata tako zaščitno vlogo pri osebah s SB1.

Prekinitveni post je postal prepoznaven kot metoda za izboljšanje presnovnega zdravja in je postal pomemben prehranski ukrep pri obvladovanju sladkorne bolezni tipa 2. Sistematični pregledi literature kažejo, da večina vključenih raziskav poroča o znižanju telesne mase ob upoštevanju prekinitvenega posta. Ti rezultati nakazujejo potencial prekinitvenega posta kot terapevtske možnosti, ki bi jo bilo vredno raziskati v nadaljnjih kliničnih študijah.
Vpliv izgube telesne teže pri diabetikih na remisijo sladkorne bolezni tipa 2 je prav tako ključnega pomena. Sladkorna bolezen tipa 2 je namreč kronična bolezen, ki jo pogosto spremlja debelost. Hujšanje lahko omogoči zdravljenje z manjšim številom in nižjimi odmerki zdravil, kasnejši prehod na inzulin, prispeva k nižjemu krvnemu tlaku in olajša telesne dejavnosti, kar vodi v boljšo urejenost bolezni.
Laična Podpora in Zdravstvena Oskrba na Daljavo
Laična podpora predstavlja pomembno nadgradnjo celostne oskrbe oseb s sladkorno boleznijo, z ali brez arterijske hipertenzije, na primarni zdravstveni ravni. Razvoj znanstveno utemeljenega modela laične podpore in vključevanje usposobljenih oseb za njeno izvajanje lahko bistveno izboljšata kakovost življenja teh bolnikov. Pilotne raziskave kažejo, da je usposabljanje za laično podporo izvedljivo, visoko sprejemljivo in učinkovito, saj se znanje udeležencev o SB in AH pomembno izboljša, prav tako pa se zmanjša njihov indeks telesne mase. Srečanja laične podpore so se izkazala za učinkovita pri opolnomočenju bolnikov, pri čemer je pomembna povezava med opolnomočenjem in nižjo starostjo, bivanjem v ruralnem okolju ter odsotnostjo zdravljenja z antihiperglikemičnimi zdravili. Ključno je, da se laična podpora sistematično vključi v zdravstveni sistem kot del kontinuuma celostne oskrbe.
Več kroničnih bolezni: Dan v življenju
Pandemija covida-19 je močno vplivala na zagotavljanje zdravstvene oskrbe, saj je mnoge zdravstvene sisteme prisilila v iskanje alternativnih pristopov za oskrbo pacientov s kroničnimi obolenji. Zdravstvena oskrba pacientov s sladkorno boleznijo tipa 2 na daljavo se je izkazala kot pomemben način prilagajanja zdravstvene oskrbe v času pandemije. Čeprav so se pojavili tudi negativni odzivi, kot so nelagodje, zaskrbljenost in strah pred okužbo, je pomembno prilagoditi zdravstveno oskrbo in preprečiti zaplete pri sladkorni bolezni tipa 2 s samooskrbo na domu. Slab nadzor sladkorne bolezni zaradi pandemije lahko postane vzrok dolgotrajne hiperglikemije, kroničnih zapletov in življenjsko nevarnih okužb. Zato je nujno prilagoditi zdravstveno oskrbo pacientov s sladkorno boleznijo tipa 2 v prihodnje.
Dolgotrajni Zapleti in Preprečevanje
Sladkorna bolezen tipa 2 je povezana s kronično hiperglikemijo in zvišanimi nivoji oksidativnega stresa, kar lahko vodi do resnih zapletov, kot sta srčni infarkt in ateroskleroza. Raziskave, ki preučujejo vpliv polimorfizmov genov, ki vplivajo na nivo oksidativnega stresa, na pojavnost srčnega infarkta in stopnjo prizadetosti koronarnega žilja pri bolnikih s sladkorno boleznijo tipa 2, so ključnega pomena za razumevanje teh patofizioloških poti. Čeprav v nekaterih raziskavah niso našli razlik v nivoju oksidativnega stresa med primeri in kontrolami, so nekatere polimorfizme genov opredelili kot polimorfizme tveganja, povečano število genotipov tveganja pa je povezano s pogostejšim pojavom srčnega infarkta.

Ultrasonografija in klasični dejavniki tveganja igrajo pomembno vlogo pri oceni ateroskleroze v karotidnih arterijah pri bolnikih s sladkorno boleznijo tipa 2. Zvišane ravni holesterola, trigliceridov, glukoze v krvi, fibrinogena in visoko občutljivega C-reaktivnega proteina (hsCRP) so pogosto prisotni pri teh bolnikih in predstavljajo pomembne dejavnike tveganja.
Varnost in Dostopnost v Sloveniji
V Sloveniji osebam s sladkorno boleznijo obvezno zdravstveno zavarovanje (OZZ) na podlagi Zakona o zdravstvenem varstvu in zdravstvenem zavarovanju krije večino stroškov njihove bolezni. Dostopnost do zdravil in medicinskih pripomočkov je dobra, vendar pa bi jo bilo treba nadgraditi, predvsem v smislu dostopnosti do celovitejše obravnave ob boljšem sodelovanju vseh ravni zdravstva in vključevanju pacientov. Zavod za zdravstveno zavarovanje Slovenije (ZZZS) zagotavlja ustrezno zdravstveno varnost, saj sta zdravljenje in rehabilitacija »razvitih oblik sladkorne bolezni« v celoti zagotovljena iz obveznega zdravstvenega zavarovanja.
Medicinski pripomočki za zdravljenje in rehabilitacijo sladkorne bolezni so, če pooblaščeni zdravnik presodi, da je pripomoček koristen in je to v skladu z veljavnim pravilnikom, v celoti pokriti iz OZZ. Med te pripomočke spadajo diagnostični trakovi za merjenje glukoze v krvi in urinu, aparati za določanje glukoze v krvi, prožilne naprave, lancete ter sistemi za kontinuirano merjenje glukoze v medceličnini. Predpisane medicinske pripomočke oseba s sladkorno boleznijo prejme na podlagi naročilnice.
Diabetološke specialistične ambulante so v Sloveniji neenakomerno razpršene, zato v nekaterih delih vodijo diabetologi le najzahtevnejše bolnike. Vse več izbranih osebnih zdravnikov pa ima dodatno znanje o diabetesu, kar omogoča širšo obravnavo bolnikov. Ob pregledu zdravnik opravi pogovor z bolnikom, ga pregleda, kontrolira krvni sladkor, glikirani hemoglobin, izvide ledvične funkcije, urina in morebitne druge preiskave. V vodenje bolnikov so aktivno vključene tudi medicinske sestre, ki merijo krvni tlak, telesno težo in višino, pregledujejo stanje nog ter oskrbujejo razjede.
Redno spremljanje bolnikovega stanja in laboratorijskih preiskav omogoča tako zdravniku kot bolniku dober uvid v potek bolezni. Zlasti redno spremljanje glikiranega hemoglobina in izločanja beljakovin v seču dajeta možnost skupnega ugotavljanja vzrokov za morebitno poslabšanje. Nujno je, da se diabetik preiskuje tudi sam, zlasti redno pregleduje noge, saj lahko že majhne poškodbe kože privedejo do hudih razjed. Prav tako je potrebno redno nadzorovanje telesne teže.
V Sloveniji imamo široko izbiro zdravil za zdravljenje diabetesa, z najmodernejšimi insulini vred. Večina teh zdravil je uvrščenih na pozitivno listo, kar pomeni, da za njih ni treba plačevati. Nekatera zdravila pa so na vmesni listi, za kar je potrebno doplačilo ali dodatno zdravstveno zavarovanje. Zdravniki jih smejo predpisovati na zelene recepte le v okviru zakonskih omejitev.
Bolniki se lahko tudi takrat, ko niso naročeni na pregled, obrnejo s svojimi težavami po nasvet. Vse prepogosto se srečujemo z bolniki s pomanjkljivim znanjem o svoji bolezni. Izjemno pomembno je, da se vsak diabetik čimprej seznani z boleznijo in se nenehno izobražuje. V Sloveniji je na voljo odlična literatura, tako knjige kot revije, izobraževanje pa poteka tudi v društvih, kjer so številne možnosti za pogovore in izmenjavo izkušenj.
Vsa predpisana zdravila je treba jemati, kot je predpisano. Če to ni mogoče, je to treba povedati zdravniku. Če zdravnik ni seznanjen z vsemi zdravili, ki jih bolnik prejema, lahko predpiše zdravila, ki povzročijo nevarne medsebojne učinke ali neustrezne odmerke. Vzroki za neredno jemanje zdravil so lahko stranski učinki, premočni učinki, predsodki, pozabljivost ali odvisnost od bližnjih. Zdravila je treba prilagoditi bolnikovim možnostim, na primer z čim enostavnejšim režimom jemanja.
Večina zdravil za zdravljenje sladkorne bolezni lahko povzroči hipoglikemijo, padec krvnega sladkorja. Bolniki morajo biti ustrezno poučeni o prepoznavanju hipoglikemije, ustreznem reagiranju nanjo in morebitnem zniževanju odmerka ali ukinitvi zdravila pri pojavu hipoglikemij. Hipoglikemije po tabletah je treba zdravniku javiti takoj.
Vsi bolniki morajo dobro obvladati urejanje krvnega sladkorja s prehrano in telesnimi dejavnostmi ne glede na zdravila. Bolniki z inzulinom morajo znati prilagajati odmerke. Sodobni pristopi k prehodu na inzulin močno olajšajo ta proces, saj se običajno prične z enim večernim odmerkom insulina, ki lahko bistveno izboljša urejenost bolezni.
Zdravila so najučinkovitejša takrat, ko bolnik z življenjskim slogom pripomore k njihovemu delovanju. Urejena telesna teža, kakovostna prehrana, redna telesna dejavnost, omejitev živalskih maščob in opustitev kajenja pripomorejo k manjši porabi zdravil ali njihovemu nižjemu odmerjanju.
Obvezno zdravstveno zavarovanje plača diagnostične trakove za samokontrolo glukoze v krvi vsem diabetikom, ki prejemajo zdravila za zdravljenje sladkorne bolezni. Bolnikom z nestabilno sladkorno boleznijo pred prehodom na inzulin ali vsem, ki so na insulinu, plača aparat za merjenje glukoze v krvi. Vsi ti pripomočki so namenjeni boljši urejenosti diabetesa in jih je smiselno dajati predvsem bolnikom, ki znajo dobljene rezultate vrednotiti in prilagoditi odmerke zdravil.
V nujnih okoliščinah je smiseln tudi telefonski posvet z zdravstvenim osebjem, ki lahko hitro presodi, ali je potreben pregled pri zdravniku ali pa je možno urediti glukozo z ustreznim odmerjanjem insulina. Ob deformacijah stopala zaradi bolezni ali po operativnih posegih ima bolnik pravico do začasnih čevljev in ortopedske obutve. Dobra obutev je za bolnike brez težav z nogami zelo pomembna za preprečevanje zapletov na nogah. Največjega pomena je ohranitev občutka, torej preprečevanje nevropatije. To pa je mogoče le z dobro urejenostjo glukoze, rednimi pregledi nog, skrbno nego in pregledom obutve pred uporabo.
Možnosti napotitve bolnikov na zdraviliško zdravljenje ali rehabilitacijo so zaradi finančnih razlogov zelo omejene. Prednost imajo bolniki, pri katerih je po zaključeni rehabilitaciji pričakovati vrnitev v delovno okolje. Ker je diabetes odraslih pogosto deden, lahko vsak bolnik s svojim zgledom in pridobljenim znanjem bistveno izboljša prehranjevalne in druge navade celotne družine, kar je izjemnega pomena za preprečevanje sladkorne bolezni v naslednjih generacijah.
