Pričakovanja, veselje in skrb - to so čustva, ki spremljajo skoraj vsako nosečnost. V tem izjemnem obdobju si vsaka bodoča mamica, in tudi očka, želi, da bi bilo z otrokom vse v najlepšem redu. Sodobna medicina ponuja vrsto metod, s katerimi lahko že v zgodnji nosečnosti pridobimo dragocene informacije o zdravju in razvoju ploda. Ena izmed ključnih in vse bolj pogosto uporabljanih metod je merjenje nuhalne svetline. Ta neinvazivna ultrazvočna preiskava, ki se izvaja v zgodnjem obdobju nosečnosti, predstavlja pomemben korak pri zgodnjem odkrivanju morebitnih kromosomskih nepravilnosti in drugih razvojnih posebnosti.
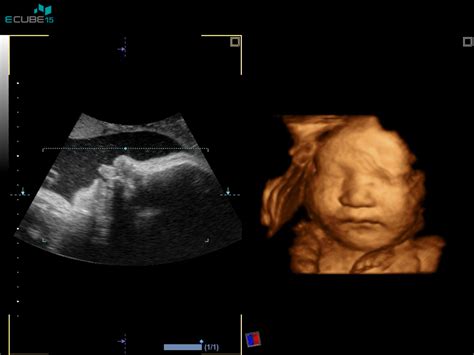
Kaj je nuhalna svetlina?
Nuhalna svetlina, znana tudi kot nuhalni pregled ali NT (nuchal translucency), je v bistvu prostor, ki se nahaja na vratu ploda med hrbtenico in kožo. Ta prostor je napolnjen s tekočino. Bistvo preiskave je natančno ultrazvočno merjenje debeline tega prostora. Velikost nuhalne svetline ni zgolj estetski podatek; njena debelina nam lahko nakazuje na povečano tveganje za določene kromosomske okvare ploda. Znanstvene raziskave so pokazale, da približno 70 % otrok s kromosomskimi okvarami kaže povečano nuhalno svetlino. Vendar pa je pomembno poudariti, da ni nujno, da vsak otrok s povečano nuhalno svetlino ima kromosomsko napako, prav tako pa je mogoče, da otrok s kromosomsko napako nuhalno svetlino nima povečane. Zato se pri presejanju upoštevajo še drugi pomembni dejavniki.
Kromosomske nepravilnosti: Razumevanje osnov
Človeško telo je sestavljeno iz celic, ki vsebujejo genetski material v obliki kromosomov. Vsak človek ima običajno 23 parov kromosomov. Polovico teh kromosomov podedujemo od matere, drugo polovico pa od očeta. Kromosomske nepravilnosti nastanejo, ko pride do napake pri razporeditvi ali številu kromosomov. Najpogostejša oblika nepravilnosti je trisomija, kar pomeni, da je v določenem paru kromosomov prisoten dodaten, tretji kromosom.
Najbolj znana in pogosta trisomija je trisomija kromosomskega para 21, ki povzroča Downov sindrom (včasih imenovan tudi mongoloidizem). Ta genetska motnja se pojavi približno pri enem od 600 porodov. Otroci s Downovim sindromom imajo specifične telesne značilnosti, kot so kratek vrat, ozke očesne reže, majhen raven nosek (pogosto brez prisotne nosne kosti), ploščat obraz, kratke okončine, pogosto pa imajo tudi srčne napake ter so duševno prizadeti.
Drugi pogosti trisomiji sta še trisomija na 18. paru kromosomov, ki povzroča Edwardsov sindrom, in trisomija na 13. paru kromosomov, ki povzroča Patau sindrom. Ti sindromi so običajno povezani z resnejšimi razvojnimi težavami in krajšo pričakovano življenjsko dobo.
Idealni čas za meritev nuhalne svetline
Merjenje nuhalne svetline je najučinkovitejše in najzanesljivejše, ko je plod v določeni razvojni fazi. Optimalno obdobje za to preiskavo je med 11. in 13. tednom ter šestimi dnevi nosečnosti. V tem času naj bi bil plod od temena do trtice dolg med 45 in 84 milimetri. Čeprav bi bilo tehnično mogoče meriti nuhalno svetlino tudi kasneje, pa zgodnje obdobje nosečnosti predstavlja najprimernejše za pridobitev najbolj zanesljivih rezultatov. V tem času je namreč debelina tekočinske kolekcije na vratu otroka najbolj relevantna za oceno tveganja. Če je na primer plod dolg 45 mm, se pričakovana velikost nuhalne svetline giblje med 1,2 in 2,1 mm. Ko pa plod doseže dolžino 84 mm, je običajna velikost med 1,9 in 2,7 mm. Vrednost nad 3,5 mm se že nahaja nad 95. percentilo in nakazuje na povečano tveganje.
Izvedba ultrazvočnega pregleda
Sam ultrazvočni pregled za merjenje nuhalne svetline je neboleč in varen postopek. Najpogosteje se izvaja transabdominalno, torej preko trebušne stene nosečnice. V redkih primerih, ko je slika manj jasna, se lahko uporabi tudi transvaginalni ultrazvok. Med pregledom ultrazvočna sonda oddaja zvočne valove, ki se odbijajo od tkiv v telesu, računalnik pa te odboje pretvori v sliko. Ta sodobna tehnologija omogoča izjemen vpogled v notranjost maternice.
Med merjenjem nuhalne svetline lahko ultrazvok prikaže tudi živahno gibanje otroka. Zdravnik bo plod izmeril od temena do trtice, pregledal roke in noge, trebušno steno, hrbtenico, glavo in njene ključne dele, možgane, želodec. Poskuša se locirati srčne votline ter vizualizirati sečni mehur, ki je po 12. tednu nosečnosti običajno že viden, če ledvice delujejo pravilno. Poleg tega se preveri število žil v popkovini, oceni se položaj posteljice in količina plodovnice.
Dodatni markerji za natančnejšo oceno
Kot že omenjeno, meritev nuhalne svetline sama po sebi ni stoodstotno zanesljiva. Zato se pri celostni oceni tveganja upoštevajo tudi drugi pomembni dejavniki, imenovani ultrazvočni markerji. Eden ključnih dodatnih markerjev je prisotnost nosne kosti. Nosna kost se namreč pri otrocih z Downovim sindromom v 60-70 % primerov ne razvije ali je slabo vidna, medtem ko je pri normalno razvijajočih se plodovih odsotna le pri okoli 2 % primerov. Zato je vedno skrbno preverjena njena prisotnost.
Poleg ultrazvočnih markerjev se vse pogosteje uporablja tudi Dvojni hormonski test (DHT). Ta krvna preiskava meri ravni dveh hormonov v krvi nosečnice: prostega beta hCG (humani horionski gonadotropin) in PAPPA-A (nosečnostni plazemski protein A). Kombinacija rezultatov meritve nuhalne svetline in DHT bistveno poveča natančnost presejalne metode za odkrivanje kromosomskih napak.
Vloga starosti nosečnice pri izračunu tveganja
Pomemben dejavnik pri izračunu osnovnega tveganja za kromosomske nepravilnosti je starost nosečnice. Tveganje se z leti namreč povečuje. Na primer, tveganje, da bi 20-letna nosečnica v 12. tednu nosečnosti nosila plod s trisomijo 21, je približno 1:1086. Pri 42-letni nosečnici pa je to tveganje že znatno višje, okoli 1:38. Podatki o starosti nosečnice in času nosečnosti, ko je opravljena preiskava, so ključni za pravilno izračunavanje osnovnega tveganja.
Kaj storiti ob sumu na kromosomsko nepravilnost?
Če meritev nuhalne svetline in morebitni dodatni testi (kot je DHT) pokažejo povečano tveganje za kromosomsko okvaro (običajno definirano kot tveganje večje od 1:300), se staršem predlagajo nadaljnje, bolj natančne genetske preiskave. Te vključujejo:
- Neinvazivni prenatalni test (NIPT): Ta krvna preiskava omogoča analizo majhnega dela plodove DNK, ki kroži v krvi nosečnice. Je zelo zanesljiv in ne predstavlja tveganja za plod.
- Biopsija horionskih resic (BHR): Gre za invazivno preiskavo, pri kateri se odvzame majhen vzorec posteljice. Ta metoda omogoča neposredno analizo plodovih kromosomov.
- Amniocenteza (AC): Tudi invazivna metoda, pri kateri se z iglo skozi trebušno steno odvzame vzorec plodovnice. V plodovnici so prisotne plodove celice, ki omogočajo genetsko analizo.
Te diagnostične preiskave nudijo dokončno potrditev ali izključitev kromosomskih nepravilnosti.
Posebna pozornost pri večplodni nosečnosti
Pri nosečnosti z dvojčki ali večplodi se meritev nuhalne svetline prav tako izvaja pri vsakem posameznem plodu. Najprej se določi, ali gre za enojajčne ali dvojajčne dvojčke, nato se vsak plod izmeri (dolžina, obseg glavice, srčna frekvenca in nuhalna svetlina). Tveganje za kromosomske okvare se nato oceni za vsakega zarodka posebej. Napoved spola v tej zgodnji fazi nosečnosti je lahko manj zanesljiva kot v kasnejših obdobjih.
Preprečevanje prezgodnjega poroda
Poleg ocene tveganja za kromosomske nepravilnosti, ultrazvok v nosečnosti omogoča tudi spremljanje drugih pomembnih parametrov, kot je dolžina materničnega vratu. Merjenje dolžine materničnega vratu se običajno svetuje med 20. in 23. tednom nosečnosti, izvajamo pa ga z vaginalnim ultrazvokom. Ta neboleča preiskava omogoča oceno dolžine vratu, morebitnega odpiranja v obliki lijaka ter oddaljenosti posteljice od notranjega materničnega ustja. Na podlagi teh meritev se lahko oceni tveganje za prezgodnji porod.
V Sloveniji približno 6 % porodov poteka prezgodaj, kar pomeni okoli tisoč nedonošenčkov letno. Če obstaja nevarnost prezgodnjega poroda, se nosečnici običajno svetujejo naslednji ukrepi:
- Dovolj počitka: Zmanjšanje fizične aktivnosti in počitek lahko pripomoreta k ohranjanju nosečnosti.
- Jemanje spazmolitikov: Zdravila, kot sta Magnesol in Buscopan, lahko pomagajo pri blaženju krčev in bolečin v maternici.
- Vzdržnost od spolnosti: V primeru zelo kratkega ali odprtega materničnega vratu se priporoča vzdržnost od spolnih odnosov, saj lahko mehanično draženje ali spolni odnos povzročita prezgodnji razpok mehurja ali dodatno stimulacijo maternice.
- Kortikosteroidi: V nekaterih primerih se lahko aplicirajo hormonski steroidi, ki pospešijo dozorevanje pljučnega tkiva ploda, kar je ključnega pomena za preživetje nedonošenčkov.
Če je dolžina materničnega vratu merjena na manj kot 25 mm, se lahko priporoči tudi naravni progesteron, ki se jemlje do 34. tedna nosečnosti. V skrajnih primerih, ko je nevarnost prezgodnjega poroda visoka, se lahko izvede tudi cerklaža, to je kirurško zašitje materničnega vratu.
Kdaj poiskati zdravniško pomoč?
Nosečnica naj se takoj obrne na svojega izbranega ginekologa ali na urgenco, če pred 37. tednom nosečnosti opazi znake, ki bi lahko nakazovali na prezgodnji porod. Ti znaki vključujejo redne popadke, občutek pritiska v medenici, top z bolečino v spodnjem delu hrbta, vodene izcedke ali krvavitve iz nožnice.
Vloga ZC Dravlje in drugih ustanov
V Sloveniji je na voljo več zdravstvenih ustanov, ki nudijo kakovostne ginekološke storitve, vključno z merjenjem nuhalne svetline in ostalimi pregledi v nosečnosti. Zdravstveni center Dravlje, s svojo ekipo izkušenih strokovnjakov, kot so Mag. Uršula Reš Muravec, dr. med., spec. med., spec. ginekologije in porodništva, asist. dr. Maja Rosič, dr. med., specialistka ginekologije in porodništva, ter Urška Eržen Rupnik, dr. med., specialistka ginekologije in porodništva, ponuja najsodobnejšo tehnologijo in licencirane postopke, vključno z licenco FMF za nuhalno svetlino in DHT. Njihova prijaznost in visoka strokovnost, skupaj z več kot 30-letnimi izkušnjami, zagotavljata zaupanje in kakovostno oskrbo. Tudi druge ustanove in posamezni specialisti, kot so navedeni v priloženih informacijah (npr. Mag. Stanko Pušenjak, dr. med., spec., Prim. Darija Strah, dr. med., spec. gin., Aljoša Preskar, dr. med. spec. gin., Polona Podnar, dr. med. spec. gin., Ratko Tatalovič, dr. med. spec. gin., in mnogi drugi), prispevajo k dostopnosti teh pomembnih preiskav po vsej Sloveniji.
NUHALNA SVETLINA | ULTRAZVOK | DR.ŽEBELJAN
Bistveni vidiki pregleda
Pomembno je razumeti, da meritev nuhalne svetline sama po sebi ne predstavlja dokončne diagnoze. Je presejalna metoda, ki nam pove, ali obstaja povečano tveganje za določene nepravilnosti. Če je tveganje ocenjeno kot visoko, sledijo nadaljnje diagnostične preiskave, ki potrdijo ali izključijo diagnozo. Ultrazvočni pregledi, izvedeni skladno s priporočili, so varni za nosečnico in plod. Ob pregledu in meritvi nuhalne svetline je običajno dovoljena prisotnost očeta otroka. Če je preiskava opravljena na primarni ravni, napotnica ni potrebna, medtem ko jo za sekundarno raven izda izbrani ginekolog. Vsaka nosečnica ima pravico do ene meritve nuhalne svetline in DHT v breme ZZZS. Po opravljenem pregledu nosečnica prejme pisni izvid z izračunanim tveganjem za najpogostejše trisomije (21, 18, 13) ter za prezgodnji porod pred 34. tednom. Ob pregledu običajno dobi tudi ultrazvočno sliko svojega otroka.
Sodobna ginekologija ponuja vrsto orodij za zagotavljanje čim bolj varne in zdrave nosečnosti. Meritev nuhalne svetline je eno izmed teh ključnih orodij, ki bodočim staršem omogoča zgodnje pridobivanje informacij in sprejemanje informiranih odločitev za dobrobit svojega otroka.
