Rojstvo otroka, ki ima prirojene napake ali razvojne nepravilnosti, je za starše izjemno stresno in sproža številne strahove v zvezi s prihodnostjo ter hkrati vprašanja, kaj so morda naredili narobe. Pogostost pojavljanja prirojenih razvojnih nepravilnosti, znanih tudi kot kongenitalne malformacije, v naši populaciji znaša med 2 in 3 odstotki. Te nepravilnosti lahko zajemajo širok spekter telesnih in razvojnih odstopanj, od srčnih napak, nepravilnosti obraza in ustne votline, nepravilnosti osrednjega živčevja do razvojnih nepravilnosti okončin.
Zgodovinski pregled in razvoj teratologije
Področje teratologije, ki preučuje vzroke in mehanizme nastanka prirojenih nepravilnosti, sega vse do starih Grkov. Ti so prvi opisovali in upodabljali prirojene napake, večinoma pa so jim pripisovali mitološke lastnosti. Še danes se iz tega obdobja ohranjajo poimenovanja, kot je "kiklopija" za razvojno motnjo možganov z enojnim očesom ali "sirenomelija" za zraščene spodnje okončine. Resničen razmah in znanstveni pristop k teratologiji pa se je zgodil šele v drugi polovici 20. stoletja. Preboj se je zgodil leta 1941, ko je avstralski oftalmolog Gregg povezal razvojno nepravilnost oči, ušes in srca z okužbo matere z rdečkami v nosečnosti. Dvajset let kasneje je v Nemčiji močno poraslo pojavljanje razvojnih nepravilnosti okončin, ki so jih kasneje povezali z uporabo pomirjevala talidomid v nosečnosti. Jedrsko orožje, uporabljeno v 2. svetovni vojni, je prav tako pokazalo škodljive učinke sevanja na razvoj ploda.

Vzroki za razvojne nepravilnosti: Genetski in okoljski dejavniki
Teratogene dejavnike, ki lahko povzročijo razvojne nepravilnosti, danes delimo na genetske in okoljske.
Genetski dejavniki
Napake v določenih genih in kromosomske napake so med pogostejšimi vzroki za usodne okvare ploda in spontani splav. Lahko pa povzročajo tudi manjše ali večje razvojne nepravilnosti, ki so združljive z življenjem.
Kromosomske nepravilnosti: Najmanjše gradbene enote vsakega organizma so celice, v katerih kot nadzorno središče deluje jedro. V jedru so shranjene dedne informacije v obliki DNK, ki je organizirana v kromosome. Vsaka človeška celica običajno vsebuje 46 kromosomov, razporejenih v 23 parih. Izjema so spolne celice (jajčna celica in semenčica), ki vsebujejo po 23 kromosomov. Ob združitvi obeh spolnih celic nastane nov zarodek s popolno sestavo 46 kromosomov. Občasno pa pride do kromosomskih nepravilnosti, ko starševska spolna celica ne vsebuje pravilnega števila kromosomov. Če zarodek prejme en kromosom preveč, govorimo o trisomiji, če pa en kromosom manj, o monosomiji.
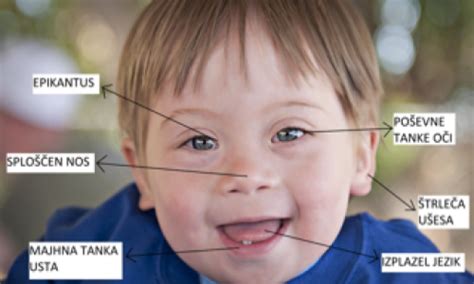
Downov sindrom (Trisomija 21): Najpogostejša kromosomska nepravilnost pri otrocih je trisomija kromosoma številka 21. V veliki večini primerov (95 %) je posledica dodatnega kromosoma 21, redkeje pa je vzrok Robertsonova translokacija. Otroci z Downovim sindromom imajo pogosto motnje v duševnem razvoju, čeprav so lahko tudi normalno inteligentni. Zanje so značilni počasnejši razvoj, specifične obrazne poteze (npr. epikantus, velik jezik), hipotonična muskulatura, hiperfleksibilni sklepi in občutljiva koža. Pogosta so tudi srčna obolenja, dihalne motnje ter imunske, hormonske in encimske motnje. Verjetnost za Downov sindrom znatno narašča s starostjo nosečnice, pri čemer se tveganje povečuje po 35. letu starosti.
Edwardsov sindrom (Trisomija 18): Ta sindrom je posledica dodatnega genetskega materiala na 18. kromosomu in se trikrat pogosteje pojavlja pri deklicah. Značilni so nenavadno velika maternica, polihidramnion (preveč plodovnice) med nosečnostjo, ter ob rojstvu majhna posteljica, nizka porodna teža, skrčeni prstki, prekrižane noge, nizka ušesna rast, nerazviti nohtki, majhna čeljust in nespuščena moda pri dečkih. Kmalu se ugotovi tudi duševna zaostalost. Pogoste so prirojene srčne bolezni in težave z delovanjem ledvic. Edwardsov sindrom je v večini primerov nezdružljiv z življenjem, zato v 80 % primerov plod odmre še pred rojstvom.
Patauov sindrom (Trisomija 13): Pri tej genetski motnji je namesto običajnega para 13. kromosoma prisotna še tretja kopija. Pojavi se približno v razmerju 1:10.000 novorojenčkov. Večina primerov ni dednih, ampak nastanejo med združitvijo gamet. Dojenčki s Patauovim sindromom imajo pogosto le eno popkovno arterijo, prirojene srčne bolezni, razcepljeno ustnico ali nebo, stisnjeno pest, zmanjšan mišični tonus, nerazvite oči, dodatne prstke, manjkajočo kožo na lasišču in mikrocefalijo (majhna glavica). Huda duševna prizadetost in epileptični napadi so pogosti. Ta sindrom je prav tako večinoma nezdružljiv z življenjem.
Turnerjev sindrom (Monosomija X): Med pogostejšimi kromosomskimi nepravilnostmi je tudi Turnerjev sindrom, ki je monosomija spolnega kromosoma. Zarodki imajo le 45 kromosomov, pri čemer je zadnji par zastopan le z enim kromosomom X. Ta kromosomska nepravilnost v veliki večini primerov ni združljiva z življenjem.
Genetske napake: Poleg kromosomskih nepravilnosti lahko prirojene napake povzročijo tudi napake v posameznih genih. Te napake lahko vplivajo na razvoj specifičnih organov ali telesnih sistemov.
Okoljski dejavniki
Teratogeni dejavniki iz okolja vključujejo okužbe, radioaktivno sevanje, kemikalije in določene bolezni nosečnice.
Okužbe:
Toksoplazmoza: Povzroča jo parazit Toxoplasma gondii, ki se prenaša predvsem preko mačk, surovega ali premalo kuhanega mesa ter neopranega sadja in zelenjave. V Sloveniji se vsaki nosečnici opravi testiranje na prisotnost protiteles. Če je ženska bolezen že prebolela, ni več nevarnosti. V nasprotnem primeru se svetuje izogibanje stiku z mačkami, uporaba rokavic pri čiščenju mačjega stranišča, izogibanje surovim mesnim izdelkom, temeljito umivanje sadja in zelenjave ter uporaba rokavic pri delu z zemljo.
Hepatitis B virus (HBV): Lahko povzroča kronično vnetje jeter, cirozo in karcinom. Bolezen se prenaša s spolnimi odnosi in krvjo. Največje tveganje za okužbo ploda predstavlja porod in invazivni posegi. Nosečnice se testira na HBV.
Sifilis: Spolno prenosljiva bolezen, ki je v Sloveniji redka, a lahko povzroči usodne okvare ploda. Bakterija prehaja placento in lahko povzroči spontani splav, mrtvorojenost ali prirojeni sifilis, ki se lahko pokaže kasneje v življenju. Oblika bolezni je odvisna od časa okužbe matere. Prirojeni sifilis se lahko kaže z nizko porodno težo, starikavo kožo, zlatenico, anemijo, gnojnim izcedkom, okvarami oči in možganov.
Virus HIV: Okužena nosečnica lahko prenese virus na otroka, najpogosteje med porodom. Prenos se lahko prepreči z zdravljenjem matere in otroka ter carskim rezom in prepovedjo dojenja.
Enterovirusi: Ti virusi pri odraslih običajno povzročajo blago vročinsko obolenje. V nosečnosti lahko prehajajo preko placente ali se prenesejo med porodom. Okužen novorojenček je lahko nemiren, neješč, ima lahko dihalne stiske, kasneje pa se lahko razvijejo še huda prizadetost jeter, zlatenica, krvavitve, odpoved organov in vnetje srčne mišice, kar lahko vodi v srčno popuščanje in smrt.
Parvovirus B19: Pri otrocih povzroča "peto bolezen", pri odraslih pa vnetje sklepov. Okužba v prvi tretjini nosečnosti povzroča hude okvare zarodka in spontani splav. Kasneje lahko povzroči anemijo ploda, ki vodi v srčno popuščanje in fetalni hidrops.
Varicella zoster virus (VZV): Povzroča norice. Prva okužba ženske v nosečnosti je nevarna. Če pride do prenosa na plod v prvih treh mesecih, so okvare hude (brazgotine, okvare oči, možganov, okončin, gluhost). Če okužba nastopi tik pred porodom ali po njem, se lahko pri novorojenčku razvije generalizirana okužba, ki je v 30 % smrtna.
Rdečke (Rubela): Virusna bolezen, ki se kaže z vročino in izpuščajem. Okužba v prvih dveh mesecih nosečnosti povzroči hude okvare vseh organov zarodka in spontani splav, kasneje pa različne prirojene napake (srčna napaka, gluhost, okvare oči, duševna zaostalost, zastoj rasti). Nosečnico, ki je bila v stiku z rdečkami, testirajo. Če je okužba sveža, je to lahko medicinska indikacija za prekinitev nosečnosti.
Citomegalovirus (CMV): Najpogostejši virus, ki se prenaša preko placente (pri 0,5-4 % novorojenčkov). Klinični znaki okužbe se pojavijo predvsem pri novorojenčkih mater, ki so se s CMV v nosečnosti okužile prvič. Novorojenček je zaspan, ima motnje dihanja in krče.
Herpes simplex virus (HSV): Prva okužba v nosečnosti lahko povzroči splav, prezgodnji porod, manjšo porodno težo, spremembe na koži ter okvare oči in možganov.
Radioaktivno sevanje: Škodljivost radioaktivnega sevanja za plod se je najbolj očitno pokazala med 2. svetovno vojno ob uporabi atomskih bomb v Nagasakiju in Hirošimi, ko so številne nosečnice splavile ali rodile mrtvorojene otroke.
Kemične snovi (zdravila, droge, alkohol):
Zdravila: Splošno pravilo je, da se v nosečnosti jemanju zdravil izogibamo. Nekatera zdravila, kot so zaviralci angiotenzinske konvertaze (ACE) v 2. in 3. trimesečju, lahko povzročijo premalo plodovnice. Tem zdravilom se je potrebno izogibati, razen če so nujno potrebna za zdravljenje hudega srčnega popuščanja.
Droge: Raziskave kažejo, da lahko droge povzročijo spontani splav, zastoj rasti, prezgodnji porod ter abstinenčni sindrom po porodu. V kasnejšem obdobju se lahko pokažejo vedenjske motnje, zmanjšana sposobnost koncentracije in slabši spomin.
Alkohol: Prekomerno uživanje alkohola v nosečnosti ima podobne posledice kot uporaba drog. Pojav značilnih prirojenih nepravilnosti pri plodu označujemo s fetalnim alkoholnim sindromom (FAS).
Mehanske sile in bolezni matere
Prirojene nepravilnosti lahko povzročajo tudi mehanske sile, ki delujejo na plod. Glede na mehanizem nastanka delimo razvojne nepravilnosti na:
- Malformacije: Okvara med razvojem določenega dela telesa, ki je lahko odsoten, slabše razvit ali motenega delovanja (npr. prirojena srčna napaka).
- Disrupcije: Določen organ ali del telesa se normalno razvije, nato pa pride do okvare (npr. odmrtje črevesja zaradi zapore žil).
- Displazije: Nepravilna rast ali razvoj tkiva.
- Deformacije: Sprememba oblike ali položaja že normalno razvitega dela telesa, pogosto zaradi zunanjih pritiskov (npr. utesnjenost v maternici).
V primeru, da je skupni vzrok več razvojnim nepravilnostim pojasnjen, govorimo o sindromu (npr. Downov sindrom). Če so številne prirojene napake posledica ene začetne, govorimo o sekvenci (npr. okvara ledvic povzroči zmanjšano količino plodovnice, kar vodi v slabšo razvitost pljuč in deformacije stopal).
Nekatere bolezni matere lahko prav tako povzročijo prirojene nepravilnosti:
- Sladkorna bolezen: Poveča tveganje za prirojeno srčno napako ter razvoj debelosti in sladkorne bolezni v kasnejšem življenju.
- Bolezni ščitnice in pomanjkanje joda: Povzročajo duševno manjrazvitost.
- Pomanjkanje folne kisline: Poveča tveganje za okvare centralnega živčnega sistema.
Obdobja občutljivosti ploda
Plod je na teratogene dejavnike v različnih obdobjih nosečnosti različno občutljiv. Največje tveganje za nastanek okvar je v obdobju od tretjega do osmega tedna nosečnosti, ko se razvija večina organov (obdobje organogeneze). Pred tretjim tednom govorimo o učinku "vse ali nič", saj teratogeni povzročijo odmrtje zarodka ali pa se poškodbe povsem popravijo brez posledic.
Diagnostika in presejalni testi
Sodobna medicina ponuja različne diagnostične metode za odkrivanje nepravilnosti v nosečnosti.
Ultrazvočni pregled: Omogoča pregled morfologije ploda in odkrivanje nekaterih nepravilnosti, ki so lahko posledica genetskih napak.
Presejalni testi: Usmerjeni so predvsem v odkrivanje kromosomskih napak.
Neinvazivni predrojstveni test (NIPT), npr. NIFTY test: Gre za odvzem krvi matere, v kateri se analizira prosto celična plodova DNK. Ta test je zelo natančen in lahko odkriva kromosomske anevploidije (trisomije 21, 18 in 13) že od 10. tedna nosečnosti dalje. Metodologija masivnega paralelnega sekvenciranja omogoča visoko zanesljivost pri določanju morebitne prisotnosti genetskih nepravilnosti.
- Invazivni testi: Kot so amniocenteza in odvzem horionskih resic, omogočajo citogenetske analize za natančno potrditev ali izključitev kromosomskih nepravilnosti. Ti testi pa nosijo tudi določeno tveganje za plod.
Visoko tvegane nosečnosti
Nosečnosti delimo na tvegane in nizko tvegane. Visoko tvegana nosečnost je tista, ki predstavlja nevarnost za mater, plod ali novorojenčka zaradi življenjsko nevarnih dejavnikov, zapletov zaradi že obstoječih bolezni ali stanj, ki se pojavijo med nosečnostjo. Približno 20-30 % žensk spada v to kategorijo.
Dejavniki tveganja za visoko tvegano nosečnost:
- Življenjski slog: Kajenje, pitje alkohola, uživanje drog.
- Zdravstvene težave matere: Visok krvni tlak, epilepsija, anemija, motnje strjevanja krvi, sladkorna bolezen, bolezni srca, ledvic, jeter, pljuč, avtoimunske bolezni (lupus), genetske motnje, nevrološke motnje, rak.
- Ginekološke težave: Benigni tumorji (fibroidi), nepravilnosti maternice (nenormalna oblika), hormonske spremembe, menstrualne nepravilnosti, zgodovina neplodnosti, predhodni carski rezi, spontani splavi, prezgodnji porodi.
- Starost matere: Mlajše od 20 ali starejše od 35 let.
- Nosečnost z več plodovi: Dvojčki, trojčki.
- Druga stanja: Znatno premajhna ali prekomerna telesna teža, slaba predporodna prehrana, šibkost ali kratkost materničnega vratu, okužbe sečil, spolno prenosljive bolezni.
Simptomi visoko tvegane nosečnosti: Simptomi se lahko razlikujejo glede na osnovno stanje in so lahko težko ločljivi od običajnih nosečniških simptomov. Lahko vključujejo hude bolečine ali krče v spodnjem delu trebuha, nenadzorovano krvavitev, spremembe vida, zmanjšano gibanje ploda, stalne glavobole, motnje razpoloženja, boleče uriniranje, pogoste kontrakcije ali hipertenzijo.
Ocenjevanje in vodenje visoko tvegane nosečnosti:
- Redni pregledi: Nosečnice z visokim tveganjem potrebujejo pogostejše predporodne obiske pri ginekologu.
- Posvetovanje s strokovnjaki: Vključitev drugih zdravstvenih strokovnjakov glede na ugotovljeno tveganje.
- Dodatne ocene ploda: Več ultrazvočnih pregledov in drugih diagnostičnih postopkov (npr. kardiotokografija, CTG).
- Spremljanje doma: Redno merjenje krvnega tlaka, spremljanje uporabe zdravil.
- Porod v bolnišničnem okolju: Pri visoko tveganih nosečnostih je porod običajno priporočljiv v bolnišnici.
- Načrtovanje poroda: Odvisno od posameznega primera se lahko porod izvede vaginalno ali s carskim rezom. Pomembno je predvidevanje tveganj in načrtovanje postopkov za varen porod.
Spontani splav
Spontani splav je nenamerna prekinitev nosečnosti pred 20. tednom nosečnosti. Ocenjuje se, da se s spontanim splavom konča med 10 in 20 odstotki znanih nosečnosti, pri čemer se veliko splavov zgodi zelo zgodaj, še preden ženska sploh ve, da je noseča (kemična nosečnost).
Vzroki za spontani splav:
- Kromosomske nepravilnosti: Povzročajo približno 50 % vseh spontanih splavov v prvem trimesečju.
- Starost ženske: Tveganje se povečuje s starostjo, še posebej po 35. letu.
- Zgodovina spontanih splavov: Če ste že imeli spontani splav, se tveganje za ponovitev nekoliko poveča.
- Zdravstvena stanja: Neurejena sladkorna bolezen, okužbe, hormonska neravnovesja, nepravilnosti maternice ali materničnega vratu, avtoimunske motnje.
- Dejavniki življenjskega sloga: Kajenje, uživanje alkohola, rekreativne droge.
- Huda podhranjenost ali bolezni.
- Nepravilna implantacija oplojenega jajčeca.
Simptomi spontanega splava: Krvavitev iz nožnice (od blage do močne, z morebitnimi strdki ali tkivom), krči in bolečine v trebuhu (pogosto močnejši od menstrualnih), bolečina v križu, zmanjšanje ali izginotje nosečniških simptomov.
Vrste spontanih splavov:
- Spontani splav (izgubljena nosečnost): Nosečnost je prenehala, vendar telo ni izločilo plodovega tkiva.
- Popoln splav: Nosečnost je prenehala in maternica se je popolnoma izpraznila.
- Neizogiben spontani splav: Prisotna je krvavitev, krči in maternični vrat se prične odpirati.
- Grožnja splava: Krvavitev in krči, vendar maternični vrat ostane zaprt.
- Ponavljajoči se spontani splav: Trije ali več zaporednih spontanih splavov.
Čeprav spontanega splava pogosto ni mogoče preprečiti, lahko zdrav način življenja in redna predporodna nega zmanjšata nekatera tveganja. Po spontanem splavu večina žensk kasneje uspešno zanosi in donosi zdravega otroka. Čustveno okrevanje po izgubi nosečnosti je ključnega pomena in zahteva čas, podporo ter v nekaterih primerih strokovno pomoč.

Ostale nepravilnosti nosečnosti
Poleg že omenjenih obstajajo še druge, manj pogoste, a potencialno resne nepravilnosti nosečnosti:
Zunajmaternična nosečnost: Oplojeno jajčece se vgnezdi izven maternične votline, najpogosteje v jajcevodu. Ta nosečnost praviloma ni združljiva z rojstvom živega otroka in lahko povzroči življenjsko nevarne zaplete, kot je raztrganje jajcevoda in notranja krvavitev. Diagnoza se postavi z ultrazvokom in meritvami nosečnostnega hormona, zdravljenje pa je lahko kirurško ali medikamentozno.
Molska nosečnost (Mola hydatidosa): Gre za prekomerno razraščanje tkiva posteljice, ki tvori grozdasto strukturo. Pojavi se v približno 1 od 1000 nosečnosti. Simptomi so lahko podobni kot pri spontanem splavu, vključno s krvavitvijo in povečano maternico. Diagnoza temelji na ultrazvoku in meritvah nosečnostnega hormona. Zdravljenje je kirurško in medikamentozno.
Zaključek
Razumevanje nepravilnosti nosečnosti, njihovih vzrokov in možnih posledic je ključnega pomena za starše in zdravstvene delavce. Čeprav nekatere nepravilnosti ni mogoče preprečiti, sodobna medicina ponuja vse boljše diagnostične in terapevtske pristope, ki izboljšujejo izide za mater in otroka. Redna predporodna nega, zdrav način življenja in pravočasno ukrepanje ob pojavu morebitnih težav so bistveni za varno in zdravo nosečnost.
tags: #primeri #nepravilnosti #nosecnost
