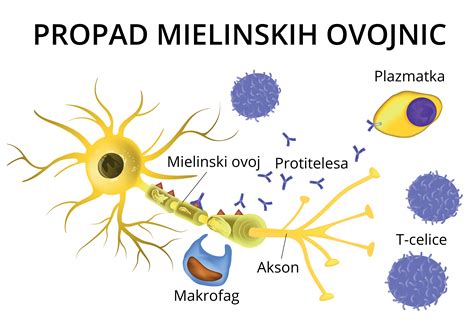
Multipla skleroza (MS) je kronična avtoimunska vnetna bolezen osrednjega živčevja, pri kateri propadajo mielinske oziroma živčne ovojnice. Natančen vzrok bolezni še ni znan, vplivajo pa tako genetski kot tudi dejavniki okolja. To pomeni, da telesni imunski sistem izgubi sposobnost prepoznavanja nekaterih svojih tkiv in jih napade, kot da bi bili tujki. Veliko živčnih vlaken v možganih in hrbtenjači je prekritih z zaščitno, izolacijsko ovojnico iz mielina. Pri multipli sklerozi se poškoduje mielin, v ovojnici nastajajo luknjice, proces pa se strokovno imenuje demielinizacija. Ko je mielinska ovojnica enkrat poškodovana, se živčni impulzi ne morejo več normalno prenašati po živčnem vlaknu. Za multiplo sklerozo najpogosteje obolevajo ljudje med dvajsetim in štiridesetim letom starosti, torej v obdobju načrtovanja družine. Dejstvo je, da ženske zbolijo pogosteje kot moški. Bolezen lahko poteka recidivno-remitentno, zagoni in izboljšanja se izmenjujejo. Zagon bolezni pomeni pojav simptomov bolezni, ki trajajo neprekinjeno vsaj 24 ur in jih ne povzročita visoka telesna temperatura ali drugi vzroki. Po zagonu lahko pride do popolnega okrevanja ali pa le delnega, kar se klinično odraža z večjo stopnjo funkcionalne prizadetosti.
Nosečnost in plodnost pri ženskah z MS
MS ne bi smela vplivati na sposobnost ženske, da zanosi. Vendar pa ima približno ena od desetih žensk z MS težave z zanositvijo ali ohranitvijo nosečnosti. Strokovnjaki svetujejo načrtovanje nosečnosti pod budnim očesom nevrologa in ginekologa. Glede na študije imajo tako ženske z MS kot brez te bolezni podobno tveganje, da spontano splavijo, da rodijo mrtvega otroka ali da ima otrok prirojene nepravilnosti. Pred zanositvijo je priporočljivo, da se pogovorimo z nevrologom in ginekologom, ki bosta pomagala pri obvladovanju simptomov. Prav tako bosta pregledala celotno zdravstveno dokumentacijo, posebno pozornost pa bosta namenila zdravilom, ki jih jemlje bolnica z MS.
Če ima ženska blago do zmerno MS z zagoni, bo nevrolog morda svetoval, da v času, ko želi zanositi, preneha jemanje zdravila za MS, nadaljuje pa opazovanje in spremljanje bolezni. Nekatera zdravila so po drugi strani takšna, da jih lahko jemlje brez prekinitve. Če pa ima katero od zdravil za MS, ki se jih med nosečnostjo ne sme jemati, ga bo zdravnik zamenjal z drugim. Strokovnjaki svetujejo, da se bolnice odločijo za načrtovanje nosečnosti takrat, ko je bolezen stabilna in nima zagonov ter so vsaj že leto dni na učinkoviti terapiji, ki upočasnjuje potek bolezni.
Par, ki si neuspešno želi otroka, naj obišče še ambulanto za zdravljenje neplodnosti. Postavi se namreč vprašanje, ali je MS vzrok za neplodnost ali samo za zmanjševanje ovarijske rezerve. Zmanjšana ovarijska rezerva za mlade ženske še ne pomeni neplodnosti, vendar pa težava nastane z odlašanjem starševstva na poznejša leta, saj je reproduktivno obdobje pri ženskah z MS krajše. Če je ocenjena ovarijska rezerva nizka in ženski grozi prezgodnja odpoved jajčnikov, hkrati pa nima partnerja, je treba razmišljati o morebitnem shranjevanju genetskega materiala.
Po navedbah nekaterih raziskav imajo ženske z MS manj otrok, kar je verjetno posledica tako socialnih vzrokov kot izogibanja nosečnosti. Poleg tega poročajo, da je manjša možnost zanositve zaradi neravnovesja spolnih hormonov, bolezen pa povezujejo tudi z zmanjšano zalogo foliklov v jajčnikih, kar je mogoče opisati s terminom zmanjšana ovarijska rezerva. Strokovnjaki izvajajo postopke zunajtelesne oploditve zaradi različnih vzrokov neplodnosti, ne pa zaradi same MS. MS sama po sebi po vsej verjetnosti ne povzroča neplodnosti. Če pa bolnice jemljejo zdravila, ki jih v času načrtovanja družine ne smejo, lahko začasno prenehajo jemanje in nadaljujejo, ko partnerica zanosi.
Potek nosečnosti pri ženskah z MS
Že dolgo je znano, da nosečnost ne predstavlja povečanega tveganja za nastanek multiple skleroze. Tveganje za nastanek multiple skleroze med nosečnostjo je v primerjavi z obdobjem po porodu manjše, vendar pa je tveganje za nastanek multiple skleroze pri ženskah, ki nikoli ne rodijo, večje, kot je pri ženskah, ki imajo najmanj tri otroke. V evropski multicentrični raziskavi PRIMS so dve leti po porodu spremljali 227 žensk. Ugotovili so, da se med nosečnostjo zmanjša število zagonov bolezni; ta upad je najizrazitejši v zadnjem trimestru. Verjetnost za ponovni zagon bolezni pa se močno zveča zlasti v prvih treh mesecih po porodu. Vzrok za zmanjšanje števila zagonov bolezni je v drugačnem imunskem odgovoru med nosečnostjo in spremenjenim hormonskim ravnovesjem. Med nosečnostjo je ravnovesje med celicami T-pomagalkami (Th) spremenjeno v korist celic Th2, ki sproščajo protivnetne citokine. Zarodek s posteljico namreč sprošča citokine, ki aktivirajo celice Th2. Na imunsko ravnovesje v nosečnosti prav tako vpliva raven hormonov: prostaglandina, progresterona in estrogena. Najvišjo raven kalcitriola so opazovali v zadnjem trimestru, raven po porodu pa zelo hitro pade.
Multipla skleroza in nosečnost
Pri veliki večini bolnic z multiplo sklerozo poteka nosečnost brez zapletov. Med nosečnostjo se lahko nekoliko poslabšajo nekateri simptomi bolezni, kot so: utrudljivost, spastičnost in motnje mokrenja. Pri bolnicah z že prisotnimi motnjami mokrenja so pogostejši uroinfekti in potreba po samokateterizaciji se poveča. Zaradi ponavljajočih se vnetji spodnjih sečil nekatere bolnice potrebujejo dolgotrajno zdravljenje z nizkimi odmerki antibiotikov.
Po novem pa lahko tudi nosečnice zdravijo z zdravili prvega reda, interferoni beta, in zdravljenje se lahko nadaljuje tudi med dojenjem. Njihovo predpisovanje je bilo odobreno na osnovi izsledkov študije, ki je uporabila podatke iz resničnega življenja. Pri tem je potrebno upoštevati omejitve glede izpostavljenosti nosečnice zdravilu, saj so podatki o varnosti omejeni. Vendar pa, če je zdravilo nujno potrebno, se po posvetu z zdravnikom lahko uporablja naprej.
Nosečnice s kroničnimi nevrološkimi obolenji se običajno spremlja v ambulanti za patološko nosečnost in imajo redne preglede na štiri tedne, lahko pa tudi pogosteje. Nosečnost se vodi v sodelovanju z nevrologom, ki spremlja nevrološko bolezen. Pred porodom nosečnica s kroničnim nevrološkim obolenjem opravi pregled v perinatalnem dnevnem centru. V tem centru nosečnica v sodelovanju z porodničarjem, anesteziologom in babico pripravi optimalni načrt o poteku poroda ter analgeziji.

Porod pri ženskah z MS
MS običajno ne vpliva na sam porod. Je pa to odvisno tudi od tega, katere živce in posledično mišice je MS prizadela. Nosečnico z MS večina porodničarjev in babic uvršča v kategorijo z visokim tveganjem, čeprav to ni nujno potrebno. Odločitev o načinu poroda je v rokah porodničarja. Tako kot vsaka nosečnica lahko tudi nosečnica z MS sama odloča glede poroda. Porodničar nosečnici predstavi možnosti poroda, ki so odvisne od omejitev, simptomov bolezni ter prizadetih živcev in mišic.
Nosečnice z MS, ki nimajo hujše prizadetosti zaradi bolezni, običajno rodijo po naravni poti. Kronična nevrološka bolezen nikoli ni indikacija za carski rez. Lahko pa se nosečnica in porodničar odločita za carski rez zaradi položaja ploda, porodne poti ali simptomatike bolezni. Pri določenih porodih je carski rez nujen za zdravje otroka in porodnice. Potrebno je še poudariti, da carski rez nima vpliva na potek MS.
Med porodom lahko pacientka z MS prejme večino sredstev za lajšanje bolečin. To vključuje sredstva za lajšanje bolečin in anestezijo. Pri nosečnicah z MS se lahko uporabi epiduralno anestezijo ter enojno spinalno anestezijo. Za obe ni dokazov o škodljivostih pri osebah z MS. Vsaka nosečnica pa se sama odloči za vrsto sredstev, ki lajšajo bolečino. Strokovna literatura navaja tudi, da bolnice z MS nekoliko pogosteje rodijo z carskim rezom. V primerjavi z ostalimi nosečnicami je pri nosečnicah z MS večkrat pri naravnem porodu potreben vakuum. Pri porodu po naravni poti večkrat potrebujejo pomoč z vakuumom v primerjavi z zdravimi ženskami, prejmejo lahko anestezijo in/ali epiduralno anestezijo.

Zdravljenje in obvladovanje MS med nosečnostjo in po porodu
Pri zdravljenju MS je pomemben individualni pristop. Upoštevajo se klinični znaki in simptomi (število zagonov bolezni, klinična slika zagona, okrevanje po zagonu), spremembe na slikanju z magnetno resonanco, morebitne pridružene bolezni ter tudi želje in pričakovanja bolnika. Trenutno obstaja vsaj 13 različnih vrst zdravil za zdravljenje multiple skleroze. Z razvojem zdravil se je spreminjal tudi pristop k zdravljenju, tako poznamo eskalacijsko in indukcijsko zdravljenje. Eskalacijski način pomeni, da začnemo zdravljenje z zdravili prvega reda, ki so zmerno učinkovita in varnejša, v primeru dejavnosti bolezni pa preidemo na učinkovitejša zdravila drugega reda. Zdravilo okrelizumab je prvo zdravilo, ki upočasni napredovanje primarno progresivne multiple skleroze. Zgodnje prepoznavanje bolezni in zgodnje zdravljenje bolezni je ključnega pomena pri bolnikih z multiplo sklerozo.
Če se nosečnost načrtuje v obdobju, ko je bolezen stabilna, ko ni zagonov bolezni in bolnica že nekaj let prejema terapijo z enim od zdravil, ki upočasnjujejo bolezenski proces, ni zadržkov. To velja zlasti za zdravila prvega reda, kot so glatiramer acetat in IFN-beta-1a subkutano ter IFN-beta-1b subkutano: zdravljenje s temi se lahko nadaljuje tudi med nosečnostjo.
Po porodu se lahko zgodi poslabšanje bolezni. Če je bolezen zelo aktivna, se s terapijo začne takoj po porodu, v tem primeru pa bolnica običajno ne doji. Velika večina bolnic v času dojenja ne prejema nobene terapije. Dojenje samo po sebi ne poslabša multiple skleroze. Nekatere raziskave celo kažejo, da imajo doječe bolnice manjše tveganje za zagon po porodu, saj to pomaga pri vzpostavljanju hormonskega ravnovesja v organizmu.
Pogosta vprašanja in dileme
Mnogim parom se ob diagnozi MS pojavljajo številna vprašanja, dileme in strahovi o poteku nosečnosti in poroda ter negi novorojenčka. Na posvetih, kot je bil "Odprti mikrofon: Nosečnost in materinstvo z MS", se podajo številni nasveti o dobri pripravi na nosečnost, porod in materinstvo.
Če se pojavi vprašanje o jemanju dodatkov v nosečnosti, kot so svetlinovo olje, B kompleks in homeopatska zdravila, je pomembno, da se te možnosti posvetujejo z zdravnikom. B-kompleks se običajno lahko uporablja, medtem ko je za druga zdravila in dodatke potrebna previdnost.
MS ni dedna bolezen v klasičnem smislu. Tveganje za nastanek MS pri otroku zdravih staršev je le 0,2-odstotno. Če ima eden od staršev MS, je tveganje za razvoj MS pri otroku 3- do 5-odstotno. Če imata MS oba starša, je tveganje za nastanek MS lahko do 30-odstotno. Gre za genetsko zelo kompleksno bolezen, saj na njen nastanek vplivajo številni genetski in negenetski dejavniki.
Pomembno je, da nosečnice z MS ohranjajo optimalno telesno težo že pred nosečnostjo, saj je prekomerna telesna teža znan dejavnik povečanega tveganja zapletov v nosečnosti in pri porodu.
Čeprav so raziskave pokazale, da multipla skleroza ni povezana s slabšim izhodom nosečnosti, je ključnega pomena tesno sodelovanje med nosečnico, njenim nevrologom in ginekologom. Tako lahko zagotovimo najboljšo možno skrb za zdravje matere in otroka.
