Nosečnost je izjemno obdobje v življenju ženske, ki prinaša s seboj številne radosti, a tudi potencialna tveganja. Zapleti v nosečnosti so stanja, ki se pojavijo izključno med tem obdobjem in lahko vplivajo na zdravje nosečnice, razvijajočega se ploda ali obeh. Zavedanje o teh zapletih, njihovih vzrokih, simptomih in možnostih zdravljenja je ključnega pomena za zagotavljanje čim bolj varne in zdrave nosečnosti. Osnovno zdravstveno skrb imajo na voljo vse nosečnice, vendar je v primeru zapletov potrebna dodatna pozornost in strokovno vodenje.

Razumevanje zapletov v nosečnosti
Zapleti v nosečnosti lahko nastanejo v kateremkoli obdobju nosečnosti, od njenih začetnih faz do tik pred porodom. Njihova pojavnost ni nujno povezana z nezdravim načinom življenja, saj se lahko kljub skrbi za lastno zdravje pojavijo resnejše težave. Če je nosečnica že v prejšnjih nosečnostih ali po porodu izkusila določene težave, kot so ponavljajoči se spontani splavi (trije ali več) ali prezgodnji porodi pred 34. tednom nosečnosti, bo deležna ustrezne dodatne zdravstvene skrbi. Te težave namreč lahko signalizirajo povečano tveganje za ponovitev ali razvoj novih zapletov.
Krvavitve v nosečnosti: Različni vzroki in resnost
Krvavitve v nosečnosti so lahko zaskrbljujoč simptom, ki zahteva takojšnjo zdravniško oceno. Te krvavitve so včasih močne in smrtno nevarne. Nosečnica lahko krvavi navzven (kar se kaže kot zunanja krvavitev) ali navznoter (krvavi v maternico ali trebušno votlino).
Faze splava
Proces splava lahko razdelimo v več faz, ki nakazujejo stopnjo resnosti in poteka:
- Grozeči splav: Ta faza se običajno kaže z rahlo bolečino v križnem in spodnjem delu trebuha ter krvavitvijo, ki ni močna. V tej fazi je pogosto še mogoče ustaviti krvavitev in nosečnica lahko donosi otroka.
- Začetni splav: Simptomi v tej fazi so podobni kot pri grozečem splavu, vendar se stopnjujejo. Bolečina in krvavitev postajata močnejši.
- Potekajoči splav: V tej fazi se splav aktivno dogaja.
- Nepopolni splav: Del plodovega tkiva ostane v maternici po splavu.
- Popolni splav: Vsa plodova tkiva so bila izločena iz maternice.
V prvih 16 tednih nosečnosti je najpogostejši vzrok krvavitve splav, ki predstavlja prekinitev nosečnosti do 16. tedna. Negodni porod, ki se nanaša na smrt ploda v maternici, pa se lahko zgodi do 28. tedna nosečnosti.

Izvenmaternična nosečnost (graviditas extrauterina)
Izvenmaternična nosečnost je resen zaplet, pri katerem se oplojeno jajčece ugnezdi izven maternice, najpogosteje v jajcevodu ali redkeje v trebušni votlini. Simptomi so lahko zelo različni in vključujejo slabost, znojenje, bledico, znižan krvni tlak, zvišan pulz, nemir, močne bolečine (pogosto nenadne in ostre), lahko tudi rahlo zunanjo krvavitev, vrtoglavico in težko dihanje.
Zunajmaternična nosečnost, vzroki, znaki in simptomi, diagnoza in zdravljenje.
Predležeča placenta (placenta praevia)
Predležeča placenta je stanje, ko se placenta nahaja na spodnjem delu maternice in v celoti ali delno prekriva odprtino materničnega vratu. Te krvavitve se običajno pojavljajo v pozni nosečnosti ali med samim porodom. Poznamo več vrst predležeče posteljice:
- Placenta praevia totalis: Posteljica popolnoma prekriva ustje maternice.
- Placenta praevia partialis: Posteljica delno prekriva ustje maternice.
- Marginalna placenta praevia: Posteljica se nahaja blizu ustja, vendar ga ne prekriva.
- Nizko ležeča posteljica: Posteljica se nahaja nizko v maternici, vendar ne doseže ustja.
Čeprav se pri nekaterih ženskah z nizko ležečo posteljico nosečnost konča brez težav, je pri drugih potreben carski rez, še posebej v primeru popolne predležeče posteljice. Po vaginalnih porodih z delno predležečo posteljico lahko prihaja do večjih krvavitev.
Druge možne vzroke krvavitev
Poleg splava, izvenmaternične nosečnosti in predležeče posteljice, lahko krvavitve v nosečnosti povzročijo tudi vnetje nožnice, počena žila ali, v redkih primerih, rak materničnega vratu.
Toksemija in EPH gestoza: Kompleksna stanja v nosečnosti
Toksemija je zastarel izraz, ki se je nekoč uporabljal za opisovanje bolezni, ki nastanejo zaradi nosečnosti, čeprav pravi vzrok še ni bil popolnoma raziskan. Vsi znaki bolezni običajno izginejo po porodu. Če simptomi ne prenehajo ali se celo stopnjujejo, nosečnica pa izgublja na teži, je nujno obiskati zdravnika.
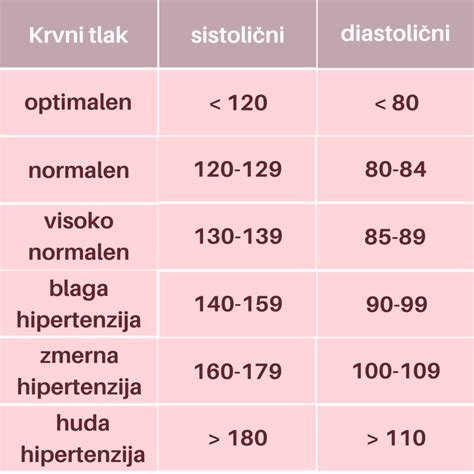
Ena najnevarnejših oblik je porodna božjast (eklampsija), ki prizadene možgane. Preeklampsija pa je zaplet, ki ga zaznamuje povišan krvni tlak, pojav beljakovin v urinu in zatekanje (edemi) nosečnice. Nastane kot posledica nepravilne placentacije, kronične arterijske hipertenzije in kroničnih bolezni ledvic. Bolezen je pogostejša pri zelo mladih ali starejših nosečnicah, prav tako pa k njenemu razvoju prispeva prekomerna prehranjenost, povišane maščobe v krvi in družinska anamneza.
Terminologija hipertenzivnih bolezni v nosečnosti
Zaradi kompleksnosti in razvoja razumevanja teh stanj se je terminologija spreminjala. Nekateri izrazi, ki jih je dobro poznati, vključujejo:
- TOKSEMIJA: Zastarel izraz, ki je nakazoval na domnevno krivdo toksinov.
- EPH GESTOZA: Okrajšava za edeme, proteinurijo in hipertenzijo.
- HELLP SINDROM: Akronim za hemolizo, zvišane jetrne encime in nizko število trombocitov.
- PIH (Pregnancy Induced Hypertension): Hipertenzija, povzročena v nosečnosti.
- PREEKLAMPSIJA: Multisistemska bolezen z disfunkcijo endotelija, povezana predvsem z motnjami v placentaciji in materinem žilju.
- EKLAMPSIJA: Komplikacija preeklampsije, ki se kaže s tonično-kloničnimi krči in izgubo zavesti.
Etiologija in patogeneza EPH gestoze
Natančen vzrok za EPH Gestozo še ni v celoti pojasnjen. Dva glavna dejavnika, ki naj bi prispevala k razvoju gestacijske hipertenzije, sta:
- Motena imunska toleranca: V nosečnosti je ključnega pomena imunska toleranca med plodom (očetovim presadkom) in materinim tkivom. Če se spiralne arterije v maternici ne prilagodijo pravilno, kar bi moralo zmanjšati upor in omogočiti zadosten pretok krvi do ploda, materin organizem kompenzatorno dvigne sistemski krvni tlak.
- Predhodna okvara žilja: Pri nosečnicah s kroničnimi boleznimi, kot so hipertenzija, okvara ledvic ali sladkorna bolezen, je žilje že okvarjeno. To lahko vodi do neravnovesja med vazokonstriktorji (npr. TXA2) in vazodilatatorji (npr. PGI2), kar vpliva na pretok krvi in delovanje organov.
Dejavniki tveganja za EPH gestozo
Nekateri dejavniki povečujejo verjetnost za razvoj EPH gestoze:
- Prvorodke (še posebej mlajše od 15 ali starejše od 35 let).
- Preeklampsija v prejšnjih nosečnostih.
- Družinska anamneza preeklampsije.
- Kronične bolezni, ki okvarijo žilje (hipertenzija, ledvične bolezni, sladkorna bolezen, avtoimunske bolezni).
- Večplodna nosečnost.
- Polihidramnion (prevelika količina plodovnice).
- Rh nekompatibilnost.
- Mola hydatidosa (redka nosečniška motnja).
- Abdominalna nosečnost.
- Poklici z visoko fizično in psihično obremenitvijo ter stresom.
- Prekomerno povečanje telesne teže med nosečnostjo.
- Nizka rast nosečnice (pod 160 cm).
- Neporočene prvorodke.
- Velike spremembe okolja.
- Nižja stopnja zdravstvenega varstva.
Psihosomatski vidiki EPH gestoze
Psiha ima pomembno vlogo pri razvoju EPH gestoze. Povezava med limbičnim sistemom, hipotalamusom, hipofizo ter endokrinim in vegetativnim sistemom vpliva na hemodinamiko, viskoznost krvi, strjevanje krvi, regionalni pretok krvi, reaktivnost krvnih žil, prehrano, nagnjenost k edemom, ravnovesje elektrolitov in hormonsko delovanje.
Psihične značilnosti žensk z EPH gestozo se lahko razlikujejo:
- LAŽJA OBLIKA: Nevrotične značilnosti, zavrtost, sicer primerno osebnostno diferencirane.
- TEŽKA OBLIKA: Čustvena labilnost, številne psihosomatske težave, iracionalno reagiranje, skrb, anksioznost, slaba volja, depresivnost.
Nekatere raziskave kažejo, da so te ženske lahko nekoliko manj verbalno inteligentne, manj so si želele nosečnosti, so bolj introvertirane, depresivne in nekomunikativne. Težje izražajo svoje nezadovoljstvo.
Konflikt med starši in otrokom
Nekatere teorije razlagajo EPH gestozo kot konflikt med materjo in plodom. Mati si prizadeva za nadaljevanje vrste in rodi le zdrave potomce. Če plod ni normalen, ga naj bi se znebila, da bi lahko ponovno zanosila in rodila zdravega otroka. Plod pa se bori za obstanek, ne glede na to, ali je normalen ali ne. Vendar se EPH gestoza pojavlja tudi pri nosečnostih z zdravimi plodovi, kar bi lahko razložili s tem, da si nosečnica otroka ne želi ali ima do njega ambivalenten odnos.
Druge pomembne teme v nosečnosti
Slabost materničnega vratu in prezgodnji porod
Zaradi slabosti materničnega vratu v zgodnji nosečnosti lahko pride do splava, kasneje pa do prezgodnjega poroda. V takih primerih se lahko uporabi cerclage, kjer se na maternični vrat namesti sponka ali ga prevežejo z nitjo, da se prepreči prezgodnje odpiranje.
Predčasni razpok plodovih ovojev
Vsak razpok plodovih jajčnih ovojev, ki se zgodi pred začetkom poroda, imenujemo predčasni razpok plodovih jajčnih ovojev. To lahko poveča tveganje za okužbo in prezgodnji porod.
Rh bolezen
Rh bolezen nastane, ko se kri matere in otroka ne skladata glede Rh faktorja. Če je mati Rh negativna, njena kri pa Rh pozitivna, se v materini krvi tvorijo protitelesa proti rdečim krvničkam Rh pozitivnega ploda. Ta protitelesa preidejo skozi placento v plod in začnejo uničevati njegove eritrocite, kar vodi do hemolize. V prvi nosečnosti je teh protiteles malo, v nadaljnjih nosečnostih pa se njihovo število povečuje. Zato je ključnega pomena določiti krvno skupino in Rh faktor nosečnice. Rh negativne nosečnice je treba po vsaki nosečnosti zaščititi z injekcijo imunoglobulina anti-D, da se prepreči Rh bolezen v prihodnjih nosečnostih.
Srčne težave v nosečnosti
Nosečnice, ki imajo težave s srcem, lahko pričakujejo, da se bodo te težave v nosečnosti povečale. Te ženske predstavljajo posebno rizično skupino, ki zahteva natančno individualno vodenje. Nadzorujejo jih perinatolog (specialist za rizično nosečnost), kardiolog in anesteziolog. Takšne nosečnice morajo biti sprejete na oddelek za patološko nosečnost in obvezno v bolnišnico mesec ali dva pred predvidenim porodnim terminom.
Sladkorna bolezen in nosečnost
Za ženske s sladkorno boleznijo je ključnega pomena, da se pred zanositvijo posvetujejo z diabetologom in perinatologom, saj je življenje tako matere kot otroka ogroženo.
Gestacijski diabetes (nosečnostna sladkorna bolezen)
Gestacijski diabetes je pojav povišanega krvnega sladkorja, ki se pojavi med nosečnostjo in ni posledica že obstoječe sladkorne bolezni pred nosečnostjo. Dandanes se nosečnostna sladkorna bolezen pojavi pri 14% nosečnic. Ta stanje predstavlja posebno obliko sladkorne bolezni, ki se prvič pojavi ali prepozna šele med nosečnostjo, običajno v drugem ali tretjem trimesečju.
Nosečnostna sladkorna bolezen nastane zaradi hormonskih sprememb med nosečnostjo, ki povzročijo inzulinsko rezistenco. Med nosečnostjo posteljica proizvaja hormone, kot so humani placentni laktogen, progesteron in kortizol, ki zmanjšujejo učinkovitost inzulina v materinem telesu. Pri ženskah, ki so genetsko ali metabolno dovzetnejše, beta celice trebušne slinavke ne morejo proizvesti dovolj inzulina za kompenzacijo te povečane potrebe, kar vodi v zvišanje krvnega sladkorja.
Slovenske strokovne smernice opredeljujejo NSB kot kakršnokoli stopnjo motnje tolerance za glukozo, ki se prvič pojavi ali prepozna med nosečnostjo. Pomembno je razlikovati med NSB in predobstoječo sladkorno boleznijo, ki je bila prisotna že pred nosečnostjo, vendar morda ni bila diagnosticirana.
Dejavniki tveganja za NSB:
- Demografski in genetski dejavniki: Starost nad 35 let, družinska anamneza sladkorne bolezni pri sorodnikih prve stopnje, določene etnične pripadnosti.
- Telesni dejavniki: Indeks telesne mase (ITM) 25 kg/m² ali več, čezmerna telesna masa pred zanositvijo, prehodna NSB v prejšnjih nosečnostih.
- Metabolni dejavniki: Sindrom policističnih ovarijev, prediabetes ali mejne bazalne glikemije, akantoza.
Odkrivanje in diagnostika po slovenskih smernicah:
V Sloveniji se uporablja oralni test tolerance za glukozo (OGTT).
- Prvo trimesečje: Ob prvem pregledu se določi glukoza v venski krvi na tešče ali v naključnem vzorcu. Če je glukoza na tešče ≥ 7,0 mmol/l ali v naključnem vzorcu ≥ 11,1 mmol/l, gre za prej neprepoznano sladkorno bolezen. Če je glukoza na tešče med 5,1 in 6,9 mmol/l, se postavlja diagnoza NSB.
- Drugo trimesečje (24.-28. teden): Vsem ženskam z normalno glukozo v prvem trimesečju se opravi OGTT.
Diagnostične vrednosti za OGTT:
- Na tešče: ≥ 5,1 mmol/l
- 1 ura: ≥ 10,0 mmol/l
- 2 uri: ≥ 8,5 mmol/l
Nosečnostna sladkorna bolezen je prisotna, če je dosežena ali presežena vsaj ena diagnostična vrednost.
Osnova zdravljenja: Življenjski slog, vključno s prehranskim svetovanjem, telesno aktivnostjo in samokontrolo glikemije. Če se ciljne vrednosti ne dosežejo v 1-2 tednih z nefarmakološkimi ukrepi, se uvede zdravljenje z inzulinom.
Zunajmaternična nosečnost, vzroki, znaki in simptomi, diagnoza in zdravljenje.
Zapleti za mater in plod: NSB predstavlja tveganje za preeklampsijo, gestacijsko hipertenzijo, čezmerno pridobivanje telesne mase, polihidramnij, povečano verjetnost carskega reza, distocijo ramen, podaljšan porod ter dolgoročno povečano tveganje za razvoj sladkorne bolezni tipa 2 in srčno-žilnih bolezni. Za plod lahko povzroči makrosomijo, respiratorno stisko in potrebo po intenzivni negi novorojenčkov.
Diagnostika in spremljanje zapletov
Diagnostika in spremljanje nosečnosti ter potek poroda sta v primeru zapletov izjemnega pomena in zelo zahtevna. EPH gestoza je klasičen primer, zakaj so redni ginekološki nosečniški pregledi tako pomembni. Med temi pregledi se med drugim preverjata telesna teža matere, krvni tlak in vsebnost beljakovin v urinu. Že najmanjši sum na težave zahteva poglobljeno obravnavo.
Čeprav 3D ali 4D ultrazvok nimata pri nobeni drugi bolezni v nosečnosti pomembnejše vloge, pa merjenje pretoka krvi skozi krvne žile maternice med 20. in 24. tednom nosečnosti lahko v večini primerov napove pojav kasnejše gestoze. Pri vseh nekoliko težjih oblikah zapletov je potrebna nujna hospitalizacija in intenziven nadzor. Zdravljenje se določi na podlagi izvidov, stanja nosečnice in gestacijske starosti.
Fetalna makrosomija je izraz, ki se nanaša na stanje, pri katerem je plod bistveno večji od povprečja za svojo gestacijsko starost. To stanje ni le stvar velikosti; ima pomembne posledice tako za mater kot za otroka. Razumevanje fetalne makrosomije je ključnega pomena tako za bodoče starše kot za zdravstvene delavce, saj lahko povzroči različne zaplete med nosečnostjo, porodom in porodom. Fetalna makrosomija je opredeljena kot stanje, pri katerem plod tehta več kot 8 funtov 13 unč (približno 4,000 gramov) ob rojstvu, ne glede na gestacijsko starost. To stanje se lahko pojavi v kateri koli nosečnosti, vendar je pogostejše pri določenih populacijah in v specifičnih okoliščinah. Fetalna makrosomija lahko nastane zaradi kombinacije genetskih, okoljskih in življenjskih dejavnikov. Čeprav povzročitelji okužb običajno niso neposredni vzroki za makrosomijo ploda, lahko nekatere materine okužbe povzročijo stanja, ki lahko prispevajo k večji velikosti ploda. Na primer, gestacijski diabetes, na katerega lahko vplivajo okužbe ali vnetja, je pomemben dejavnik tveganja za makrosomijo ploda. Genetski dejavniki lahko pomembno vplivajo na rast ploda. Če imata eden ali oba starša v preteklosti nadpovprečno težke porode, se verjetnost makrosomije ploda poveča. Materinski življenjski slog in prehranjevalne navade lahko pomembno vplivajo na rast ploda. Dejavniki, kot so debelost, prekomerno pridobivanje telesne teže med nosečnostjo in slaba prehrana, lahko prispevajo k makrosomiji ploda.
Zdravstveni delavec bo začel s temeljito anamnezo pacientke in fizičnim pregledom. To vključuje oceno teže, višine in morebitnih prejšnjih izidov nosečnosti. Ultrazvok: Ta slikovna študija je najpogostejša metoda za oceno teže ploda in vzorcev rasti. Spremljanje: Redno spremljanje rasti ploda in zdravja matere je ključnega pomena. Različne populacije lahko zahtevajo prilagojene pristope k obvladovanju fetalne makrosomije. Prognoza za fetalno makrosomijo je v veliki meri odvisna od zgodnje diagnoze in ustreznega zdravljenja. Večina žensk, ki imajo fetalno makrosomijo, si lahko dobro opomore, zlasti z ustreznim zdravniškim posegom. Fetalna makrosomija je pomembno stanje, ki lahko med nosečnostjo in porodom vpliva tako na mater kot na otroka. Razumevanje njenih vzrokov, simptomov, diagnoze, možnosti zdravljenja in strategij preprečevanja je ključnega pomena za bodoče starše.
Posegi med porodom
V času poroda se lahko izvajajo različni posegi, katerih cilj je zagotoviti varnost matere in otroka. Ti posegi se izvajajo le, ko je to nujno potrebno.
- Venska kanila: Za zagotovitev optimalnega dostopa do krvnih žil porodnice, ki so potrebne za dajanje zdravil ali tekočin med in po porodu, se po potrebi vstavi venska kanila.
- Britje presredka: Ob morebitnih poškodbah presredka ali prerezu presredka (epiziotomiji) je kirurška oskrba rane mnogo lažja, če oskrbe rane ali poškodbe presredka ne ovirajo sramne dlake. Enako velja za celjenje rane, ki ga lahko otežujejo dlake, ki vraščajo v rano ali bakterije. Ob poraščenem presredku namreč težje zagotovimo sterilno operativno polje, težja pa je tudi nega in čiščenje rane v času celjenja.
- Klistir: Klistir je metoda čiščenja končnega dela debelega črevesja in danke s pomočjo mlačne vode. Polno črevo lahko ovira spuščanje vodilnega plodovega dela v drugi porodni dobi, saj zožuje porodni kanal. Nehoteno odvajanje blata med porodom lahko v zadrego spravi tudi porodnico samo, zato lahko zadrževanje blata podaljša iztis ploda. Po drugi strani pa prazno črevo in topla voda po naravni poti pospešita potek poroda in pogostnost popadkov.
- Antibiotiki ob okužbi s streptokokom skupine B: V času aktivnega poroda mora porodnica, ki je ugotovljena nosilka streptokoka skupine B, prejeti antibiotik v obliki infuzije. Antibiotik mora porodnica prejeti pred predrtjem jajčnih ovojev ali čim prej po njegovem spontanem predrtju, prejema pa ga le v času aktivnega poroda do iztisa ploda in je namenjen preprečevanju posledic zgodnje okužbe novorojenca s streptokokom skupine B.
Spremljanje plodovega stanja med porodom
Plodovo stanje lahko ocenjujemo z uporabo kardiotokograma (CTG). Pri tej metodi beležimo srčni utrip matere in ploda s pomočjo ultrazvočnega tipala preko trebušne stene ter popadke s posredno metodo ocenjevanja premikanja trebušne stene. Metoda lahko loči med plodom, ki je v dobri fizični kondiciji, ter plodom, ki se v maternici ne počuti dobro. CTG lahko uporabljamo ves čas poroda ali samo občasno v rednih časovnih intervalih ali v določenih situacijah. Da lahko porod ustrezno načrtujemo, je nujno potrebno, da ustrezno ocenimo stanje matere in ploda ter potek poroda prilagodimo enemu, drugemu ali obema. Če pri spremljanju plodovih srčnih utripov prek trebušne stene prihaja (zaradi spreminjanja lege matere ali ploda, debeline trebušne stene ali njene slabe prevodnosti za signale) do slabih zaznav ali zapisov, uporabimo metodo neposrednega merjenja plodovih srčnih utripov. Pri tej metodi uporabljamo elektrode, ki jih ob vaginalnem pregledu s posebnim vodilom pritrdimo na kožo vodilnega plodovega dela (glava, ritka). Pogoj za uporabo te metode so prekinjeni plodovi jajčni ovoji, deluje pa na način elektrokardiograma (EKG), kjer merimo neposredne električne potenciale srčnega krčenja pri plodu. Ta metoda je v večini primerov popolnoma varna, odsvetuje se le v primerih, kjer bi poškodba plodove kože lahko povečala možnost prenosa okužbe s matere na plod (npr. pri aktivni okužbi matere s hepatitisom ali HIV ter pri aktivni okužbi s herpes virusom v genitalnem predelu).
Indukcija poroda
Vsi si želimo, da bi porod potekal takrat, ko je to za otroka najbolj ugodno. To je, ko so njegovi organi že zreli in sposobni za zunajmaternično življenje, posteljica pa še v tako dobrem stanju, da bo lahko zdržala tudi napore poroda in otroka med porodom ne bo prizadelo pomanjkanje kisika ali drugih snovi. Seveda bi bilo najlepše, če bi se to zgodilo okoli predvidenega dneva poroda (PDP), ko je mati na porod pripravljena. Popadki naj bi se začeli spontano in porod naj bi potekal spontano. Toda žal velikokrat ni tako. Zato pri zdravi nosečnici, kjer je nosečnost potekala brez zapletov, porod navadno sprožimo med 7. in 12. dnem po PDP. Pri nosečnici s kronično boleznijo ali kadar to zahteva stanje ploda, porod lahko sprožimo tudi prej; navadno med 37. in 40. tednom nosečnosti.
- Ob zrelem materničnem ustju: S predrtjem plodovih jajčnih ovojev.
- Ob nezrelem materničnem ustju: Z aplikacijo prostaglandina v obliki vaginalnih tablet, gela, vaginalnih depojskih aplikatorjev, peroralnih tablet ali v obliki infuzije. Dodajanje prostaglandinov pospeši dozorevanje materničnega vratu, ki je ključno za začetek aktivnega poroda, ko je maternično ustje odprto 3-4 cm in so prisotni redni, močni popadki. Zrelost materničnega vratu ocenimo z vaginalnim pregledom.
- Oksitocin: Oksitocin je hormon, ki preko receptorjev deluje na mišične celice maternice in na celice v izvodilih dojk. Koncentracija receptorjev v mišičnem tkivu maternice (miometriju) je v zadnjih štirih tednih nosečnosti 12-krat večja kot na začetku drugega trimesečja in se tik pred porodom še dvakrat poveča. Oksitocin se v telo vnaša na različne načine, od preproste infuzije do elektronsko nadzorovanih infuzijskih sistemov. Odmerek oksitocina se uravnava glede na jakost krčenja maternice. Občutek za bolečino je pri uporabi oksitocina pri nekaterih ženskah močnejši predvsem na račun hitrejšega stopnjevanja jakosti krčev. Sprožanje poroda z oksitocinom uporabljamo ob zrelem materničnem ustju skupaj s predrtjem plodovih ovojev. Sočasna uporaba obeh metod izboljša uspešnost sprožanja poroda.
Porodnični posegi med porodom
- Epiziotomija ali prerez presredka: Ta poseg je namenjen povečanju izhoda iz porodne poti, olajšanju poroda ploda in preprečitvi nekontroliranih poškodb porodne poti. Nekontrolirane poškodbe presredka, predvsem tiste, ki vključujejo poškodbo zadnjika, imajo za žensko lahko številne dolgotrajne zdravstvene posledice in težave. Epiziotomijo naredimo tik pred prehodom plodove glavice čez vaginalno ustje, ko so tkiva močno napeta in najmanj občutljiva.
- Porod v medenični vstavi: Pri medenični vstavi ploda porodničar s posebnimi prijemi in manevri vodi plod v porod celotnega telesa z glavo vred. Ob upoštevanju vseh priporočil za rojevanje ploda v medenični vstavi je porod ploda v medenični vstavi ob izkušeni ekipi enako varen kot porod v glavični vstavi.
- Distocija ramen: Pri distociji ramen, kjer so ramena in telo ploda bistveno širši in večji od glavice, pride do zastoja poroda ob iztisu ploda. Zato so potrebni posebni prijemi, ki jih izvede izkušen porodničar, s katerimi se porodijo ramena ploda ter ostalo telo. Distocija ramen ni predvidljivo stanje in ga lahko ugotovimo šele med samim porodom. Ker je to za plod zelo ogrožujoče stanje, ki zahteva takojšnje ukrepanje, so ukrepi navadno zelo hitri brez daljšega predhodnega posveta s porodnico in njenim partnerjem.
- Vakuumsko-asistiran porod: Če je plod prešel najožji del porodne poti, potem porod navadno dokončamo z vakuumsko ekstrakcijo ploda za glavico. Na plodovo glavico ob vaginalnem pregledu namestimo kapico, pod katero s pomočjo črpalke ustvarimo podtlak. Ob popadku nato z vlekom glavice v smeri porodne poti izvlečemo plodovo glavico.
Zunajmaternična nosečnost, vzroki, znaki in simptomi, diagnoza in zdravljenje.
Carski rez
Carski rez je porod preko trebušne stene, kjer plod porodimo skozi rez v trebušni steni in maternici. V mnogih primerih carski rez zviša tveganje za obolevnost in umrljivost pri materi, plodu in/ali obeh, zato ga izvajamo samo ob trdnih razlogih zanj (indikacijah). Obstajajo štirje najpogostejši vzroki za carski rez: nenapredovanje poroda (distocija), dokazano slabo stanje ploda (fetalni distres), nepravilna vstava ploda in ponovni carski rez. Poskus vaginalnega poroda po predhodnem carskem rezu priporočamo nosečnicam, pri katerih ni novih razlogov za carski rez.
Tveganje za smrt porodnice po carskem rezu je na splošno dva do štirikrat večje kot pri vaginalnih porodih. Glavni vzroki smrti, povezani s carskim rezom, so okužbe, krvavitve, strdki v pljučih in zapleti v povezavi z anestezijo. Tudi obolevnost mater po carskem rezu je pogostejša kot pri vaginalnem porodu. Zapleti po carskem rezu lahko zahtevajo dolgo okrevanje ali pa v skrajnem primeru vodijo celo v trajno invalidnost. Posebej pomembni so zapleti, ki se lahko zgodijo v naslednji nosečnosti zaradi predhodnega carskega reza, na prvem mestu tveganje za raztrganje maternice. Carski rez ni postopek brez možnosti poškodb pri plodu. Otroci, rojeni z načrtovanim carskim rezom, imajo večkrat težave z dihanjem kot otroci, rojeni vaginalno.
Ledvična obolenja v nosečnosti
Anatomske in fiziološke spremembe sečil v nosečnosti vključujejo razširitev votlega sistema ledvic in sečevodov ter zmanjšanje peristaltične aktivnosti slednjih, kar poveča verjetnost za stazo urina, urinske kamne in infekcije. Zaradi teh sprememb je potrebno rezultate testov ledvične funkcije interpretirati previdno.
Pomembna sta natančna anamneza in temeljit klinični pregled, ki ju dopolnimo z laboratorijskimi preiskavami urina in krvi. V urinu nas zanimajo predvsem količina beljakovin, glukoze, ketonov, urinski sediment in specifična teža urina.
Akutna ledvična odpoved je v nosečnosti redka, vendar lahko nastane kot zaplet preeklampsije, HELLP sindroma, abrupcije placente, poporodne krvavitve in drugih stanj. Zdravljenje je odvisno od vzroka in lahko vključuje nadomeščanje tekočin, diuretike, dializo in zdravljenje osnovne bolezni.
Trombotične mikroangiopatije, kot so HELLP sindrom, hemolitično-uremični sindrom in trombotična trombocitopenična purpura, lahko povzročijo akutno ledvično odpoved. Zdravljenje vključuje nadzor krvnega tlaka in dializo.
Glomerulonefritis se v nosečnosti lahko pojavi v akutni ali kronični obliki. Akutni glomerulonefritis se kaže z nenadnim pojavom rdečih krvničk v urinu, edemi in hipertenzijo. Kronični glomerulonefritis vodi v postopno usihanje ledvične funkcije. Zdravljenje je odvisno od vzroka in lahko vključuje nadzor krvnega tlaka, elektrolitov in včasih dializo.
Intersticijski nefritis je primarna poškodba tubulointersticijskega sistema ledvic. Pri akutni obliki opazimo naglo poslabšanje ledvične funkcije, zlasti ko je sprožilec zdravilo ali infekt.
Asimptomatska bakteriurija se pojavi pri 2 do 10 % nosečnic in zahteva protibakterijsko zdravljenje, saj se lahko razvije v simptomatsko okužbo ali druge zaplete.
Nefrotski sindrom je značilen po povečani permeabilnosti kapilarnih sten za plazemske beljakovine, kar povzroči proteinurijo, edeme in hiperlipidemijo. V nosečnosti se pojavi redko in izzveni po porodu.
Diabetična nefropatija se pojavi pri sladkornih bolnicah in lahko povzroči zaplete, kot so okužbe sečil, preeklampsija in odpoved ledvic. Potreben je natančen nadzor krvnega tlaka in koncentracije glukoze.
Sistemske bolezni veziva, kot sta sistemski lupus eritematozus in sklerodermija, lahko prizadenejo ledvice in povečajo tveganje za zaplete v nosečnosti.
Dedne ledvične bolezni, kot je policistična ledvična bolezen, lahko prav tako botrujejo različnim zapletom.
Urinski kamni se v nosečnosti lahko pojavijo zaradi anatomskih in fizioloških sprememb. Najpogostejši zaplet tvorbe kamnov je okužba.
Tumorji sečil so redek povzročitelj zapletov v nosečnosti.
Razvojne nepravilnosti sečil so precej redke in jih navadno ugotovijo že pred nosečnostjo.
Zaključek
Zapleti v nosečnosti so resen izziv, ki zahteva celovito razumevanje, zgodnje odkrivanje in ustrezno obravnavo. Zavedanje o možnih tveganjih, redni pregledi in odprta komunikacija z zdravstvenim osebjem so ključni za zagotavljanje najvarnejše možne poti skozi to pomembno obdobje življenja.
tags: #zapleti #pri #podaljsani #nosecnosti
