Nosečniška sladkorna bolezen, znana tudi kot gestacijski diabetes, je stanje, ki se lahko pojavi med nosečnostjo in predstavlja pomemben izziv tako za bodočo mamico kot za njenega otroka. Čeprav se po porodu običajno povrne v normalno stanje, lahko neprepoznana ali neustrezno obvladana nosečniška sladkorna bolezen privede do resnih zapletov. Zato je ključnega pomena njeno zgodnje odkrivanje in skrbno spremljanje.
Kaj je nosečniška sladkorna bolezen in zakaj je pomembna?
Nosečniška sladkorna bolezen je oblika sladkorne bolezni, ki se prvič pojavi ali odkrije med nosečnostjo (gestacijo). Za razliko od drugih vrst sladkorne bolezni, ki so prisotne že pred nosečnostjo, gestacijski diabetes nastane zaradi hormonskih sprememb, ki so značilne za nosečnost. Ti hormoni lahko motijo delovanje inzulina, hormona, ki je ključen za uravnavanje ravni sladkorja (glukoze) v krvi. Če inzulin ne deluje pravilno ali ga telo ne proizvaja dovolj, se glukoza kopiči v krvi, kar vodi do visoke ravni krvnega sladkorja.

Pomembnost zgodnjega odkrivanja in zdravljenja nosečniške sladkorne bolezni izhaja iz dejstva, da lahko visok krvni sladkor vpliva tako na potek nosečnosti kot na zdravje nerojenega otroka. Če se nosečniška sladkorna bolezen ne obvlada ustrezno, lahko povzroči vrsto zapletov, ki ogrozijo dobrobit matere in otroka. Prav tako je pomembno vedeti, da ženske, ki so imele gestacijski diabetes, imajo povečano tveganje za razvoj sladkorne bolezni tipa 2 kasneje v življenju.
Kako odkrivamo nosečniško sladkorno bolezen?
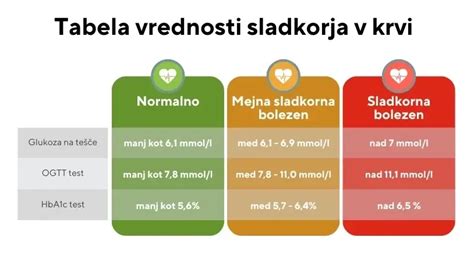
Zaradi pomena zgodnjega odkrivanja so se smernice za presejanje nosečniške sladkorne bolezni v Sloveniji v zadnjih letih nekoliko spremenile. Po novih priporočilih se krvni sladkor na tešče meri že ob prvem pregledu nosečnosti. Nosečnica naj na ta pregled pride tešča, kar pomeni, da med zadnjim obrokom in pregledom mine vsaj 8 ur.
Če se že pri prvem pregledu ugotovi, da je krvni sladkor na tešče zvišan, lahko nosečnico takoj napotijo na diabetološko ambulanto. Tam natančneje ugotovijo, ali gre za nosečniško sladkorno bolezen ali za sladkorno bolezen, ki je bila prisotna že pred nosečnostjo.
Če je krvni sladkor na tešče ob prvem pregledu v mejah normale, se priporoča poseben diagnostični test, imenovan oralni glukozno tolerančni test (OGTT), ki se običajno izvede med 24. in 28. tednom nosečnosti. Ta test vključuje odvzem krvi na tešče, nato pa nosečnica v roku petih minut popije sladko tekočino, ki vsebuje 75 gramov glukoze, raztopljene v 300 ml vode. To tekočino mora popiti po požirkih. Po določenem času se krvni sladkor ponovno meri, običajno eno uro po zaužitju glukoze in nato še enkrat uro kasneje. Če je pri katerikoli od teh meritev vrednost krvnega sladkorja povišana, se postavi diagnoza nosečniške sladkorne bolezni in nosečnico napotijo v diabetološko ambulanto.
Pomembno je opozoriti, da se včasih lahko pojavi zmeda med nosečnicami zaradi razlik med posameznimi pravilniki in priporočili glede presejalnih testov. Zato je ključnega pomena, da nosečnice natančno sledijo navodilom svojega ginekologa ali zdravstvenega osebja glede opravljanja potrebnih testov.
Razlaga peroralnega testa tolerance za glukozo (OGTT) | OGTT na enostaven način
Dejavniki tveganja za razvoj nosečniške sladkorne bolezni
Čeprav se nosečniška sladkorna bolezen lahko pojavi pri vsaki nosečnici, obstajajo nekateri dejavniki, ki povečajo verjetnost za njen razvoj. Med te dejavnike spadajo:
- Prekomerna telesna teža ali debelost pred nosečnostjo: Ženske, ki imajo pred zanosititvijo prekomerno telesno težo ali so debele, imajo večje tveganje.
- Družinska anamneza: Če ima nosečnica v ožji družini (starši, bratje, sestre) nekoga s sladkorno boleznijo tipa 2, se tveganje poveča.
- Starost: Ženske, starejše od 35 let, imajo nekoliko večje tveganje.
- Predhodna nosečnost z gestacijskim diabetesom: Če je ženska že imela nosečniško sladkorno bolezen v prejšnji nosečnosti, je večja verjetnost, da se bo ponovila.
- Že obstoječe zdravstvene težave: Nekatera stanja, kot so visok krvni tlak, bolezni srca ali sindrom policističnih jajčnikov, lahko povečajo tveganje.
- Neaktiven življenjski slog: Pomanjkanje telesne dejavnosti je lahko dejavnik tveganja.
Pomembno je poudariti, da ti dejavniki povečujejo verjetnost, vendar ne zagotavljajo, da se bo nosečniška sladkorna bolezen razvila. Prav tako se lahko pojavi tudi pri ženskah, ki nimajo nobenega od naštetih dejavnikov tveganja.
Kakšne težave lahko povzroči nosečniška sladkorna bolezen?
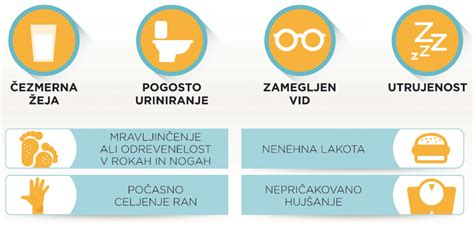
Če nosečniška sladkorna bolezen ni ustrezno obvladana, lahko povzroči številne težave tako za nosečnico kot za plod.
Zapleti za nosečnico:
- Povišan krvni pritisk in preeklampsija: Visoke ravni sladkorja v krvi lahko prispevajo k razvoju visokega krvnega tlaka in preeklampsije, ki je resno stanje, ki lahko ogrozi življenje nosečnice.
- Vnetje sečil: Nosečnice z gestacijskim diabetesom so lahko bolj nagnjene k okužbam sečil.
- Prezgodnji porod: V nekaterih primerih lahko nosečniška sladkorna bolezen privede do prezgodnjega poroda (pred 37. tednom nosečnosti).
- Povečana količina plodovnice (polihidramnij): Preveč plodovnice lahko povzroči nelagodje, težave pri dihanju in poveča tveganje za prezgodnji porod.
Zapleti za plod:
- Prekomerna rast otroka (makrosomija): Najpogostejša posledica nosečniške sladkorne bolezni je, da otrok v maternici zraste prevelik. To je posledica tega, da glukoza prosto prehaja skozi posteljico do otroka, kar pri njem povzroči povečano izločanje inzulina. Ta povečana raven inzulina spodbuja rast otroka.
- Težave pri porodu: Zaradi prevelike telesne teže otroka se lahko pojavijo zapleti med vaginalnim porodom. Porod lahko postane težji in daljši, poveča se potreba po carskem rezu ali uporabi porodniških pripomočkov. Lahko pride do zastoja ramen pri plodu, kar lahko povzroči poškodbe, kot so zlom ključnice ali poškodbe živcev v roki.
- Nizka raven krvnega sladkorja pri novorojenčku (hipoglikemija): Po rojstvu lahko otroci mater s gestacijskim diabetesom imajo prenizko raven krvnega sladkorja. To je posledica tega, da so se med nosečnostjo navadili na visoke vrednosti sladkorja in visoko raven inzulina, po rojstvu pa ta stimulacija izgine.
- Dihalne stiske in zlatenica: Novorojenčki so lahko bolj nagnjeni k razvoju dihalnih težav in hude zlatenice.
- Povečano tveganje za nenadno odpoved posteljice: V najhujših primerih lahko nezdravljena nosečniška sladkorna bolezen poveča tveganje za nenadno odpoved posteljice, kar lahko vodi do smrti otroka v maternici.
- Dolgoročne posledice: Otroci, rojeni materam z gestacijskim diabetesom, imajo lahko povečano tveganje za razvoj debelosti in sladkorne bolezni tipa 2 v kasnejšem življenju.
Zdravljenje nosečniške sladkorne bolezni
Glavni cilj zdravljenja nosečniške sladkorne bolezni je vzdrževanje ravni krvnega sladkorja v normalnih mejah, da se preprečijo zapleti. Zdravljenje je običajno sestavljeno iz več komponent:
Dieta:
Večini nosečnic z gestacijskim diabetesom zadostuje že dietna prehrana, ki je osnova zdravljenja. Cilj diete je zagotoviti uravnotežen vnos hranil, ki ne povzročajo prekomernega dviga krvnega sladkorja. Priporoča se prehrana z nizkim glikemičnim indeksom, ki je razdeljena na šest manjših obrokov dnevno. Gre za prehranjevanje po načelih zdravega življenjskega sloga, ki mora hkrati zadostiti potrebam rastočega ploda. Pomembno je, da se nosečnica posvetuje s strokovnjakom (diabetologom ali dietetikom), ki ji bo pomagal sestaviti ustrezen prehranski načrt.
Telesna dejavnost:
Redna telesna dejavnost je sestavni del zdravljenja. Priporočajo se nežne dejavnosti, kot so hoja, plavanje ali predporodna joga. Največji učinek na regulacijo glukoze v krvi ima telesna dejavnost, ki se izvaja po obrokih hrane. Preden nosečnica začne z novo obliko telesne dejavnosti, se mora posvetovati s svojim ginekologom.
Samokontrola krvnega sladkorja:
Nosečnica bo običajno prejela komplet za merjenje krvnega sladkorja, da bo lahko redno spremljala učinke zdravljenja. Samokontrola glukoze v krvi daje pomembne informacije o tem, kako posamezna živila in dejavnosti vplivajo na raven sladkorja. Medicinska sestra ali edukator bo nosečnico naučil pravilnega postopka odvzema krvi in meritve glukoze, običajno na tešče in 90 minut po glavnih obrokih. Vodenje dnevnika meritev je ključno za spremljanje stanja in sprejemanje ustreznih ukrepov.
Zdravila (inulin):
Če dieta in telesna dejavnost ne uspeta znižati krvnega sladkorja na ciljne vrednosti, je lahko potrebno zdravljenje z inzulinom. Inzulin je najprimernejši in najučinkovitejši način zdravljenja sladkorne bolezni v nosečnosti, saj ne prehaja skozi posteljico do otroka. Čeprav ga je treba injicirati, je to varno za plod. Če so vrednosti krvnega sladkorja ob obrokih previsoke, se lahko uvedejo injekcije inzulina pri določenih obrokih ali srednje dolgo delujoči inzulin pred spanjem. Tablete za zniževanje krvnega sladkorja se med nosečnostjo običajno ne uporabljajo, saj nekatera zdravila lahko predstavljajo tveganje za plod.
Nosečnost po nosečniški sladkorni bolezni in prihodnost
Večina žensk z nosečniško sladkorno boleznijo ima kljub diagnozi zdravo nosečnost in rodi zdravega otroka, še posebej, če je bila bolezen pravočasno odkrita in ustrezno obvladana. Po porodu se krvni sladkor običajno vrne na normalno raven. Vendar pa je pomembno vedeti, da ženske, ki so imele gestacijski diabetes, imajo 35 do 60 % povečano tveganje za razvoj sladkorne bolezni tipa 2 v naslednjih 10 do 20 letih.
Zato je po porodu ključnega pomena nadaljnje spremljanje ravni krvnega sladkorja. Priporoča se ponovno presejanje na sladkorno bolezen čez 6 do 12 tednov po porodu in nato redno vsake tri leta. Z zdravim načinom življenja, ki vključuje uravnoteženo prehrano, redno telesno dejavnost in ohranjanje zdrave telesne teže, lahko ženske zmanjšajo tveganje za razvoj sladkorne bolezni tipa 2 ali vsaj odložijo njen pojav.
Nosečnostna sladkorna bolezen je pomembno opozorilo, da je zdravje v nosečnosti ključnega pomena. Z zgodnjim odkrivanjem, skrbnim spremljanjem in ustreznim zdravljenjem pa je mogoče zagotoviti zdravo nosečnost in srečen prihod na svet novega družinskega člana.
Priporočila za nadaljnje branje in informacije:
Za poglobljeno razumevanje nosečniške sladkorne bolezni in nasvete strokovnjakov si lahko preberete tudi pogovor z asist. dr. Majo Rosič, dr. med., specialistko ginekologije in porodništva, ali pa se obrnete na strokovnjake v diabetoloških ambulantah.
tags: #zvecan #slatkor #v #nosecnosti
