Neplodnost je stanje, ki prizadene vse več parov, ko po več kot enem letu rednih, nezaščitenih spolnih odnosov ne pride do zanositve. Razlogi za to so lahko kompleksni in se nanašajo na ženski, moški ali oba partnerja, v nekaterih primerih pa vzrok ostane nepojasnjen. Razumevanje hormonskega ravnovesja in sodobnih terapevtskih pristopov je ključno za obravnavo te problematike.
Razumevanje vzrokov za neplodnost
Najpogostejši vzroki ženske neplodnosti, ki predstavljajo kar 80 % vseh primerov, vključujejo motnje ovulacije, kot je sindrom policističnih jajčnikov (PCOS) ali debelost, endometriozo ter tuboperitonealne vzroke, ki povzročajo neprehodnost jajcevodov. Pri moških so najpogostejši vzroki zmanjšana kakovost ali količina semenčic, medtem ko je pri približno tretjini parov vzrok kombinacija obeh dejavnikov. Pri okoli 10 % parov vzrok neplodnosti ostane neznan, kar še dodatno povečuje frustracijo.
V enem letu rednih spolnih odnosov, kar pomeni 2-3-krat na teden, zanosi okoli 80 % parov. Preostalih 5-10 % zanosi v drugem letu, težave pri zanositvi pa lahko pričakujemo pri 10-15 % populacije. Če po enem letu rednih spolnih odnosov brez zaščite ne pride do zanositve, je potreben pregled pri osebnem ginekologu, ki lahko par nadalje napoti v center za zdravljenje neplodnosti.
Ključni hormoni v reprodukciji
Za razumevanje in zdravljenje neplodnosti je nujno poznavanje vloge ključnih hormonov.
Folikel stimulirajoči hormon (FSH) in Luteinizirajoči hormon (LH): Oba hormona proizvajata hipofiza, majhna žleza na dnu možganov. FSH je pomemben za razvoj jajčec pri ženskah in razvoj sperme pri moških. LH pa ima ključno vlogo pri sprožitvi ovulacije. Osnovna analiza hormonskih preiskav običajno zajema določitev njunih nivojev, ki se najpogosteje izvajata med 2. in 5. dnem menstrualnega ciklusa. Idealno bi moralo biti razmerje med vrednostma FSH in LH 1:1. Povišane vrednosti FSH so lahko znak perimenopavze ali zmanjšane jajčne rezerve, medtem ko znižane vrednosti lahko kažejo na hipotalamično ali hipofizno disfunkcijo.
Prolaktin: Ta hormon, ki ga prav tako proizvaja hipofiza, je ključen za vzpostavitev in vzdrževanje laktacije. Njegov nivo je običajno visok med nosečnostjo in po porodu. Povišane vrednosti prolaktina lahko negativno vplivajo na ovulacijo in plodnost, zato je pomembno ohranjanje optimalnih nivojev. Dolžina zdravljenja za normalizacijo prolaktina je odvisna od diagnoze in lahko traja več tednov do mesecev.
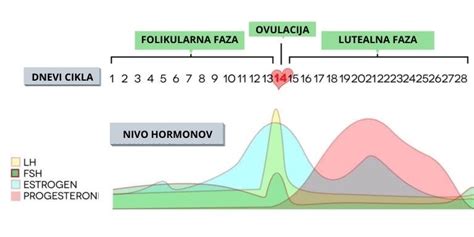
Estradiol (E2): Estradiol je primarna oblika estrogena, ki skrbi za razvoj in vzdrževanje reproduktivnega sistema. Med ciklusom povišane ravni estradiola spodbujajo zorenje in sprostitev jajčeca ter zadebelitev maternične sluznice za ugnezdenje zarodka. Njegove vrednosti se skupaj s FSH in LH testirajo v začetku menstrualnega ciklusa. Znižane vrednosti estradiola so lahko posledica hipotalamične amenoreje ali zmanjšane funkcije jajčnikov, medtem ko povišane vrednosti lahko kažejo na debelost ali sindrom policističnih jajčnikov.
Progesteron: Ta hormon, ki ga proizvaja rumeno telesce po ovulaciji, je ključen za pripravo maternične sluznice na sprejem zarodka in umirjanje maternice. V IVF postopkih je zaradi vpliva stimulacijskih zdravil na delovanje jajčnikov pogosto potrebna nadomestna progesteronska terapija, ki se običajno daje v obliki vaginalet. Progesteron se za potrditev ovulacije in ugodnih pogojev za zanositev testira okoli 21. ali 22. dne menstrualnega cikla.
Anti-Müllerjev hormon (AMH): AMH proizvajajo celice znotraj jajčnih foliklov v jajčnikih. Njegova vrednost je zanesljiv pokazatelj jajčne rezerve, saj je neposredno povezan s številom antralnih foliklov. Testiranje AMH se lahko opravi kadarkoli v ciklusu. Nižja vrednost AMH nakazuje zmanjšano jajčno rezervo in bližanje menopavzi.
Vloga vitamina D in drugih dodatkov
Vitamin D: Ta "sončni vitamin" igra ključno vlogo pri absorpciji kalcija, zdravju kosti in splošnem počutju. Nedavne raziskave potrjujejo njegovo pomembnost za plodnost, saj telo s pomočjo vitamina D pripravi vse potrebno za tvorbo spolnih hormonov. Pomanjkanje vitamina D je povezano s povečanim tveganjem za nosečnostno sladkorno bolezen, preeklampsijo, zastoj rasti ploda in prezgodnji porod. Glavni vir vitamina D je sončna svetloba (15-20 minut dnevno), v zimskih mesecih pa se priporoča nadomestno jemanje v obliki prehranskih dopolnil. Skoraj 40 % žensk z ovulacijsko disfunkcijo ima klinično pomanjkanje vitamina D.

Folna kislina: Jemanje folne kisline, vodotopnega vitamina B9, je nujno vsaj 3 mesece pred zanositvijo in prvih 12 tednov nosečnosti. Je ključna za pravilen razvoj živčevja ploda in preprečuje napake nevralne cevi, razcepe ustnic in neba ter nekatere srčne okvare. Čeprav jo lahko pridobimo s hrano (leča, stročnice, oreščki), so ravni v populaciji pogosto prenizke, zato se priporočajo prehranski dodatki.
Diagnostični pristopi in zdravljenje
Celovita obravnava neplodnosti vključuje natančno anamnezo, ginekološki pregled, hormonske in druge laboratorijske preiskave ter po potrebi dodatne diagnostične postopke.
Hormonske preiskave: Kot omenjeno, osnovna analiza običajno zajema določitev TSH, FSH, LH in prolaktina. Pri ženskah je potrebna popolna hormonska analiza, izvedena v točno določenih dneh ciklusa.
Ultrazvočni pregledi: Ultrazvočno spremljanje ovulacije (folikulometrija) in pregled rodil pomagata pri odkrivanju nepravilnosti.
Druge diagnostične metode: Včasih so potrebne diagnostična laparoskopija in histeroskopija, redkeje pa tudi selektivna histerosalpingografija. Te metode omogočajo odkrivanje endometrioze, zarastlin, policističnih jajčnikov ali zapore jajcevodov. Moške preiskave vključujejo analizo semena (spermiogram).
NaPro Tehnologija: Ta pristop k zdravljenju neplodnosti se osredotoča na prepoznavanje in odpravljanje vzrokov neplodnosti z namenom izboljšanja možnosti za naravno zanositev. Vsakemu paru je predpisan individualen načrt zdravljenja, ki vključuje pozornost na življenjski slog, uporabo naravnih hormonov in drugih zdravil za uravnavanje hormonskih motenj in motenj ovulacije, zdravljenje drugih nepravilnosti ter svetovanje glede kirurških posegov. Učinek zdravljenja se kontinuirano spremlja preko beleženja bioloških znakov in ciljanih hormonskih testov.
FertilityCare sistem: Ta sistem obsega izobraževanje o opazovanju bioloških znakov, kot sta sluz materničnega vratu in krvavitveni vzorec, za zanesljivo prepoznavanje plodnih in neplodnih dni. NaPro zdravnik nato uporabi te zabeležke kot osnovo za nadaljnje preiskave.
Medikamentozno zdravljenje: V primeru potrjenih hormonskih neravnovesij obstaja širok nabor zdravil, ki se lahko aplicirajo oralno, z injekcijami, obliži ali vsadki. Vsako hormonsko nadomestno zdravljenje lahko prinese stranske učinke, kot so zadrževanje vode, akne, pogosto uriniranje ali spalna apneja, o čemer se je treba pogovoriti z zdravnikom. V primeru tumorjev, ki povzročajo hormonsko neravnovesje, lahko zdravila zaustavijo rast ali povzročijo zmanjšanje tumorjev, v nekaterih primerih je možna tudi kirurška intervencija ali radioterapija.
- PCOS: Zdravila, kot sta klomifen citrat (Klomid) ali letrozol (Femara), spodbujajo ovulacijo. Pri prekomerni telesni teži se lahko uporablja tudi metformin.
- Hiperprolaktinemija: Zdravljenje je usmerjeno v normalizacijo nivoja prolaktina, kar lahko traja več tednov do mesecev.
Bownova terapija: Ta pristop uravnoveša telo in odpravlja napetosti v mišicah, ki so lahko velik porabnik kisika in hranil. Terapija pomaga partnerjema doseči optimalno fizično in emotivno stanje ter lahko pozitivno vpliva na stres, tesnobo in uravnavanje menstrualnega ciklusa, kar lahko vodi do zanositve.
Medicinsko asistirana reprodukcija (MAR)
Ko naravne metode ne zadostujejo, so na voljo sodobni postopki MAR.
Intrauterina inseminacija (IUI): Ena osnovnih metod MAR, primerna za pare s slabšo kakovostjo sperme ali neredno ovulacijo. Postopek vključuje pripravo semenskega izliva in direktno vnos kakovostnih semenčic v maternico. Pred postopkom se opravi test prehodnosti jajcevodov, pogosto pa se izvaja tudi blaga hormonska stimulacija ovulacije. Uspeh IUI je odvisen od starosti ženske in se s starostjo zmanjšuje.
Zunajtelesna oploditev (IVF) / Intracitoplazmatska injekcija spermija (ICSI):
- Postopek IVF/ICSI: Začne se s hormonsko stimulacijo ženske za pridobitev več jajčec, ki se nato z ultrazvočnim nadzorom zbirajo s punkcijo foliklov. Na dan odvzema jajčec se odvzame tudi seme partnerja. Sledi oploditev jajčec s semenčeci zunaj telesa v laboratoriju, nato pa se zarodki gojijo v inkubatorju. Po nekaj dneh se najboljši zarodek prenese v maternico (embriotransfer).
- Klasični IVF vs. ICSI: Klasični IVF se uporablja pri zadovoljivi kakovosti semena, medtem ko je ICSI, pri katerem se zdrav spermij vnese neposredno v jajčno celico, namenjen primerom s slabo kakovostjo semena. ICSI je omogočil parom z izrazito moško neplodnostjo možnost zanositve z lastnimi celicami.
- Gojenje zarodkov: Zarodki se razvijajo v inkubatorjih, ki posnemajo pogoje v jajcevodih in maternici. Podaljšano gojenje do stadija blastociste (5. dan) povečuje možnosti za uspešno implantacijo.
- Kromosomske in genetske preiskave: Metode, kot so biopsija zarodka ali testiranje gojiščnih medijev, omogočajo zaznavanje kromosomskih in genskih nepravilnosti pred prenosom zarodka v maternico, s čimer se poveča uspešnost zdravljenja.
- Zamrzovanje zarodkov: Nadštevilčni zarodki dobre kvalitete se zamrznejo (vitrifikacija) za morebitno uporabo v prihodnosti, kar bistveno izboljša skupno uspešnost postopkov MAR.
- EmbryoGlue: Poseben medij, ki se uporablja med embriotransferom, posnema mikrookolje maternice in povečuje možnosti za ugnezditev zarodka.
Adenomioza in njena vloga pri neplodnosti
Adenomioza je kronična benigna bolezen, pri kateri se žleze iz sluznice maternice preraščajo v mišični del maternice. Pogosto se pojavlja sočasno z endometriozo. Bolezen se kaže s povečano maternico, nepravilnimi krvavitvami in bolečimi menstruacijami, lahko pa je tudi asimptomatska. Ženske z adenomiozo imajo več neuspešnih postopkov MAR, manj uspešnih spontanih zanositev in več spontanih splavov. Diagnoza se postavi s slikovno diagnostiko (ultrazvok, MRI), dokončen dokaz pa je histopatološki. Zdravljenje je odvisno od želje po zanositvi in simptomov, lahko vključuje hormonske pripravke ali v skrajnih primerih kirurško odstranitev maternice.
Kdaj poiskati strokovno pomoč?
Če po enem letu rednih spolnih odnosov brez zaščite ne pride do zanositve, je čas za obisk ginekologa. Ta lahko par napoti v center za zdravljenje neplodnosti, kjer se bodo začeli diagnostični postopki in načrtovanje zdravljenja. Zavedanje o sodobnih diagnostičnih in terapevtskih možnostih daje parom z neplodnostjo veliko upanje za uresničitev sanj o družini.
Pri ženskah se opravi popolna hormonska analiza, ki je izvedena v točno določenih dneh v konkretnem ciklusu. Pri večini žensk je potreben ultrazvočni pregled, da se odkrije kakršne koli nepravilnosti z rodili, ali folikulometrija, da se odkrije morebitne nepravilnosti pri ovulaciji. Včasih je potrebna diagnostična laparoskopija in histeroskopija, včasih tudi selektivna histerosalpingografija. Na ta način lahko odkrijemo endometriozo, zarastline, policistične jajčnike ali zaporo jajcevodov. Možje morajo imeti opravljeno semensko analizo. Z naporom in sodelovanjem vseh dejavnikov obstaja za pare veliko upanje.
