Nosečnostna sladkorna bolezen (gestacijski diabetes) je stanje, ki se prvič pojavi v času nosečnosti in po porodu običajno izzveni. Kljub temu pa lahko, če je ne zdravimo, povzroča resne zaplete tako za mater kot za plod. Število žensk, ki zbolijo za to obliko sladkorne bolezni, se žal povečuje, kar pomeni tudi večje tveganje, da bodo te ženske pozneje v življenju razvile sladkorno bolezen tipa 2. O tej bolezni in njenem zdravljenju smo se pogovarjali z izkušenimi strokovnjaki, ki pojasnjujejo ključne vidike, od vzrokov in simptomov do sodobnih pristopov k obvladovanju.

Kdaj se najpogosteje pojavi nosečnostna sladkorna bolezen?
Nosečnostna sladkorna bolezen se običajno pojavi po 24. tednu nosečnosti. V tem obdobju telo nosečnice doživlja pomembne hormonske spremembe, ki lahko vplivajo na občutljivost za inzulin in njegovo delovanje. Pomembno je poudariti, da se to stanje pojavi v času nosečnosti in ni posledica že obstoječe sladkorne bolezni pred zanositvijo. Če bi bila raven glukoze na tešče že ob prvem pregledu 7,0 mmol/l ali več, bi to nakazovalo na že prisotno, a neodkrito sladkorno bolezen tipa 2.
Presejalni in diagnostični test: Ključ do zgodnjega odkrivanja
Da bi lahko pravočasno diagnosticirali nosečnostno sladkorno bolezen, se pri vseh nosečnicah, pri katerih ob prvem pregledu ne odkrijemo sladkorne bolezni, med 24. in 28. tednom nosečnosti opravi presejalni test. Ta test je hkrati tudi diagnostični. Vključuje obremenitev z glukozo, pri čemer nosečnica zaužije sladko tekočino, v kateri je raztopljenih 75 gramov glukoze. Ravni glukoze v krvi se nato merijo ob določenih časovnih presledkih. Če je dosežena ali presežena vsaj ena od diagnostičnih vrednosti, je nosečnostna sladkorna bolezen potrjena. Diagnostične vrednosti v tem testu so: na tešče 5,1 mmol/l; po 1 uri 10,0 mmol/l in po 2 urah 8,5 mmol/l.
Vzroki za nastanek nosečnostne sladkorne bolezni
Glavni vzrok za nastanek nosečnostne sladkorne bolezni je premajhna sposobnost trebušne slinavke, da bi povečala izločanje insulina, čeprav se potrebe po njem v nosečnosti povečajo. To pomeni, da tkiva organizma ne reagirajo več normalno na inzulin, kar ovira njegov učinek pri presnovi glukoze.
Nekateri dejavniki povečajo tveganje za razvoj nosečnostne sladkorne bolezni:
- Prekomerna telesna teža ali debelost: Ženske s prekomerno telesno težo ali debelostjo so bolj nagnjene k razvoju te bolezni.
- Družinska anamneza: Če ima nosečnica v ožji družini (starši, sorojenci) sladkorno bolezen tipa 2, se tveganje poveča.
- Hormonske spremembe med nosečnostjo: Hormoni, ki jih proizvaja placenta med nosečnostjo, lahko motijo delovanje inzulina.
- Genetika: Genetski dejavniki lahko prav tako igrajo vlogo pri nagnjenosti k razvoju bolezni.
- Starost: Ženske, starejše od 35 let, imajo lahko nekoliko večje tveganje.
- Srčno-žilne bolezni in visok krvni tlak: Ti dejavniki lahko prav tako povečajo tveganje.
- Neaktiven življenjski slog: Pomanjkanje telesne aktivnosti lahko prispeva k razvoju inzulinske rezistence.
- Pretekla nosečnostna sladkorna bolezen: Če je ženska že imela gestacijski diabetes v prejšnji nosečnosti, je večja verjetnost, da se bo ponovil v naslednjih nosečnostih.
Nosečnostna sladkorna bolezen se pogosto pojavi brez očitnih znakov, zato je redno spremljanje in presejanje ključnega pomena za pravočasno odkritje.
Zapleti nosečnostne sladkorne bolezni
Če nosečnostna sladkorna bolezen ni ustrezno zdravljena, lahko povzroči številne zaplete, ki ogrozijo zdravje matere in otroka. Glukoza namreč prosto prehaja skozi posteljico, zato je njena raven v otrokovi krvi enaka ravni v materini krvi.
- Za plod: Povečana koncentracija glukoze pri nosečnici vodi do povečanega izločanja inzulina pri plodu. To ima za posledico čezmerno kopičenje maščobnega tkiva in povečanje nekaterih notranjih organov (npr. jeter, srca). Novorojenček ima pogosto porodno težo večjo od 4000 gramov (makrosomija), kar povečuje tveganje za porodne poškodbe (npr. poškodbe ramenskega obroča) ter potrebo po carskem rezu pri materi. Po rojstvu lahko novorojenček doživi hipoglikemijo (nizko raven sladkorja v krvi) zaradi še vedno visoke ravni inzulina, ki ga je proizvajal med nosečnostjo. Lahko se pojavi tudi prezgodnji porod ali prekomerno kopičenje plodovnice (polihidramnij).
- Za mater: Ženske z nekontroliranim gestacijskim diabetesom imajo večje tveganje za razvoj preeklampsije, stanja, ki ga zaznamuje visok krvni tlak in lahko ogrozi nosečnost.
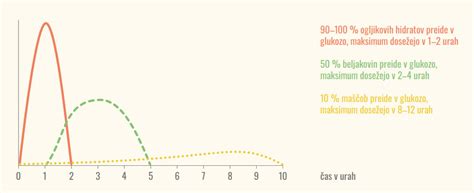
Zdravljenje nosečnostne sladkorne bolezni
V večini primerov je nosečnostno sladkorno bolezen mogoče uspešno zdraviti z nefarmakološkimi ukrepi, ki so varni tako za mater kot za otroka, saj inzulin ne prehaja skozi posteljico.
- Prehrana: Ključni ukrep je natančno predpisana prehrana z nizkim glikemičnim indeksom, razdeljena na šest manjših obrokov dnevno. Cilj je zagotoviti ustrezno porazdelitev hranil in energije, ki zadosti potrebam ploda, hkrati pa ohranja krvni sladkor v mejah normale. Priporočljivo je uživanje živil z nizkim glikemičnim indeksom, veliko zelenjave, sadja ter polnozrnatih izdelkov. Pomembno je tudi izogibanje sladkim pijačam in živilom z visoko vsebnostjo sladkorja.
10 živil, ki se jim je treba izogibati, če imate gestacijsko sladkorno bolezen | Nasveti za dieto pri gestacijskem diabetesu | Živila, ki se jim je treba izogibati
- Telesna dejavnost: Redna telesna dejavnost, prilagojena nosečnici, igra pomembno vlogo pri uravnavanju krvnega sladkorja. Priporočajo se zmerne aerobne aktivnosti, kot so hoja, plavanje ali predporodna joga. Posebej učinkovita je telesna dejavnost po obrokih, saj pomaga telesu učinkoviteje porabiti glukozo.
- Samokontrola krvnega sladkorja: Redno merjenje krvnega sladkorja (na tešče in 90 minut po glavnih obrokih) z glukometrom je nujno za spremljanje učinkovitosti zdravljenja in prilagajanje prehrane ter telesne dejavnosti. Vodenje dnevnika meritev omogoča vpogled v nihanja krvnega sladkorja in pomaga pri sprejemanju pravih odločitev.
- Inzulinska terapija: Če dieta in telesna dejavnost nista dovolj učinkoviti za doseganje ciljnih vrednosti krvnega sladkorja, se uvede inzulinska terapija. Inzulin se daje v obliki injekcij in v nosečnosti velja za varno možnost zdravljenja, saj ne prehaja skozi posteljico. Odmerki inzulina se lahko s potekom nosečnosti povečujejo, kar je normalen odziv telesa na naraščajoče potrebe.
Ciljne vrednosti krvnega sladkorja v nosečnosti
Smernice za obravnavo sladkorne bolezni v nosečnosti določajo ciljne vrednosti krvnega sladkorja, ki se lahko nekoliko razlikujejo med posameznimi strokovnimi navodili. V Sloveniji se pogosto upoštevajo naslednje vrednosti:
- Na tešče: med 3,5 in 5,3 mmol/l. Nekatere smernice sicer navajajo diagnostično mejo 5,1 mmol/l, vendar ciljna vrednost za vodenje bolezni ostaja do 5,3 mmol/l.
- 90 minut po glavnih obrokih: do 6,6 mmol/l.
Pomembno je poudariti, da nekatere posamezne dvignjene vrednosti same po sebi ne vodijo nujno do uvedbe inzulina. Odločitev o zdravljenju temelji na celostni presoji, vključno z vrednostmi glikemičnega indeksa, dinamiko nihanj, splošnim počutjem nosečnice in drugimi dejavniki.
Dolgoročne posledice in preprečevanje
Ženske, ki so imele gestacijski diabetes, imajo povečano tveganje za razvoj sladkorne bolezni tipa 2 pozneje v življenju. Vendar pa lahko z vztrajanjem pri zdravi hrani in redni telesni dejavnosti, ki ju je osvojila med nosečnostjo, to tveganje bistveno zmanjšajo ali vsaj odložijo pojav bolezni. Zgodnje odkrivanje in učinkovito obvladovanje nosečnostne sladkorne bolezni ne le izboljšata izid nosečnosti, temveč lahko postavita temelje za bolj zdravo življenje v prihodnosti.

Nasveti za nosečnice
- Bodite informirane: Zavedajte se dejavnikov tveganja in simptomov nosečnostne sladkorne bolezni.
- Sodelujte s svojim zdravnikom: Redno obiskujte ginekologa in po potrebi diabetologa. Ne bojte se postavljati vprašanj o svojem stanju in zdravljenju.
- Sledite priporočilom: Dosledno upoštevajte navodila glede prehrane, telesne dejavnosti in samokontrole krvnega sladkorja.
- Ohranite pozitivno naravnanost: Čeprav je diagnoza lahko zaskrbljujoča, si zapomnite, da je nosečnostna sladkorna bolezen obvladljivo stanje, s katerim lahko dosežete zdravo nosečnost in otroka. Osredotočite se na pozitivne spremembe, ki jih lahko naredite za svoje zdravje in zdravje svojega otroka.
Skozi sodelovanje z zdravstvenimi strokovnjaki in aktivnim pristopom k lastnemu zdravju lahko nosečnice uspešno premagajo izzive, ki jih prinaša nosečnostna sladkorna bolezen, in zagotovijo najboljše možno okolje za rast in razvoj svojega otroka.
