Tvoje zdravje ni samo usoda in tudi ne samo to, kar delaš in živiš zdaj. V resnici se je to, kako zdrava si danes, začelo graditi že pred tvojim spočetjem. Z zdravjem tvoje mame in tvojega očeta. Res je, začelo se je že takrat, a hkrati imaš zdaj možnost, da s tem, da spremeniš svojo špajzo, spremeniš svoje življenje. Če si v to še vedno verjameš, te razumem, tudi sama sem razmišljala nekoč tako in tudi meni so rekli pred leti pri sinu »Genetika…«. Raziskave kažejo, da prehrana med nosečnostjo in celo že pred nosečnostjo, vpliva na to, kako se geni izražajo. Če si predstavljaš gen kot stikalo za luč - to je enostavno tam, na steni. In to je epigenetika. Pojavile so se praktično »takoj« oz. ravni materinega krvnega sladkorja med nosečnostjo so namreč eden najmočnejših prehranskih signalov, ki oblikujejo razvoj otroka. Ko materin krvni sladkor naraste, glukoza zlahka prehaja skozi posteljico. Plod se odzove s povečano proizvodnjo inzulina, hormona, ki spodbuja rast in znižuje njegove ravni glukoze. Vse to je povezano in stabilen krvni sladkor je tukaj temelj hormonskega ravnovesja. Zato čisto iskreno, kjerkoli si, mimo tega ne gre. Prehranski vzorci, ki podpirajo ravnovesje krvnega sladkorja, so temelj Špajze za življenje. Tega dela res ne preskoči. Ampak ga preberi počasi. Ja, začelo se je pred leti, že pred tvojim spočetjem. Maternice, v kateri si bila pred leti, ne moreš več spremeniti. Kar imaš v špajzi, je tisto, kar podpira tvoje črevesje ali pa ga ruši. Tisto kar gradi tvojo kri in celice, ali pa jih jemlje. Zato, ne glede na to, ali si stara 28, 35 ali 62. Ne glede na to, ali se pripravljaš na nosečnost ali si noseča ali že globoko v (pre)menopavzi.

Ob svetovnem dnevu sladkorne bolezni želijo zdravstvene organizacije opozoriti na pomen dostopa do osnovnih zdravil za vse ženske s sladkorno boleznijo, pomen izobraženosti bolnic za obvladovanje bolezni in dostopa do informacij za optimalno zdravljenje sladkorne bolezni. Na svetu živi več kot 199 milijonov žensk s sladkorno boleznijo. Po predvidevanjih Svetovne zdravstvene organizacije bo do leta 2040 ta številka narasla na 313 milijonov. Sladkorna bolezen je deveti najpogostejši vzrok smrti žensk po svetu, zaradi tega vsako leto umre 2,1 milijona žensk. Dve od petih žensk (60 milijonov na svetu) imata sladkorno bolezen v reproduktivnem obdobju življenja. Sladkorne bolnice imajo večje težave s spočetjem otroka in lahko imajo tudi slabše izide nosečnosti. Približno en od sedmih otrok pa se rodi materi z nosečniško sladkorno boleznijo. Ta lahko vodi v povišan krvni tlak, prekomerno težo in velikost otroka ob rojstvu in težak porod.
Kaj je nosečniška sladkorna bolezen (gestacijski diabetes)?
Nosečniška sladkorna bolezen, ki ji rečemo tudi gestacijski diabetes, je specifična oblika sladkorne bolezni, ki se prvič pojavi ali diagnosticira med nosečnostjo (gestacijo). Za razliko od drugih vrst sladkorne bolezni, ki so lahko prisotne že pred nosečnostjo, gestacijski diabetes nastane izključno zaradi nosečnosti samih. Ta posebna oblika bolezni vpliva na način, kako telo nosečnice uporablja sladkor (glukozo) za energijo. Ključno pri gestacijskem diabetu je, da povzroča zvišano raven krvnega sladkorja, kar lahko negativno vpliva tako na zdravje nosečnice kot na razvoj in dobro počutje njenega otroka. Čeprav so kakršni koli zapleti v nosečnosti vedno skrb vzbujajoči, obstajajo dobre novice. Z ustreznimi ukrepi, kot so zdrava prehrana, redna telesna vadba in po potrebi zdravila, je mogoče gestacijski diabetes uspešno obvladovati. Uravnavanje krvnega sladkorja je ključnega pomena za ohranjanje zdravja tako matere kot otroka ter za preprečevanje morebitnih zapletov med porodom.
Če imate med nosečnostjo gestacijski diabetes, se vaša raven krvnega sladkorja na splošno vrne na običajno raven kmalu po porodu. Vendar pa je pomembno vedeti, da ženske, ki so imele gestacijski diabetes, imajo povečano tveganje za razvoj sladkorne bolezni tipa 2 v prihodnosti. Zato je priporočljivo pogostejše testiranje na spremembe krvnega sladkorja tudi po nosečnosti.
Kdaj se nosečniška sladkorna bolezen najpogosteje pojavi?
Nosečniška sladkorna bolezen se najpogosteje pojavi v obdobju med 24. in 28. tednom nosečnosti. To je čas, ko hormonske spremembe v telesu nosečnice postanejo še posebej izrazite in lahko vplivajo na presnovo glukoze. Kljub temu pa je pomembno poudariti, da se lahko bolezen pojavi tudi prej, zato je ključnega pomena pravočasno odkrivanje in spremljanje.
Diagnostika nosečniške sladkorne bolezni
Odkrivanje nosečniške sladkorne bolezni poteka v več korakih, ki se lahko nekoliko razlikujejo glede na veljavne pravilnike in najnovejša priporočila. Po Pravilniku za izvajanje preventivnega zdravstvenega varstva na primarni ravni se pri slovenskih nosečnicah presejalni test za nosečnostno sladkorno bolezen izvede pri prvem pregledu tistih nosečnic, ki imajo znane dejavnike tveganja za razvoj te bolezni. Pri ostalih nosečnicah pa prvotni pravilnik ni predvideval rutinskega presejalnega testa. Vendar pa se priporočila za odkrivanje sladkorne bolezni v nosečnosti vseeno razlikujejo in svetujejo določitev krvnega sladkorja na tešče vsem nosečnicam že ob prvem pregledu v nosečnosti. Pri tistih, ki imajo krvni sladkor na tešče povišan, je diagnoza nosečniške sladkorne bolezni potrjena že takoj. Pri tistih, kjer pa je krvni sladkor ob prvem pregledu v mejah normale, pa se po priporočilih svetuje posebno testiranje s 75 g sladkorja med 24. in 28. tednom nosečnosti. Ta specifičen test, imenovan oralni glukozno tolerančni test (OGTT), je ključen za dokončno potrditev ali izključitev bolezni. Zaradi morebitnih razlik med pravilnikom in priporočili včasih med nosečnicami prihaja do zmede, saj nekatere opravijo vse predvidene teste, druge pa morda samo nekatere.
Oral Glucose Tolerance Test (OGTT) Explained | OGTT Made Easy
Če je krvni sladkor na tešče povišan že ob prvem pregledu, je diagnoza nosečniške sladkorne bolezni potrjena. V primeru, ko je krvni sladkor ob prvem pregledu v mejah normale, pa se nadaljuje z nadaljnjim spremljanjem in izvedbo specifičnega testiranja.
Vzroki za nosečniško sladkorno bolezen
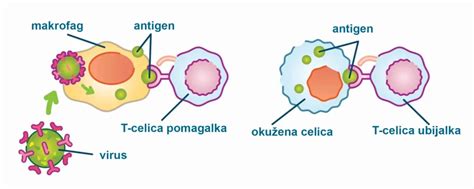
Nosečniška sladkorna bolezen nastane zaradi kombinacije več dejavnikov, med katerimi imajo ključno vlogo hormonske spremembe med nosečnostjo ter individualna odzivnost telesa. V osnovi gre za stanje, ko trebušna slinavka nosečnice ne zmore povečati izločanja inzulina v zadostni meri, da bi zadovoljila povečane potrebe organizma med nosečnostjo. Potrebe po inzulinu se v nosečnosti namreč bistveno povečajo, saj telo potrebuje več energije za rast in razvoj ploda. Kadar inzulin ni dovolj učinkovit ali ga ni dovolj, se sladkor (glukoza) kopiči v krvi, kar vodi do povišane ravni krvnega sladkorja.
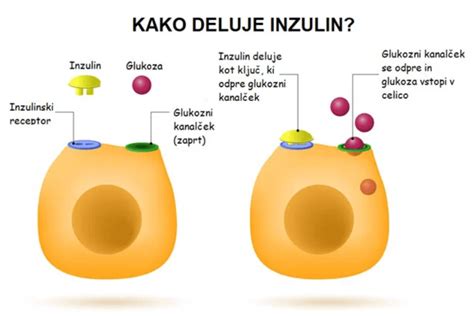
Drugi pomemben vzrok je lahko genetska predispozicija ali družinska anamneza sladkorne bolezni. Če je sladkorna bolezen prisotna v ožji družini ali med sorojenci, se tveganje za razvoj gestacijskega diabetesa pri nosečnici poveča. Poleg tega so pogostejši dejavniki tveganja tudi debelost ali prekomerna telesna teža nosečnice pred nosečnostjo. Telo, ki je že obremenjeno s prekomerno težo, ima lahko težave z učinkovitim izkoristkom inzulina. Včasih pa telo razvije tudi stanje, ko se tkiva organizma ne odzivajo več normalno na hormon inzulin, kar pomeni, da inzulin ne more več učinkovito opravljati svojih nalog pri presnovi glukoze. Vse te dejavnike je treba upoštevati pri celovitem razumevanju nastanka nosečniške sladkorne bolezni.
Dejavniki tveganja za gestacijski diabetes
Čeprav se lahko gestacijski diabetes pojavi pri vsaki nosečnici, obstajajo določeni dejavniki, ki povečajo verjetnost za njegov razvoj. Ti dejavniki tveganja vključujejo:
- Prekomerna telesna teža ali debelost pred nosečnostjo: Ženske, ki imajo že pred zanositvijo prekomerno telesno težo ali so debele, imajo večje tveganje za razvoj gestacijskega diabetesa.
- Družinska anamneza: Če je bila sladkorna bolezen prisotna v družini, še posebej pri starših ali bratih/sestrah, se poveča verjetnost za razvoj gestacijskega diabetesa.
- Nenavaden življenjski slog: Neaktiven življenjski slog, ki ga spremlja pomanjkanje redne telesne aktivnosti, je lahko dejavnik tveganja.
- Starost nosečnice: Ženske, starejše od 25 ali 30 let, imajo nekoliko večje tveganje.
- Prejšnja nosečnost z gestacijskim diabetesom: Če je nosečnica že imela gestacijski diabetes v prejšnji nosečnosti, je verjetnost, da se ponovi, večja.
- Določene etnične skupine: Nekatere etnične skupine imajo genetsko večje nagnjenosti k razvoju sladkorne bolezni, kar lahko vpliva tudi na pojav gestacijskega diabetesa.
- Visok krvni tlak ali srčne bolezni: Ženske, ki imajo že pred nosečnostjo ali med njo povišan krvni tlak ali druge srčno-žilne težave, so bolj izpostavljene tveganju.
- Sindrom policističnih jajčnikov (PCOS): Ženske s PCOS imajo pogosto težave z insulinsko rezistenco, kar poveča tveganje za gestacijski diabetes.
- Večplodna nosečnost: Nosečnost z dvojčki ali več plodovi lahko poveča obremenitev telesa in posledično tveganje.
Pomembno je, da se nosečnice zavedajo teh dejavnikov tveganja in se o njih pogovorijo s svojim zdravnikom ali ginekologom, da se lahko sprejmejo ustrezni preventivni ukrepi.
Simptomi nosečniške sladkorne bolezni
V večini primerov nosečniška sladkorna bolezen ne povzroča izrazitih ali opaznih simptomov. To je eden od razlogov, zakaj so presejalni testi v nosečnosti tako pomembni. Vendar pa nekatere ženske lahko doživijo blage znake, ki bi lahko nakazovali na težave z uravnavanjem krvnega sladkorja. Ti vključujejo:
- Povečana žeja: Nenehen občutek žeje, ki ga ni mogoče potešiti.
- Pogostejše uriniranje: Potreba po pogostem obisku stranišča, tudi ponoči.
- Utrujenost: Nenavadna ali pretirana utrujenost, ki ni povezana z običajnimi nosečniškimi spremembami.
- Slabost: Občutek slabosti ali neprestanega nelagodja.
Pomembno je poudariti, da ti simptomi niso specifični samo za gestacijski diabetes in se lahko pojavljajo tudi pri drugih stanjih med nosečnostjo. Zato je ključnega pomena, da se ob pojavu teh ali kakršnih koli drugih nenavadnih znakov nosečnica posvetuje s svojim zdravnikom. Posebej izrazit signal lahko predstavlja še posebej močna rast otroka, kar je lahko posledica povišanih ravni glukoze v materini krvi.
Kako nosečniška sladkorna bolezen vpliva na nosečnico in plod?
Če nosečniške sladkorne bolezni ne odkrijemo ali je ne zdravimo ustrezno, lahko povzroči resne zaplete tako za nosečnico kot za plod.
Zapleti za nosečnico:
- Povišan krvni tlak in preeklampsija: Visoke ravni krvnega sladkorja lahko prispevajo k razvoju povišanega krvnega tlaka med nosečnostjo, kar lahko napreduje v preeklampsijo. Preeklampsija je resno stanje, ki lahko ogrozi življenje matere in otroka, saj vpliva na ključne organe, kot so ledvice in jetra, ter lahko povzroči odpoved organov. Simptomi preeklampsije vključujejo močne glavobole, motnje vida, bolečine v zgornjem delu trebuha in nenadno otekanje obraza ali rok.
- Okužbe sečil: Nosečnice z gestacijskim diabetesom imajo povečano nagnjenost k vnetjem in okužbam, še posebej okužbam sečil. Te okužbe lahko vodijo do prezgodnjih popadkov in prezgodnjega poroda.
- Prezgodnji porod: Zaradi zapletov, kot so povišan krvni tlak, preeklampsija ali okužbe, se lahko pojavi potreba po prezgodnjem porodu, kar predstavlja tveganje za novorojenčka.
- Povečana količina plodovnice (polihidramnij): Odvečna plodovnica lahko povzroči nelagodje, težave z dihanjem in poveča tveganje za prezgodnji porod ali zaplete med porodom.
- Potreba po carskem rezu: Zaradi večje telesne teže otroka ali drugih zapletov je pri ženskah z gestacijskim diabetesom pogosteje potrebna operacija s carskim rezom.
Zapleti za plod:
- Prekomerno kopičenje maščobnega tkiva in povečanje organov: Ko materin krvni sladkor naraste, glukoza prosto prehaja skozi posteljico v otrokov krvni obtok. Otrokov organizem se na to odzove s povečano proizvodnjo inzulina, ki je hormon, ki spodbuja rast. Posledica tega je čezmerno kopičenje maščobnega tkiva, povečanje nekaterih notranjih organov (kot so jetra in srce) ter pospešena rast celotnega otroka.
- Makrosomija (velik otrok ob rojstvu): Novorojenčki, rojeni materam z neurejeno nosečniško sladkorno boleznijo, imajo pogosto porodno težo večjo od 4000 gramov. Ta povečana telesna teža predstavlja veliko tveganje za porodne poškodbe, kot so zlomi kosti, poškodbe živcev ali zastoj ramen med vaginalnim porodom.
- Porodni zapleti: Zaradi velikosti otroka se poveča možnost za uporabo porodne vakuumske ekstrakcije ali carskega reza.
- Hipoglikemija po porodu: Po rojstvu lahko novorojenček, ki je bil izpostavljen visoki ravni inzulina v maternici, doživi hipoglikemijo (prenizko raven krvnega sladkorja). To je posledica prilagajanja otrokovega telesa na visoke ravni glukoze med nosečnostjo.
- Neonatalna zlatenica: Ti dojenčki lahko trpijo zaradi neonatalne zlatenice, ki nastane zaradi povečanega razpada rdečih krvnih celic in kopičenja bilirubina.
- Dihalne stiske: Nedozorelost pljuč ali drugi zapleti lahko povzročijo dihalne težave pri novorojenčku.
- Moteno delovanje notranjih organov: Lahko pride do neravnovesja elektrolitov, kot je prenizka raven magnezija ali kalcija v krvi.
- Povečano tveganje za poznejše zdravstvene težave: Otroci, rojeni materam z gestacijskim diabetesom, imajo povečano tveganje za razvoj debelosti in sladkorne bolezni tipa 2 v kasnejšem življenju.
- Plodova smrt: V skrajnih in nezdravljenih primerih lahko neurejena nosečniška sladkorna bolezen vodi do plodove smrti pred ali tik po rojstvu.
Zato je izjemno pomembno, da se nosečniška sladkorna bolezen diagnosticira čimprej in da se z ustreznim zdravljenjem zagotovi optimalna rast in razvoj otroka ter minimizira tveganje za zaplete.
Zdravljenje nosečniške sladkorne bolezni
Zdravljenje nosečniške sladkorne bolezni je usmerjeno predvsem v uravnavanje ravni krvnega sladkorja, da se preprečijo morebitni zapleti. V večini primerov je bolezen mogoče uspešno obvladati z nefarmakološkimi ukrepi, ki se osredotočajo na spremembe v življenjskem slogu.
1. Prehrana z nizkim glikemičnim indeksom:
Ključni del zdravljenja je natančno predpisana prehrana, ki temelji na principih nizkega glikemičnega indeksa. To pomeni uživanje živil, ki počasi sproščajo sladkor v kri in tako preprečujejo nenadne dvige ravni glukoze. Priporoča se razdelitev prehrane na šest manjših obrokov dnevno, kar pomaga ohranjati stabilno raven krvnega sladkorja skozi ves dan. Ta pristop je najbolj varen za otroka, saj inzulin, ki se uporablja za zdravljenje, ne prehaja skozi posteljico. Vendar pa je upoštevanje teh prehranskih priporočil lahko izziv, še posebej med delovnim časom.

2. Telesna dejavnost:
Redna telesna dejavnost, prilagojena nosečnici, je prav tako pomemben del zdravljenja. Nežne dejavnosti, kot so hoja, plavanje ali predporodna joga, lahko pomagajo znižati krvni sladkor in izboljšati občutljivost telesa na inzulin. Pomembno je, da se pred začetkom kakršne koli nove telesne dejavnosti nosečnica posvetuje s svojim zdravnikom ali ginekologom.
3. Farmakološko zdravljenje (inzulin):
Če spremembe v prehrani in telesni dejavnosti niso dovolj za uravnavanje krvnega sladkorja, je v nekaterih primerih potrebno zdravljenje z inzulinom. Inzulin je hormon, ki ga telo potrebuje za uravnavanje krvnega sladkorja. V nosečnosti se inzulin uporablja kot varno in učinkovito sredstvo, saj ne prehaja skozi posteljico in tako ne vpliva neposredno na plod. Zdravljenje zЯкщо te spremembe ne znižajo krvnega sladkorja, boste morali jemati tudi zdravila. Prav tako vas bodo med nosečnostjo in porodom pozorneje spremljali, da bi preverili morebitne težave.
Dolgoročne posledice nosečniške sladkorne bolezni
Nosečniška sladkorna bolezen lahko ima tudi dolgoročne posledice za zdravje ženske. Ženske, ki so imele gestacijski diabetes, imajo namreč bistveno povečano tveganje za razvoj sladkorne bolezni tipa 2 v prihodnjih letih. Študije kažejo, da se to tveganje lahko giblje med 35 % in 60 % v obdobju 10 do 20 let po nosečnosti. Zato je po porodu ključnega pomena nadaljnje spremljanje ravni krvnega sladkorja. Prvi odvzem krvi se opravi takoj po porodu, ponovno pa čez 6 do 12 tednov. Priporoča se tudi redno presejanje za sladkorno bolezen na vsake tri leta pri ženskah, ki so imele nosečnostno sladkorno bolezen, da se lahko pravočasno ukrepa ob morebitnem razvoju bolezni.
Nosečniška sladkorna bolezen se praviloma ponovi v naslednji nosečnosti. Nosečniško sladkorno bolezen ima približno 4 % vseh nosečnic. Prvič se pojavi med nosečnostjo, ko se zaradi nosečniških hormonov pojavijo motnje presnove glukoze. Preveč sladkorja v metabolizmu nosečnice povečuje tveganje za visok krvni tlak. Iz tega se lahko razvije tudi preeklampsija. Nosečnice, ki imajo nosečniški diabetes, so na splošno izpostavljene večjemu tveganju za okužbo ali vnetje, na primer sečil, kar lahko privede do prezgodnjega poroda ali predčasnih popadkov.
Preprečevanje nosečniške sladkorne bolezni
Čeprav ni vedno mogoče popolnoma preprečiti gestacijskega diabetesa, lahko z zdravim načinom življenja pomembno zmanjšate tveganje. Ključni dejavniki za zmanjšanje tveganja vključujejo:
- Uravnotežena prehrana pred nosečnostjo: Zagotavljanje zdrave in uravnotežene prehrane, ki vsebuje veliko sadja, zelenjave, polnozrnatih žitaric in pustih beljakovin, pred zanositvijo.
- Redna telesna aktivnost pred nosečnostjo: Ohranjanje redne telesne aktivnosti pred zanositvijo pomaga pri vzdrževanju zdrave telesne teže in izboljšuje občutljivost na inzulin.
- Ohranjanje zdrave telesne teže pred nosečnostjo: Zmanjšanje ali ohranjanje zdrave telesne teže pred zanositvijo je eden najpomembnejših ukrepov za zmanjšanje tveganja.
- Uravnotežena prehrana med nosečnostjo: V času nosečnosti je pomembno nadaljevati z zdravo in uravnoteženo prehrano, ki ne povzroči zvišanja krvnega sladkorja na nevarne ravni.
- Redna telesna aktivnost med nosečnostjo: Nadaljevanje z zmernimi in varnimi telesnimi aktivnostmi med nosečnostjo, kot so hoja ali plavanje, lahko pomaga pri nadzoru ravni krvnega sladkorja.
Zavedanje o teh ukrepih in njihovo upoštevanje lahko bistveno pripomore k zmanjšanju verjetnosti za razvoj gestacijskega diabetesa in k bolj zdravi nosečnosti.
tags: #nosecniska #sladkorna #otroci
