Ženski reprodukcijski sistem je kompleksen mehanizem, ki omogoča nastajanje potomcev. Sestavljen je iz notranjih in zunanjih spolnih organov, ki sodelujejo v procesu razmnoževanja. Med notranje organe spadajo maternica, jajcevoda in jajčnika, med zunanje pa deli vulve, vključno s sramnimi ustnicami in klitorisom. Ključni del tega sistema, ki povezuje maternico z nožnico, je maternični vrat, znan tudi kot cervix. Njegovo zdravje je bistveno za reproduktivno funkcijo in splošno dobro počutje žensk.
Anatomija in funkcija ženskega reproduktivnega sistema
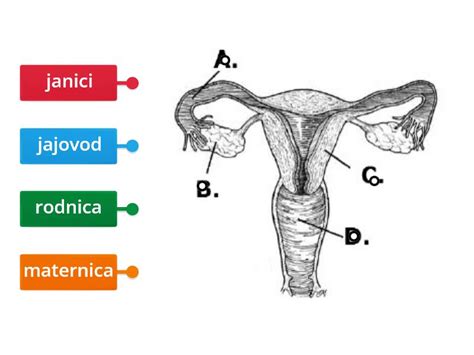
Ženski reprodukcijski sistem je ob rojstvu nezrel in se v puberteti razvije do zrelosti, da lahko proizvaja zrele spolne celice in donosi plod. Notranji spolni organi so maternica, dva jajcevoda in dva jajčnika. Maternica ali uterus sprejme zarodek, ki se razvije v plod. Nožnica in maternica proizvajata tudi vaginalne in maternične izločke, ki pomagajo pri prehodu sperme v jajcevode. Jajčnika proizvajata jajčne celice (jajčeca).
Zunanje spolne organe imenujemo tudi spolovila ali genitalije, to pa so deli vulve, vključno s sramnimi ustnicami, ščegetavčkom (klitorisom) in vaginalno odprtino.
Jajčnika v določenih razmikih sproščata jajčeca, ki potujejo skozi jajcevod v maternico. Oploditev se običajno zgodi v jajcevodu in pomeni začetek embriogeneze. Nato se zigota razdeli na dovolj generacij celic, da nastane blastocista, ki se vsadi v steno maternice. S tem se začne obdobje nosečnosti in zarodek se bo naprej razvijal do polne donositve.
Nožnica je fibromuskularni (sestavljen iz vlaknastega in mišičnega tkiva) kanal, ki vodi od zunanje strani telesa do vratu maternice. V kontekstu nosečnosti se imenuje tudi porodni kanal. Nožnica med spolnim odnosom sprejme moški spolni ud, penis.
Maternični vrat: Poseben pomen in struktura
Maternični vrat je vrat maternice, spodnji, ozki del, kjer se ta spaja z zgornjim delom nožnice. Je valjaste ali stožčaste oblike in štrli skozi zgornjo sprednjo vaginalno steno. Vidna je približno pol njegove dolžine, preostanek leži nad nožnico zunaj pogleda. Maternični vrat meri v dolžino od tri do štiri cm, v premeru pa ima 2,5 cm. Zgrajen je iz mišičnega in vezivnega tkiva. Spodnji segment sega v nožnico. Cervikalni kanal povezuje maternično votlino z nožnico. Velikost, oblika in zgled materničnega vratu se s starostjo spreminjajo; odvisni so od števila porodov, hormonskega dogajanja, uporabe hormonske kontracepcije.

Maternica ali uterus je glavni ženski reprodukcijski organ. Maternica zagotavlja mehansko zaščito, prehransko podporo in odstranjevanje odpadkov za razvijajoči se zarodek (od 1. do 8. tedna) in plod (od 9. tedna do poroda). Maternica vsebuje tri suspenzorne vezi, ki pomagajo stabilizirati položaj maternice in omejujejo njen obseg gibanja. Uterosakralne vezi preprečujejo, da bi se telo premaknilo navzdol in naprej. Okrogle vezi omejujejo gibanje maternice navzad. Maternica je mišičast organ v obliki hruške. Njegova glavna naloga je sprejeti oplojeno jajčno celico, ki se vsadi v endometrij, in se prehranjuje iz krvnih žil, ki se razvijejo izključno v ta namen. Oplojena jajčna celica postane zarodek, se razvije v plod in ostane v maternici do poroda.
Jajcevoda sta dve cevi, ki vodita iz jajčnikov v maternico. Ob zrelosti jajčne celice se folikel in stena jajčnika pretrgata, tako da se jajčna celica sprosti in vstopi v jajcevod. Po njem potuje proti maternici, pri čemer jo potiskajo premiki migetalk na notranji steni jajcevoda. To potovanje traja nekaj ur ali dni. Če se jajčna celica v jajcevodu oplodi, se po prihodu v maternico vgnezdi v endometrij, kar imenujemo začetek nosečnosti.
Jajčnika sta majhna organa blizu stranskih sten medenične votline. Odgovorna sta za proizvodnjo jajčnih celic (jajčnih celic) in izločanje hormonov. Proces sprostitve jajčne celice (ovuma) se imenuje ovulacija. Po ovulaciji jajcevod zajame jajčece in ga prenese do maternice, ob čemer ga občasno oplodi prihajajoča semenčica. Jajčece med oploditvijo sprosti nekatere molekule, ki so pomembne za usmerjanje semenčice, in omogoči, da se površina jajčeca pritrdi na površino semenčice. Nato lahko absorbira semenčico in začne se oploditev.

Genetski spol ploda ob spočetju določajo kromosomske značilnosti. Natančneje gre pri tem za 23. par kromosomov, ki se podeduje. Ker materino jajčece vsebuje kromosom X, očetova sperma pa kromosom X ali Y, določi spol ploda moški. Če plod po očetu podeduje kromosom X, bo plod ženskega spola. V tem primeru testosteron ne nastaja in Wolffov kanal obliterira, zato se bo v ženske spolne kanale razvil Müllerjev kanal. Ščegetavček je ostanek Wolffovega kanala. Če pa plod po očetu podeduje kromosom Y, bo plod moški.
Patološke spremembe materničnega vratu
Patologija materničnega vratu med nosečnostjo je bolezenska sprememba, ki jo zdravnik opazi pri ginekološkem pregledu v zrcalih ali jo ugotovi na osnovi citološkega izvida brisa materničnega vratu. V nosečnosti se na materničnem vratu lahko pojavijo povsem fiziološke spremembe, kot sta decidualni polip ali decidoza, ki ju prepoznamo po drugačnem, belo-rumeno obarvanem epiteliju ali po izraziti hiperplaziji žlez. Nosečnica lahko opazi krvavitve iz nožnice, zaradi česar je zaskrbljena. Treba ji je natančneje pojasniti dogajanje v nosečnosti.
Z ustreznimi preiskavami ginekolog ugotavlja stopnjo tveganja za razvoj raka na materničnem vratu. S citološkim brisom materničnega vratu (presejalnim testom) tako ocenjuje različne stopnje predrakavih sprememb. Za potrditev citološke diagnoze mora opraviti še dodatne preiskave. Nosečnico ginekolog običajno napoti v kolposkopsko ambulanto, v kateri z natančnim pregledom, s kolposkopom, izključijo ali potrdijo rakave spremembe. Običajno ponovno odvzamejo bris materničnega vratu - BMV - za citološko preiskavo in bris za dokaz onkogenih tipov virusa HPV ter opravijo ciljano biopsijo. Preiskavo naj bi opravil izkušen kolposkopist. Nosečnici mora natančno razložiti diagnostične postopke in pred pregledom pridobiti njeno soglasje. Dobro je vedeti, da kolposkopija (ogledovanje materničnega vratu) sicer ne vpliva na potek nosečnosti. Dokazano je tudi, da nosečnost ne pospeši prehoda predrakavih sprememb materničnega vratu v invazivnega raka.
Spremembe na materničnem vratu med nosečnostjo lahko razdelimo v dve skupini:
- Vnetne spremembe (cervicitisi): Te povzročajo bakterije ali virusi, kot je herpes virus HSV. Spremlja jih obilen izcedek iz nožnice, lahko se pojavijo mehurčki, napolnjeni s tekočino (vezikule), in razjede ali erozije na površini epitelija.
- Predrakave spremembe: Delež nosečnic s patološkimi brisi v tej skupini je od pet- do osemodstoten, incidenca raka na materničnem vratu pa je od 1,5 do 12 primerov na 100.000 nosečnic. S brisi citolog ugotavlja bolezenske celične spremembe: ploščate intraepitelijske lezije (PIL) in cervikalne glandularne intraepitelijske lezije (CIGN) ter invazivnega raka. Citolog na osnovi patomorfoloških kriterijev oceni stopnjo lezije in nepravilnosti jedra - diskariozo.
V nosečnosti se volumen materničnega vratu poveča, tkivo se zrahlja. Poveča se ožiljenost, spremeni se barva, maternični vrat postane lividen, vijolično obarvan. Epitelij izloča več sluzi, postane »hiperplastičen«. Epitelij iz cervikalnega kanala se izviha proti zunanjemu delu materničnega vratu. Kot smo že omenili, v nosečnosti pri pregledu lahko na materničnem vratu opazimo decidualne polipe, ki lahko povzročajo krvavitve. Maternični vrat je v nosečnosti zelo prekrvljen in zato zelo ranljiv. Opisane spremembe se dogajajo do 32. tedna nosečnosti in izginejo po porodu.
Vaginitis in bakterijska vaginoza
Vaginitis je vnetje nožnice in je v veliki meri posledica okužbe. Je najpogostejše predstavljeno ginekološko stanje. Težko je določiti katerega koli organizma, ki je najbolj odgovoren za vaginitis, ker se razlikuje glede na starost, spolno aktivnost in način mikrobne identifikacije. Vaginitisa ne povzroči nujno spolno prenosljiva okužba, saj obstaja veliko nalezljivih povzročiteljev, ki izkoriščajo bližino sluznic in izločkov.
Bakterijska vaginoza je polimikrobna, prisotne so številne vrste bakterij. Diagnozo bakterijske vaginoze postavimo, če so prisotna tri od naslednjih štirih meril: (1) tanek homogeni izcedek, (2) pH 4,5 v nožnici, (3) epitelijske celice v nožnici z bakterijami, pritrjenimi nanje, ali (4) vonj po ribah. Povezana je z večjim tveganjem za druge okužbe genitalnega trakta. Je pogost vzrok za razdraženo nožnico in po podatkih centrov za nadzor in preprečevanje bolezni jo vsaj enkrat v življenju preboli vsaj 75 % odraslih žensk.
Glivične okužbe povzroča čezmerno razraščanje glivic v nožnici, imenovanih Candida. Glivične okužbe običajno nastanejo zaradi neravnovesja pH v nožnici, ki je običajno kisel. Vzrok so lahko tudi drugi dejavniki, kot so nosečnost, sladkorna bolezen, oslabljen imunski sistem, tesno prilegajoča se oblačila ali prhanje. Simptomi glivičnih okužb vključujejo srbenje, pekoč občutek, draženje in bel skutni izcedek iz nožnice. Ženske so poročale tudi, da imajo boleče spolne odnose in uriniranje. Če vzamemo vzorec vaginalnih izločkov in jih postavimo pod mikroskop za dokazovanje kvasovk, lahko diagnosticiramo okužbo s kvasom.
Preventiva in odkrivanje raka materničnega vratu
Rak materničnega vratu je med raki izjema, saj o njem vemo dovolj, da lahko preprečimo skoraj vsak nov primer tega raka. Ženske, ki redno hodijo na presejalne preglede, imajo kar 70-80 % manjšo verjetnost, da bodo kadarkoli zbolele za rakom materničnega vratu. Prav tako ženske, ki so bile cepljene proti HPV še pred prvo okužbo.
Novinarska konferenca o cepljenju proti HPV
Ker se prvi simptomi in znaki RMV pojavijo večinoma šele takrat, ko so celice na materničnem vratu že rakave in rak razširjen, so redni preventivni ginekološki pregledi za zgodnje odkrivanje predrakavih sprememb nujni. Ginekologi s presejanjem zdravih žensk odkrijejo velik delež predrakavih sprememb pravočasno, še preden se razvije rak.
Bris materničnega vratu je osnovna preiskava za uspešno odkrivanje predrakavih sprememb in začetnega raka materničnega vratu. Je enostaven in neboleč odvzem brisa celic materničnega ustja (cerviks) pri ginekološkem pregledu. Bris materničnega ustja je sestavni del preventivnega ginekološkega pregleda za preprečevanja raka materničnega vratu. Ginekolog z lesenim loparčkom in krtačko podrsa po površini in vhodu v maternično ustje, da dobi vzorec celic iz njune površine. Odvzete celice nanese na objektno stekelce in jih pripravi za kasnejše obarvanje in pregled v laboratoriju. Odvzem in pregled celic v brisu materničnega vratu se imenuje po grškem zdravniku Georgu Papanicolaouu tudi "test po Papanicolaouu" ali kratko test PAP. Z odvzemom BMV pri zdravi ženski, ki je brez simptomov, odkrijemo zgodnje, predrakave spremembe in jih uspešno zdravimo.
Bris materničnega vratu pregledajo in ocenijo v citopatološkem laboratoriju. Številke, ki so na citološkem izvidu, so v šifre spremenjena imena celičnih sprememb in niso povezana s stopnjo patoloških sprememb. Namenjene so izključno računalniški obdelavi. Zato ne povedo, kako hude so spremembe.
Negativen izvid: Se deli v dve podskupini:
- Normalen bris - celice v brisu niso spremenjene.
- Neneoplastične spremembe - v brisu so samo vnetne ali druge spremembe, ki niso nevarne za raka materničnega vratu.V Sloveniji je pri okrog 95 % žensk, ki hodijo na redne presejalne preglede, izvid brisa materničnega vratu negativen. Pri njih je priporočen ponoven presejalni pregled čez tri leta. Vstopnicam v program ZORA ali ponovnim vstopnicam (ženskam, ki niso imele presejalnega brisa materničnega vratu že vsaj 5 let) se priporoča, da prva dva presejalna pregleda opravijo v razmiku enega leta, naslednje presejalne preglede pa na tri leta. Ne glede na izvid presejalnega brisa se ženska kadarkoli lahko naroči pri ginekologu, če ima težave.
Patološki izvid: Okoli 5 % žensk ima patološki izvid presejalnega brisa. Celice v brisu so lahko blago ali huje spremenjene. Blage spremembe so prisotne v okoli 4 % brisov, hude pa v okoli 1 %. Nadaljnji postopki so različni, zato je v primeru patološkega izvida brisa materničnega vratu zelo pomembno ugotoviti, za kakšne spremembe gre.
- Patološki izvidi nizke stopnje (blage celične spremembe):
- APC-N, kar pomeni Atipične Ploščate Celice, Neopredeljene.
- PIL-NS, kar pomeni Ploščatocelična Intraepitelijska Lezija Nizke Stopnje.Pri obeh izvidih gre le za blage celične spremembe, zato je potreben kontrolni ginekološki pregled čez šest mesecev. Takrat ponovno odvzamejo bris materničnega vratu, lahko pa tudi bris za triažni test HPV. Triažni test HPV delajo pri vseh ženskah z APC-N in pri ženskah po 35. letu starosti s PIL-NS.Izvid AŽC-N (pomeni Atipične Žlezne Celice, Neopredeljene) je zelo redek. Kaže na blage spremembe v materničnem kanalu, kjer je izvid brisa materničnega vratu manj zanesljiv, zato so potrebni dodatni diagnostični postopki. Ginekologinja ali ginekolog vam bo pojasnil, kako bo ukrepal pri takem izvidu.
- Patološki izvidi visoke stopnje (hujše celične spremembe):
- APC-VS, kar pomeni Atipične Ploščate Celice, pri katerih ni mogoče izključiti sprememb Visoke Stopnje.
- PIL-VS, kar pomeni Ploščatocelična Intraepitelijska Lezija Visoke Stopnje.Pri obeh izvidih praviloma priporočamo kolposkopijo in tudi zdravljenje, če je potrebno.Izvid AŽC-VN je redek, pomeni pa Atipične Žlezne Celice, Verjetno Neoplastične. Gre za žlezne celične spremembe, ki so zelo verjetno visoke stopnje. Tudi v tem primeru bodo potrebni dodatni diagnostični postopki, kot sta kolposkopija in abrazija materničnega kanala.
- Patološki izvidi nizke stopnje (blage celične spremembe):
Patološki izvid ne pomeni, da ima ženska raka! Ženske s patološkim izvidom brisa materničnega vratu potrebujejo dodatne teste v skladu s sodobnimi strokovnimi smernicami. Če so spremembe blage je priporočen kontrolni pregled čez pol leta, večina blagih sprememb v tem času spontano izzveni in ženske ne potrebujejo zdravljenja. Rak materničnega vratu raste počasi in rabi več let, da napreduje iz predrakave v rakavo obliko. Pregled brisa materničnega vratu je zanesljiv in v 80-90 % primerov prepreči raka.
Oceno celic v brisu včasih otežuje ali celo prepreči slab vzorec: zgodi se, da je celic v brisu premalo ali so pomešane z izcedkom ali krvjo. V takem primeru boste povabljeni na ponovni pregled. Nemogoče je povsem izključiti tudi zmotno oceno ocenjevalca. Kljub negativnemu izvidu testa PAP pa bodite pozorni na kakršne koli spremembe in težave.
Diagnostika in zdravljenje predrakavih sprememb
Za diagnozo predrakavih sprememb patologi uporabljajo novo klasifikacijo Svetovne zdravstvene organizacije, objavljeno leta 2014, ki je nadomestila staro klasifikacijo cervikalne intraepitelijske neoplazije (CIN):
- Predrakave spremembe ploščatih celic imenujemo CIN/PIL (cervikalna intrepitelijska neoplazija/ploščatocelična intraepitelijska lezija).
- Predrakave spremembe žleznih celic pa AIS (adenokarcinom in situ).
Pri predrakavih spremembah (CIN/PIL ali AIS) so celice spremenjene, vendar so spremembe omejene le na krovno tkivo (epitel), niso invazivne, ne zasevajo in ne segajo v globino. Pri začetnem raku materničnega vratu spremenjene celice rastejo v globino, invazivno, pod krovno tkivo, vendar ne zasevajo. Pri napredovalem raku materničnega vratu pa lahko pride tudi do zasevkov v druge organe, npr. v bezgavke.
Poznamo več stopenj predrakavih sprememb:
- CIN 1/PIL nizke stopnje (PIL-NS): Spremembe celic so blage.
- CIN 2/PIL visoke stopnje (PIL-VS): Spremembe celic so zmerne.
- CIN 3/PIL visoke stopnje (PIL-VS): Spremembe celic so hude.
- AIS: Spremembe celic so hude, spremenjene so žlezne celice.
Obravnava žensk s predrakavimi spremembami je različna glede na stopnjo sprememb:
- Predrakave spremembe nizke stopnje PIL-NS (CIN 1): V večini primerov spontano izzvenijo brez zdravljenja v enem do dveh letih, zato se teh sprememb praviloma ne zdravi. Priporočen je kontrolni pregled s triažnim testom HPV. Zdravljenje je priporočeno le, če spremembe PIL-NS vztrajajo ali napredujejo v PIL-VS.
- Predrakave spremembe visoke stopnje PIL-VS (CIN 2 in CIN 3) ter AIS: Se praviloma zdravi. Pri veliki večini teh sprememb je z enostavnim operativnim postopkom možno spremenjeno tkivo v celoti odstraniti, pri čemer se kakovost življenja ženske in pričakovano trajanje življenjske dobe ne spremenita. Predrakave spremembe zdravijo ginekologi operaterji z manjšimi operativnimi posegi, kot so ekscizija LLETZ (izrez z električno zanko, ki ga naredijo največkrat), konizacija (stožčast izrez s skalpelom) materničnega vratu ali redkeje destrukcija (uničenje). Izvajajo se ambulantno ali med kratko hospitalizacijo z uporabo lokalne ali splošne anestezije.
Vpliv materničnega vratu na uporabo menstrualne skodelice
Pri uporabi menstrualne skodelice je pomembno, da se ženske pobliže spoznajo s svojim materničnim vratom in mišicami medeničnega dna. Maternični vrat namreč vpliva na to, kam v nožnici bomo menstrualno posodico namestile, da bo učinkovito in brez neprijetnega občutka opravljala svojo nalogo. Menstrualna kri se skozi luknjico na materničnem vratu odvaja v nožnico, kjer jo ujame in zadrži menstrualna skodelica. Namestitev menstrualne čašice je zato odvisna od lokacije materničnega vratu, saj jo namestimo nekaj centimetrov pod maternični vrat - manj globoko, kot običajno namestimo tampone. Če je skodelica nameščena previsoko, lahko pritiska na maternični vrat in tako povzroči nelagodje ali celo rahlo bolečino. Izliv krvi mimo menstrualne skodelice je pogostejši pri ženskah, ki skodelico namestijo previsoko.

Šibkost materničnega vratu (insuficienca)
Kaj povzroča šibkost materničnega vratu, ni dobro znano. Maternični vrat se lahko poškoduje med prejšnjimi porodi. Mnoge ženske nimajo simptomov, dokler ne pride do prezgodnjega poroda. Druge zaznajo simptome prej. Insuficienca materničnega vratu se običajno ne ugotovi, dokler ne pride do prezgodnjega poroda. Ob sumu na insuficienco materničnega vratu se opravi ultrazvočna slika z transvaginalnim ultrazvokom. Če ultrazvok pokaže, da ima ženska kratek maternični vrat, lahko zdravniki skrbno pazijo na znake prezgodnjega poroda.
Da se ne bi prehitro odprl, lahko šibek maternični vrat zašijejo. Postopek se imenuje cerklaža. Opravi se ga pri ženskah, ki so že imele dva poroda v drugem trimesečju. Navadno se ga opravi v prvem trimesečju. Cerklažo se lahko opravi tudi pred 24. tednom. Pred postopkom ženska dobi splošni ali lokalni anestetik. Ponavadi vstavijo instrumente skozi vagino, da namestijo šive. Če obstaja sum na prezgodnji porod po 22. do 23. tednu nosečnosti, lahko predpišejo kortikosteroide (za pomoč pri zorenju plodovih pljuč) in svetujejo mirovanje v postelji.
Prolaps maternice
Prolaps je premik katerega koli organa v telesu naprej ali navzdol zaradi oslabitve mišic. Najpogostejši je pri maternici in nožnici, še posebno po obdobju menopavze. V tem obdobju mišice in vezi zaradi hormonskih sprememb postanejo ohlapnejše. Ženska najprej zazna nelagodno počutje, bolečine v križu, pridruži se lahko tudi inkontinenca. Težave s povešeno maternico ima okoli petina žensk. Težave so lahko sicer precej neprijetne, večinoma pa niso neposredno nevarne. Povešena maternica pomeni, da je maternica anatomsko ponižana, da so se mišice medeničnega dna raztegnile. Pri ponižani maternici lahko ženska občuti tiščanje navzdol, prisoten je občutek, da ima v nožnici žogo. Težave so najbolj očitno pojavljajo pri povečanem pritisku v trebuhu, na primer, ko se napenjamo ali kihnemo. Če je ob tem ponižana tudi sprednja stena nožnice, lahko pride do stresne inkontinence - uhajanja urina. Ob očitnih znakih lahko težavo hitro prepoznamo, kadar pa gre samo za anatomsko ponižanje maternice brez kliničnih težav, je to možno odkriti pri ginekološkem pregledu. Prolaps maternice pomeni skrajno stopnjo, ko maternica popolnoma pride ven iz nožnice. Ženska jo lahko celo vidi skozi zunanje sramne ustnice. Stopnja pred tem je, ko je možno otipati maternični vrat v nožnici. Maternica je v tem primeru delno povešena in lahko za seboj vleče tudi nožnico, sečni mehur in zadnje črevo.

Neposredni vzrok za prolaps maternice je ohlapnost nožničnih mišic. Glavni razlog za zdrk maternice je predhodna poškodba mišic medeničnega dna med porodom. Med najpogostejšimi vzroki je nosečnost oziroma porod, še posebej, če je naporen, dolgo trajajoč in je otrok velik. Povešena maternica se sicer ne pojavi nujno takoj po porodu, to se lahko zgodi tudi po več letih. Drugi vzroki so še čezmerna telesna teža in nekatere športne dejavnosti ali fizično delo, ki lahko dodatno zmanjšajo statiko medeničnih organov. V menopavzi na povešeno maternico vplivajo tudi hormoni. S starostjo se povečuje verjetnost za povešeno maternico. Stanje se poslabša v menopavzi, ker je vse manj estrogenske podpore iz jajčnika. Ko jajčniki ne izločajo več ženskih spolnih hormonov (estrogena), to vpliva na moč mišic in vezivnega tkiva.
Ženske s povešeno maternico in raztegnjeno nožnico se soočajo tudi s stresno urinsko inkontinenco. Težave so pogosto povezane z odvajanjem vode, uhajanjem in/ali zastajanjem vode. Ženska opazi, da težko zadržuje vodo, pogosto hodi na stranišče ali pa ji ob telesnem naporu, kašljanju ali kihanju nekaj kapljic vode uide.
Zdravljenje in preventiva prolapsa
Pri zdravljenju začetnih in lažjih oblik je zelo uspešna uporaba električne stimulacije s posebnimi vaginalnimi elektro stimulatorji, magnetnim stolom in laserjem. Laser je neboleča metoda, ki stimulira kolagena vlakna, da se vezivo ojača. Z magnetom stimuliramo mišice medeničnega dna. Če s telovadbo in neinvazivnimi metodami nismo uspešni ali pa je težava že zelo napredovala, svetujemo operativno zdravljenje.
Najučinkovitejše je kirurško zdravljenje, pri čemer kirurgi maternico odstranijo, še posebno, če gre za ženske, ki niso več v rodni dobi. Operativno povešeno maternico in ohlapno nožnico zdravimo s sprednjo in zadnjo vaginalno plastiko, maternico lahko odstranimo ali opravimo operacijo, kjer s trakci zvišamo položaj maternice. Za operativno terapijo je potrebna lokalna in/ali splošna anestezija.
Pomembna je preventiva. Priporoča se zdrava prehrana, redna zmerna telesna vadba ter ohranjanje ustrezne telesne teže. Hrana, bogata z antioksidanti, in uživanje kolagena lahko ugodno vplivajo na statiko maternice in nožnice. Priporoča se telesna dejavnost, pri kateri se ne poveča pritisk na medenično dno.
Keglove vaje v primeru zategnjenih mišic medeničnega dna lahko stanje poslabšajo. Poseben trening mišic medeničnega dna potrebujemo zgolj v primeru razvlečenega vezivnega tkiva in mišičnih ovojnic, vendar tudi tak trening ne pomeni zgolj krčenja omenjenih mišic, ampak tudi elastično podaljševanje ob vdihu. Zato je pri reševanju prolapsa ključnega pomena, da najprej naslovimo pravilno dihanje s trebušno prepono, medrebrnimi mišicami in mišicami medeničnega dna ter hkrati telesno držo. Pomembni so še način vstajanja, dvigovanja, sedenja, kašljanja in celo opravljanja dolge potrebe. Ključnega pomena so telesna drža, lega notranjih organov in način dihanja - sploh pri naporu. Pomemben je vsak dvig s stola, čeprav morda ne čutimo simptomov. Vedno moramo tik pred gibom nežno izdihniti. Slaba telesna drža, sploh takšna, kjer se držimo, kot da bi dali ‘rep med noge’, je dejavnik, ki praktično 24 ur na dan negativno pritiska maternico v nepravilni položaj nad nožnico, namesto da bi se skupaj z mehurjem naslanjala naprej na sprednji del medenice oziroma sramno kost. Zdrs maternice večinoma ni nevaren, vendar poslabša kakovost življenja. Cistokela je izbočenje sprednje stene nožnice, kjer je mehur. Rektokela pomeni izbočenje dela stene danke proti nožnici. Gre za motnjo pri izpraznjenju črevesa.
tags: #noznica #maternicni #vrat
