Test nuhalne svetline (NT) predstavlja ključni del prenatalnega presejanja, ki omogoča ocenjevanje tveganja za določene kromosomske bolezni in prirojene napake pri plodu. Glavni poudarek je na oceni tveganja za Downov sindrom (trisomija 21), trisomijo 18 ter srčne nepravilnosti. Nuhalna svetlina se nanaša na merjenje s tekočino napolnjenega prostora na zadnji strani vratu ploda, ki je viden med ultrazvočnim pregledom. Ta meritev se običajno izvaja med 11. in 14. tednom nosečnosti, saj je v tem obdobju omenjeno področje najbolj jasno vidno.
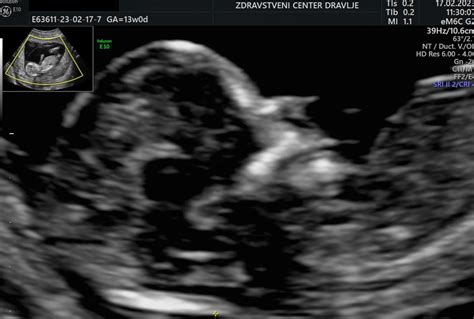
Kaj je nuhalna svetlina in kako deluje test?
Nuhalna svetlina je v bistvu nakopičena tekočina v podkožju v predelu otrokovega vratu. V tem zgodnjem obdobju razvoja vsi plodovi imajo to tekočino, vendar se pri tistih s kromosomskimi napakami, kot je trisomija 21 (Downov sindrom), ali pri nekaterih srčnih napakah, običajno poveča. Ta povečana količina tekočine se na ultrazvočni sliki prikaže kot svetlejše območje na zadnji strani plodovega vratu. Test nuhalne svetline deluje tako, da izmeri debelino tega s tekočino napolnjenega prostora. Če je prostor večji od običajnega, to lahko kaže na povečano tveganje za določene genetske motnje ali srčne napake.
Pomembno je poudariti, da je test nuhalne svetline presejalni test, ne diagnostični test. To pomeni, da ocenjuje verjetnost prisotnosti določenih stanj, ne da bi jih dokončno potrdil. V primeru nenormalnih rezultatov vam bo zdravnik morda priporočil dodatne preiskave za potrditev ali izključitev morebitnih težav. Veliko zdravih dojenčkov se rodi kljub povečani nuhalni svetlini, saj nenormalna meritev ne zagotavlja diagnoze genetske bolezni.
Kdaj in kako poteka pregled nuhalne svetline?
Test nuhalne svetline se običajno izvaja v prvem trimesečju nosečnosti, natančneje med 11. in 14. tednom nosečnosti. Za natančnejše rezultate je idealni čas med 11. tednom nosečnosti + 3 dnevi in 13. tednom nosečnosti + 6 dnevi. Sam postopek je neinvaziven in varen tako za mater kot za otroka.
Med ultrazvočnim postopkom bo nosečnica ležala na pregledovalni mizi, na trebuh pa ji bodo nanesli gel, ki omogoča boljši stik ultrazvočne sonde s kožo ter s tem jasnejše slike. Specializirani tehnik bo z ultrazvokom pridobil slike otroka v maternici in nato izmeril debelino nuhalne svetline. Ta meritev se običajno giblje med 3 in 6 milimetri pri povečanem tveganju, pri zdravih nosečnostih pa je običajno manjša od 3 milimetrov.
Poleg meritve nuhalne svetline se med istim ultrazvočnim pregledom pogosto preverijo tudi drugi pomembni parametri:
- Prisotnost nosne kosti: Odsotnost nosne kosti pri nuhalni svetlini statistično poveča tveganje za Downov sindrom, čeprav se včasih ne vidi zaradi trenutne lege otroka.
- Oblika glavice: Pregled splošne morfologije glave.
- Srce: Preverjanje osnovne zgradbe srca.
- Prebavila: Ocenjevanje želodčka in črevesja.
- Sečila: Pregled mehurja.
- Koža: Preverjanje, ali je trebuh v celoti prekrit s kožo.
- Okostje: Preštevanje kosti na ročicah in nožicah ter pregled hrbtenice.
Dejavniki, ki vplivajo na oceno tveganja
Nuhalna svetlina sama po sebi še ne predstavlja dovolj natančne informacije za izračun končnega tveganja za nastanek kromosomsko drugačnega ploda. Za še bolj natančno napovedovanje tveganja se poleg ultrazvučne meritve nuhalne svetline upoštevajo tudi drugi dejavniki:
- Starost nosečnice: Z naraščajočo starostjo nosečnice se povečuje tudi tveganje za kromosomske nepravilnosti pri plodu. V Sloveniji ženske rojevajo čedalje starejše. Povprečna starost mater ob rojstvu prvega otroka se je v zadnjih 30 letih zvišala za približno šest let. Strokovna literatura običajno za napredovalo starost nosečnice šteje ženske po 35. letu, sodobni trendi pa to mejo premikajo proti 37. letu. Nosečnost po 37. letu starosti spada med tvegane, čeprav večina poteka normalno.
- Materina teža: Telesna teža matere lahko vpliva na natančnost ultrazvočnih meritev.
- Hormonski testi: Za natančnejšo oceno tveganja se pogosto izvede dvojni hormonski test v prvem trimesečju. Pri tem testu se v krvi matere določata hormona fβhcG in PAPP-A. Zvišana vrednost hormona fβhcG je lahko povezana s povečanim tveganjem za Downov sindrom, medtem ko je znižana vrednost hormona PAPP-A lahko povezana s trisomijo 18 in trisomijo 13. Nosečnice, ki so zanosile s pomočjo umetne oploditve, imajo pogosto višje vrednosti hormona fβhcG v prvih treh mesecih nosečnosti v primerjavi z naravno nosečnostjo.
Kombinacija teh dejavnikov - meritve nuhalne svetline, starosti nosečnice, materine teže in rezultatov hormonskih preiskav - omogoča izračun statistične verjetnosti za prisotnost kromosomskih nepravilnosti. Ta rezultat se običajno izrazi kot razmerje, na primer 1:1000 (eno proti tisoč), kar pomeni nizko tveganje.
Interpretacija rezultatov in nadaljnji koraki
Rezultati testa nuhalne svetline se običajno kategorizirajo na naslednji način:
- Nizko tveganje (npr. nad 1:1000): Pri nizkem tveganju se običajno priporoča redna morfologija ploda v 20. tednu nosečnosti.
- Mejno tveganje (npr. med 1:300 in 1:1000): V primeru mejnega tveganja se lahko razmisli o dodatnih testih, kot je neinvazivni prenatalni test (NIPT), ki se prav tako lahko opravi z odvzemom materine krvi.
- Visoko tveganje (npr. pod 1:300): Pri visoko tveganju se običajno priporoča genetsko svetovanje in nadaljnje diagnostične preiskave, kot sta horionska biopsija (odvzem dela posteljice) ali amniocenteza (odvzem plodovnice). Ti invazivni postopki omogočajo natančno analizo plodovih kromosomov, vendar nosijo majhno tveganje za splav.
Pomembno je razumeti, da večja številka v razmerju (npr. 1:1000 v primerjavi z 1:300) pomeni manjše tveganje.

Cena in dostopnost testa v Sloveniji
V Sloveniji je pregled nuhalne svetline za nosečnice, mlajše od 35 let, običajno samoplačniški. Cena se giblje med 60 in 100 EUR. Če je nosečnica ob predvidenem datumu poroda stara 35 let ali več, ji ta preiskava pripada na napotnico in je brezplačna. Nosečnice, stare med 35 in 37 let ob predvidenem datumu poroda, imajo prav tako brezplačen presejalni test, ki je lahko merjenje nuhalne svetline ali trojni presejalni test (THT). Po 37. letu starosti pa nosečnica, ki pričakuje porod, ima pravico do invazivnih metod, kot sta horionska biopsija ali amniocenteza.
Za zagotavljanje kakovosti meritev je ključno, da pregled opravi ginekolog z veljavno licenco fundacije FMF (Fetal Medicine Foundation).
Sterilizacija: Trajna kontracepcija in njeni vidiki
Čeprav ni neposredno povezana s testom nuhalne svetline, se v kontekstu nosečnosti in reproduktivnega zdravja včasih omenja tudi sterilizacija kot oblika trajne kontracepcije. Sterilizacija je poseg, ki trajno rešuje vprašanje kontracepcije in je ena najbolj zanesljivih, varnih in cenovno dostopnih oblik preprečevanja nosečnosti.
Zakon v Sloveniji določa, da je za poseg potrebna starost najmanj 35 let, razen v izrednih zdravstvenih primerih. Zahtevo lahko vloži le razsodna oseba, odobriti pa jo mora komisija za umetno prekinitev nosečnosti in sterilizacijo. Postopek se praviloma opravi šest mesecev po odobritvi.
Sterilizacija pri ženskah poteka v splošni anesteziji, običajno v operacijski dvorani z uporabo laparoskopa. Poseg vključuje prekinitev ali podvezo jajcevodov, kar onemogoči potovanje jajčne celice v maternico ali semenčic skozi jajcevod. V zadnjem času se vse bolj priporoča odstranitev obeh jajcevodov, saj obstajajo dokazi, da rak na jajčnikih pogosto izvira iz jajcevodov. Jajčnika ostajata na svojem mestu in še naprej opravljata svojo funkcijo. Neplodnost je takojšnja. Menstrualni ciklus, spolna želja in vlažnost nožnice se ne spremenijo.
Sterilizacija pri moških (vazektomija) je enostavnejši poseg, ki se običajno izvaja v lokalni anesteziji kot ambulantni poseg. Traja od 20 do 30 minut. Semenovoda, po katerih potujejo semenčice iz mod v penis, se podvežejo ali prerežejo. Po posegu v izlivu ni več semenčic, kar se preveri s pregledom semena nekaj tednov kasneje. Vazektomija ne vpliva na potenco. Zapleti so redki, najpomembnejši je lahko hematom mošnje.
Zaključek
Test nuhalne svetline je pomembno orodje pri prenatalnem presejanju, ki nudi dragocene informacije o tveganju za kromosomske nepravilnosti zgodaj v nosečnosti. Čeprav sam po sebi ni diagnostičen, predstavlja pomemben korak pri ocenjevanju plodovega zdravja in omogoča načrtovanje nadaljnjih korakov. V primeru dvomov ali vprašanj glede svoje nosečnosti in možnosti predporodnega presejanja se je vedno najbolje posvetovati s svojim zdravstvenim delavcem.
