Avtoimunske bolezni predstavljajo kompleksno in pogosto zahrbtno skupino obolenj, ki zadevajo vse večji delež svetovnega prebivalstva, pri čemer so ženske nesorazmerno bolj prizadete. Te bolezni se ne osredotočajo na en sam organ, temveč lahko prizadenejo različne dele telesa, od ščitnice in črevesja do sklepov in celotnega telesa. Ključno pri razumevanju avtoimunskih bolezni je spoznanje, da gre za stanje, ko lastni imunski sistem, ki bi moral ščititi telo pred zunanjimi vsiljivci, kot so bakterije in virusi, prične napadati lastna zdrava telesna tkiva. Ta napačen odziv vodi v kronično vnetje in poškodbe organov, kar lahko bistveno vpliva na kakovost življenja, vključno z reproduktivnim zdravjem in sposobnostjo zanositve.
Razumevanje avtoimunskih bolezni: Ko imunski sistem zataji
Naš imunski sistem deluje kot skrbna vojska, ki varuje trdnjavo našega telesa pred vsiljivci. V idealnem svetu prepozna in uniči škodljive bakterije, viruse in parazite, ne da bi pri tem ogrozil lastna tkiva. Vendar pa pri avtoimunskih boleznih ta obrambni mehanizem zataji. Imunski sistem prične proizvajati protitelesa, ki napačno prepoznajo zdrave telesne celice kot tujke in jih začnejo napadati. Posledica je lahko vnetje, ki se lahko manifestira na različne načine, odvisno od tega, katera tkiva ali organi so tarča napada.
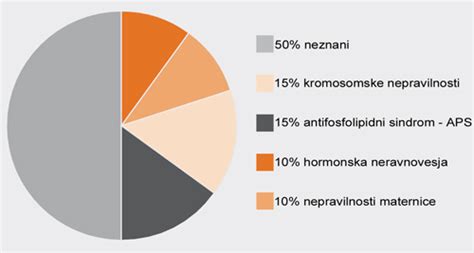
Natančen vzrok za nastanek avtoimunskih bolezni še ni v celoti pojasnjen, vendar raziskave kažejo na kompleksno interakcijo med genetskimi dejavniki, hormonskimi vplivi in okoljskimi sprožilci. Zanimivo je, da se avtoimunske bolezni skoraj izključno pojavljajo v razvitih državah, kar nakazuje na vpliv sodobnega življenjskega sloga, prehrane in izpostavljenosti okoljskim dejavnikom.
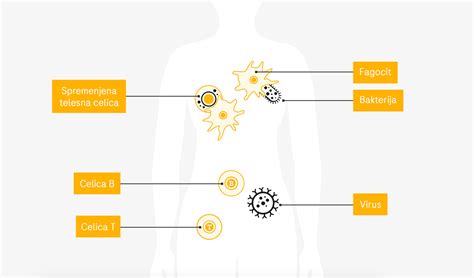
Simptomi: Tihi napadalci z nejasnimi znaki
Avtoimunske bolezni imajo pogosto nejasne in splošne simptome, ki se lahko pojavljajo in izginjajo, kar močno otežuje pravočasno diagnozo. Mnogo ljudi gre skozi dolgotrajen zdravstveni sistem in obišče več specialistov, preden se končno odkrije vzrok njihovih težav. Pogost znak avtoimunskih bolezni je močna utrujenost, ki je tako izčrpavajoča, da skoraj onemogoča normalno delovanje. Ta utrujenost ni povezana s pomanjkanjem spanja, temveč je globlje narave.
Drugi pogosti simptomi vključujejo:
- Bolečine in vnetje: Boleče otekline sklepov, zlasti na rokah (zapestja, mali sklepi rok), bolečine v mišicah in kosteh, ki jih ljudje pogosto napačno opredeljujejo kot revmo, so lahko znak avtoimunskega napada na hrustanec ali mišična vlakna. T-celice ubijalke, del imunskega sistema, lahko napadajo na primer hrustanec v sklepih.
- Kožne težave: Izpuščaji, kot je značilni izpuščaj v obliki metulja preko lic in nosu pri lupusu, ali rdeča, vneta koža s srebrnimi luskami pri luskavici, so lahko posledica avtoimunskega odziva. Srbeča koža je lahko simptom različnih bolezni, vključno s celiakijo, diabetesom tipa 1, luskavico in lupusom.
- Težave s prebavo: Težave s črevesjem, kot so refluks kisline, zgaga, bolečine v želodcu, napihnjenost, krči, vetrovi, napenjanje, zaprtje, driska ali kri v blatu, pogosto kažejo na prepustnost črevesja, ki je lahko sprožilec avtoimunskih simptomov.
- Nevrološke težave: Težave s koncentracijo, pomnjenjem, možganska megla, odrevenelost in mravljinčenje v okončinah, bolečine v živcih, šibkost mišic ali izguba mišične mase so lahko posledica avtoimunskega napada na živčni sistem ali mielinsko ovojnico.
- Hormonske motnje: Bolezni ščitnice, kot sta Hashimotov tiroiditis (ki vodi v hipotiroidizem) ali Gravesova bolezen (ki vodi v hipertiroidizem), sta pogosti avtoimunski obolenji, ki močno vplivata na presnovo in splošno počutje.
- Druge težave: Med drugim sem spadajo še težave z očmi (suhe oči pri Sjogrenovem sindromu), izguba las (pri boleznih ščitnice in lupusu), občutljivost na mraz (Raynaudova bolezen, hipotiroidizem) in nizkotemperaturna vročina.
Avtoimunske bolezni se pojavljajo pri približno 3 do 5 odstotkih svetovnega prebivalstva, pri čemer je do 75 odstotkov teh bolnikov žensk. Od leta 2020 je klasificiranih že več kot 150 avtoimunskih bolezni, veliko drugih pa je z njimi povezanih. Raziskave kažejo, da ima eden od šestih ljudi obliko avtoimunske bolezni, vendar je v realnosti ta številka verjetno bistveno večja, saj ljudje z različnimi simptomi pogosto živijo leta, preden dobijo diagnozo.
Avtoimunske bolezni in plodnost: Izziv za ženske
Avtoimunske bolezni lahko bistveno vplivajo na sposobnost ženske za zanositev in donositev zdrave nosečnosti. Nekatere avtoimunske bolezni, zlasti sistemske bolezni vezivnega tkiva, kot sta sistemski eritematozni lupus (SLE) in antifosfolipidni sindrom (APS), predstavljajo posebno tveganje.
Lupus (SLE): Ta bolezen napade kožo, sklepe, krvne žile in notranje organe. Pri ženskah v rodni dobi se pojavi pogosteje. Lupus lahko povzroči vnetja, ki prizadenejo reproduktivne organe, ali pa poveča tveganje za nastanek krvnih strdkov v posteljici, kar lahko vodi do spontanih splavov, zastoja rasti ploda ali preeklampsije. Simptomi lupusa so lahko zelo različni, vključno z utrujenostjo, bolečinami v sklepih, izpuščaji, vročino, slabokrvnostjo in težavami z dihanjem. Zdravljenje se osredotoča na obvladovanje vnetja in bolečine z protivnetnimi zdravili, kortikosteroidi ali antimalarijskimi zdravili.
Antifosfolipidni sindrom (APS): Znan tudi kot sindrom "lepljive krvi", APS povzroča nastajanje krvnih strdkov v arterijah in venah, kar je eden najpogostejših vzrokov za ponavljajoče se spontane splave. Pri APS imunski sistem proizvaja škodljiva protitelesa, imenovana antifosfolipidna protitelesa (aPL), ki povzročijo, da kri postane "lepljiva" in se poveča verjetnost nastanka krvnih strdkov. Ti strdki lahko prizadenejo posteljico, kar ogrozi plod. Med nosečnostjo lahko APS povzroči ponavljajoče se splave, povišan krvni tlak (preeklampsija), nizko porodno težo novorojenčka in prezgodnji porod. Zdravljenje vključuje uporabo zdravil za redčenje krvi, kot sta aspirin in heparin, za preprečevanje nastajanja strdkov in ohranjanje nosečnosti.
- Bolezni ščitnice: Hashimotov tiroiditis in Gravesova bolezen lahko vplivata na ovulacijo in plodnost. Pred zanositvijo je ključno, da je bolezen ščitnice urejena, odmerek zdravil pa se lahko med nosečnostjo pogosto poveča.
- Celiakija: Ta avtoimunska bolezen, ki povzroči intoleranco na gluten, lahko vpliva na plodnost in poveča tveganje za spontane splave.
- Multipla skleroza (MS): Čeprav MS neposredno ne vpliva na plodnost, lahko zdravljenje neplodnosti pri ženskah z MS povzroči devetkrat višjo aktivnost bolezni. Večina nosečnosti pri ženskah z MS poteka v remisiji bolezni.
Pristopi k zdravljenju: Holistični pogled na ozdravitev
Kljub temu, da avtoimunskih bolezni zaenkrat ne moremo popolnoma pozdraviti, obstajajo pristopi, ki pomagajo ublažiti simptome in izboljšati kakovost življenja. Holistična medicina poudarja pomen odkrivanja in zdravljenja vzroka bolezni, ne le odstranjevanja simptomov. To pomeni, da je treba razumeti, zakaj je oseba sploh zbolela, ne le katero bolezen ima.
Tradicionalno zdravljenje avtoimunskih bolezni pogosto vključuje uporabo kortikosteroidov in imunosupresivov za zmanjšanje imunskega odziva. Ta zdravila lahko pomagajo preprečiti resne poškodbe organov in sklepov, vendar imajo lahko resne negativne posledice na organizem. Zato je iskanje komplementarnih in alternativnih pristopov vse bolj pomembno.
Ključ življenja z avtoimunsko boleznijo je poslušanje svojega telesa. To vključuje:
- Počitek: Počivajte, ko potrebujete počitek, in prisluhnite svojim telesnim potrebam.
- Uravnavanje stresa: Stres lahko avtoimunske bolezni še bolj aktivira. Iskanje tehnik za obvladovanje stresa, kot so meditacija, joga ali globoko dihanje, je ključno.
- Prehrana: Uravnotežena in zdrava prehrana, bogata z vitamini, minerali in antioksidanti, lahko podpira imunski sistem in zmanjša vnetje. Izogibanje predelani hrani, sladkorju in potencialnim sprožilcem, kot sta gluten ali mlečni izdelki (pri nekaterih ljudeh), je lahko koristno.
- Gibanje: Redna, zmerna telesna aktivnost lahko pomaga ohranjati gibljivost sklepov, krepiti mišice in izboljšati splošno počutje.
- Izogibanje okoljskim dejavnikom: Bodite pozorni na okoljske dejavnike, ki lahko sprožijo simptome, kot so izpostavljenost toksinom, onesnaženju ali UV-žarkom.
- Sodelovanje z zdravstvenimi strokovnjaki: Pomembno je, da ste svoj najboljši zagovornik pri iskanju ustrezne podpore. To pomeni sodelovanje z zdravniki, ki razumejo kompleksnost avtoimunskih bolezni in so pripravljeni na celosten pristop k zdravljenju.
V primeru načrtovanja nosečnosti ali že obstoječe nosečnosti pri ženskah z avtoimunskimi boleznimi, je nujno tesno sodelovanje z ginekologom in potencialno revmatologom ali drugim specialistom. Redne preiskave, spremljanje stanja ploda in materino zdravje ter po potrebi uporaba zdravil, kot sta aspirin ali heparin, lahko bistveno zmanjšajo tveganje za zaplete.
Zavedanje o avtoimunskih boleznih, njihovih simptomih in vplivu na reproduktivno zdravje je prvi korak k boljši obravnavi in skrbi za lastno dobro počutje.
Hashimotov tiroiditis: Avtoimunski napad na ščitnico
Hashimotov tiroiditis je avtoimunska bolezen ščitnice, ki vodi v kronično vnetje žleze. Je pogostejši pri ženskah kot pri moških. Žleza ščitnica proizvaja hormona trijodtironin (T3) in tiroksin (T4), ki sta zelo pomembna za razvoj in dozorevanje telesa ter vplivata na njegovo delovanje. Nadrejeni žlezi, ki vplivata na delovanje ščitnice, sta hipotalamus in hipofiza.
Delovanje ščitnice vpliva na kosti, prebavni trakt, jetra, žolčnik, presnovo maščob, proizvodnjo želodčne kisline, presnovo beljakovin in glukoze, srce (preko homocisteina), rastne hormone, hormone nadledvičnih žlez in spolne hormone. V avtoimunskem procesu limfociti T uničujejo žlezno tkivo in povzročajo kronično vnetje. Posledično je vedno manj zdravega in delujočega žleznega tkiva. V krvi najdemo protitelesa anti-TBG in anti-TPO.
Hashimotov tiroiditis se lahko kaže kot golša (povečana ščitnica). V začetni fazi bolezni so lahko prisotni znaki prekomernega delovanja ščitnice: nervoza, nemir, razdražljivost, motnje spanca, prekomerno potenje, hitro utripanje srca, neredno utripanje srca, tremor (fino tresenje rok), lakota (povečan apetit), hujšanje, neredne menstruacije.
Kasneje se zaradi kroničnega vnetja razvijejo znaki zmanjšanega delovanja ščitnice: občutljivost na mraz (hitro nas zebe), brez energije, pridobivanje telesne teže kljub nespremenjenim prehranjevalnim navadam, nizek krvni tlak, upočasnjeno utripanje srca, znižanje ravni železa v krvi in zvišanje ravni holesterola, izpadanje las, lomljivi nohti, suha koža, ki rada poka, suhe sluznice, večja dovzetnost za okužbe (pogosto smo prehlajeni), bolečina v mišicah in sklepih, opazni so edemi (otekline) očesnih vek, obraza, okončin, povečana potreba po spanju, prebavne motnje (zaprtje), pomanjkanje motivacije, depresivno razpoloženje, neredne menstruacije, pomanjkanje želje po spolnosti, težko se zberemo in težko zapomnimo itn.
Ker so znaki tako različni in nespecifični, se motnja težko opazi na začetku. Pogosto se bolezen odkrije naključno.
Možni povzročitelji vnetja vključujejo stres, virusne okužbe (EBV, virus rdečk, retrovirusi, enterovirusi, virus mumpsa, herpesvirusi, parvovirusi), bakterijske okužbe, parazite, okoljske dejavnike, moteno delovanje nadledvičnih žlez, zelo visoke doze joda (prejete s kontrastnimi sredstvi), določena zdravila itn.
Možni sprožitelji bolezni so tudi hormonska neravnovesja: v puberteti, ob nastopu menopavze, prenehanje uživanja kontracepcijskih snovi, po porodu (znižanje vrednosti progesterona), po splavu itn. Številne ženske s HT se počutijo veliko bolje med nosečnostjo, ker je takrat vrednost progesterona višja. Po porodu se stanje ponovno poslabša.
Postavitev diagnoze običajno vključuje ultrazvok ščitnice, določitev koncentracije hormonov TSH, T3, T4, ščitničnih protiteles v krvi (anti-TPO, anti-TGB) ter včasih vzorec ščitničnega tkiva.
Konvencionalno zdravljenje z nadomeščanjem ščitničnih hormonov pogosto ne doseže želenega dobrega učinka. Čeprav so vrednosti vseh ščitničnih hormonov v mejah normale, osebe pogosto čutijo simptome hipotiroze. Zato je potrebna vzporedna podpora z manjkajočimi vitamini, minerali in drugimi snovmi, ki jih primanjkuje telesu, vendar le po predhodnem testiranju, saj presežek snovi je lahko škodljiv.
Vitamin D (holekalciferol) je močan imunski modulator. Študije kažejo, da ima 90 odstotkov oseb z avtoimunsko motnjo ščitnice genetsko motnjo, zaradi katere ne morejo ustrezno predelati vitamina D.
Pri premalo želodčne kisline (klorovodikova kislina) prihaja do zastajanja hrane v želodcu in pojave "zgage" v požiralniku. Posledično se izloča tudi manj žolča za razbitje maščob v kapljice in iz trebušne slinavke se ne izločijo potrebni prebavni encimi. Črevo lahko postane vneto in prepustno. Potrebno je dodajanje nadomestkov klorovodikove kisline.
Selen je sestavni del encima, ki sproži pretvorbo T4 v T3. Študije tudi kažejo, da selen zmanjšuje število Hashimotovih protiteles. Potrebna dnevna količina naj bi bila 200 mikrogramov.
Drugi prehranski dodatki: Osebam s HT pogosto primanjkuje železa, cinka in vitamina A.
Basedowova bolezen: Hipertiroidizem zaradi avtoimunskega napada
Basedowova bolezen, basedowova golša ali bazedovka je avtoimunska bolezen ščitnice, ki je pogostejša pri ženskah in se kaže z znaki hipertiroidizma (tahikardija, nemir, nespečnost, hujšanje, mišična oslabelost, slabo prenašanje vročine in driska), golše in eksoftalmusa (izbuljene oči). Lahko pride tudi do zadebeljene kože na golenih.
Natančen vzrok ni poznan, verjetno pa gre za kombinacijo dednih in okoljskih dejavnikov. Večja verjetnost za pojav basedowove bolezni je pri posameznikih z boleznijo v družini. Pri enojajčnih dvojčkih, kjer ima eden basedowovo bolezen, je 30-odstotna verjetnost, da bo zbolel tudi drugi. Zagon bolezni lahko sproži stres, okužba ali porod. Večja verjetnost za pojav bolezni je tudi pri bolnikih, ki imajo že druge avtoimunske bolezni, kot sta sladkorna bolezen tipa 1 in revmatoidni artritis. Verjetnost povečuje tudi kajenje, hkrati pa lahko poslabša simptome na očeh.
Bolezen je posledica prisotnosti protiteles, imenovanih ščitnico spodbujajoči immunoglobulin (TSI), ki ima podoben učinek kot ščitnico spodbujajoči hormon (TSH). Pri zdravljenju se lahko uporabljajo zdravila, terapija z radioaktivnim jodom in operacija ščitnice. Pri zdravljenju z radioaktivnim jodom bolnik zaužije jod-131, ki se nato nakopiči v tkivu ščitnice in poškoduje celice žleze. Pojavi se lahko hipotiroidoza, ki jo zdravijo z nadomeščanjem ščitničnega hormona. Med zdravili se uporabljajo zaviralci beta, ki lahko ublažijo nekatere simptome, in tirostatiki (npr. metimazol). Možna je tudi kirurška odstranitev ščitnice. Bolezen potrdimo z laboratorijskimi preiskavami: vedno sta povišana prosta T3 in T4, TSH je zavrt. Večinoma so prisotna protitelesa TSI, lahko tudi antiperoksidazna (antiTPO) in antitiroglobulinska protitelesa (antiTgA).
Primarne imunopomanjkljivosti (PIP): Ko je imunski sistem prirojenoma okrnjen
Primarna imunopomanjkljivost (PIP) predstavlja skupino bolezni, pri katerih je zaradi prirojene genetske napake okrnjeno delovanje imunskega sistema. Izraz se je uveljavil za to skupino bolezni, kot je pojasnil Štefan Blazina, dr. med., pediater imunolog. Eno prvih PIP - agamaglobulinemijo - je leta 1952 opisal pediater Ogden Bruton. Leta 1970 je PIP priznala kot bolezen tudi Svetovna zdravstvena organizacija: tedaj so poznali 16 genetsko opredeljenih bolezni v tej skupini. Do leta 2019 je številka narasla na več kot 430 in se po navedbah dr. Štefana Blazine stalno povečuje. Med njimi so tudi bolezni, kjer je imunski odziv zaradi okvarjenega uravnavanja vnetja celo pretiran. "Izraz imunska pomanjkljivost je v tem primeru celo zavajajoč, zato se predlaga ime prirojene okvare imunosti," je razložil.
Povečevanje števila bolnikov s prirojeno okvaro imunosti je posledica boljše prepoznave bolezni pri različnih specialistih, kot so infektologi, hematologi, endokrinologi in drugi. Otrok, ki je v osnovi zdrav, ne more imeti prirojene okvare imunosti, temveč ima lahko le sekundarno okvaro imunosti.
Kaj so primarne imunske pomanjkljivosti?
Kdaj se pojavijo prvi znaki?
"V prvem letu starosti so otroci delno še zaščiteni zaradi materinih protiteles, ki so jih prejeli med nosečnostjo in se iz telesa postopoma odstranijo do devetega meseca," je povedal pediater imunolog. Simptomi se zato redko pojavijo pred prvim letom; največkrat pa se med prvim in petim letom starosti. In čeprav je prirojena okvara imunosti vedno prisotna že ob rojstvu, sploh ni nujno, da so znaki vedno prisotni že v otroštvu. Po njegovih besedah imajo bolniki lahko pogosto prvo življenjsko nevarno okužbo z meningokoki ali pnevmokoki (sepso ali meningitis) šele kot odrasli. "Na prirojeno okvaro imunosti je treba torej pomisliti v katerem koli življenjskem obdobju. Na znake morajo biti pozorni tudi odrasli, družinski zdravniki in zdravniki drugih specialnosti. Včasih jih lahko prepoznajo tudi zobozdravniki."
Na prirojene okvare imunosti moramo pomisliti pri ponavljajočih se in praviloma trdovratnih okužbah, avtoimunskih ali malignih boleznih, pri čemer se je treba zavedati, da vsaka okužba še ni znak nedelovanja imunskega sistema. Dr. Štefan Blazina namreč opaža, da je "pri starših najpogostejša zmota, da pogoste virusne okužbe pomenijo okvaro imunosti. Večina otrok, napotenih v našo ambulanto zaradi suma na prirojeno okvaro imunosti, ima pogostejše okužbe po prvem letu zaradi večje izpostavljenosti po vstopu v vrtec in ne okvare imunosti."
Tudi normalno delujoč imunski sistem namreč ne more preprečiti okužbe z virusom - okužbo z virusom lahko preprečimo le s cepljenjem, na primer proti ošpicam, mumpsu, rdečkam, hepatitisu, gripi. "Bolezenski znaki (vročina, slabo počutje, utrujenost, izcedek iz nosu, kašelj) ob prebolevanju okužbe so v resnici znaki in posledica delovanja imunskega sistema, ki s temi ukrepi odstrani virus iz telesa. Pomanjkljivo delovanje imunskega sistema se pri virusnih okužbah tako kaže z manj izraženimi znaki vnetja in nezmožnostjo odstraniti virus iz telesa."
Naloga imunskega sistema je iz telesa odstraniti vse tujke, ne pa tudi lastnih celic. Zaradi prirojene napake v imunskem sistemu se lahko zgodi, da imunski sistem napade lastne celice, čemur rečemo avtoimunska bolezen. "Pri večini avtoimunskih bolezni sicer ne najdemo ali ne poznamo genetske okvare ali pa je tudi ni. Za prirojene okvare imunosti, ki se kažejo z avtoimunsko boleznijo, je značilno, da ima bolnik več različnih avtoimunskih bolezni," je razložil dr. Blazina.
10 opozorilnih znakov PIP pri otrocih:
- Najmanj štiri okužbe ušes v enem letu.
- Najmanj dve težji okužbi sinusov v enem letu.
- Najmanj dva meseca antibiotične terapije z majhnim učinkom.
- Najmanj dve pljučnici v enem letu.
- Zastoj rasti teže in višine pri dojenčku.
- Ponavljajoči se globoki ognojki na koži ali ognojki v notranjih organih.
- Ponavljajoč se sor v ustih ali glivične okužbe na koži.
- Potreba po intravenskih antibiotikih za zdravljenje okužb.
- Najmanj dve globoki okužbi s septikemijo.
- Pozitivna družinska anamneza za primarno imunsko pomanjkljivost.
Kakšni so vzroki za razvoj PIP?
Za prepoznavo bolnikov je zelo pomemben podatek o morebitnih znakih imunske okvare v širši družini, ker je vzrok za prirojeno okvaro imunosti genetski. Prirojena okvara imunosti je namreč posledica mutacije v enem izmed mnogih genov, ki nosijo zapis za delovanje imunskega sistema. "Pogosto zdrava starša prenašalca - vsak ima po en zdrav gen in po en okvarjen gen - preneseta na potomca samo oba okvarjena gena, zaradi česar imunski sistem pri otroku nato ne deluje. Če se na otroka prenese en zdrav in en okvarjen gen, je potem tudi otrok zdrav prenašalec bolezni. Če se na otroka preneseta le zdrava gena, otrok ne more prenesti bolezni na svoje potomce," je pojasnil dr. Štefan Blazina. "Za druge okvare je značilno, da bolezen prenašajo zdrave prenašalke, ki imajo en zdrav in en okvarjen kromosom X. Njihove hčerke so lahko ali zdrave ali prenašalke bolezni, sinovi pa ali bolniki ali zdravi (imajo samo en kromosom X)."
Pri boleznih PIP gre v osnovi za prirojeno genetsko okvaro, ki povzroči moteno delovanje imunskega sistema.
Kaj lahko torej storimo starši? "Prirojeno okvaro imunosti se lahko prepreči le, če je v družini znana genetska okvara in se opravi genetska diagnostika zarodka. Sicer se prirojene okvare imunosti z zdravili ali življenjskim slogom ne da preprečiti, lahko pa se prepreči zaplete z zgodnjo prepoznavo in ustreznim zdravljenjem," je poudaril.
Kakšne so lahko posledice PIP?
Posledice prirojene okvare imunosti so odvisne od posamezne genetske napake. Po besedah dr. Blazine je lahko denimo življenjsko ogrožujoča težka, neobvladana ali prepozno prepoznana okužba. Običajno pa zaradi pogostih okužb na primer pljuč pride do trajne okvare organov. "Takrat lahko na pljučih nastanejo poškodbe dihalnih poti, ki poslabšajo kakovost življenja in skrajšajo življenjsko dobo. Pri avtoimunskih boleznih pride do okvare organov, ki jih prizadene vnetje, na primer sladkorna bolezen tipa 1 pri vnetju trebušne slinavke ali pomanjkanje hormonov pri vnetju nadledvične žleze. Zdravljenje malignih bolezni ja lahko neuspešno, v primeru uspešnega zdravljenja pa imajo lahko bolniki težave zaradi toksičnosti zdravil," je opozoril.
Priporočila glede cepljenja se za posamezne bolezni ob PIP zelo razlikujejo, zato je potreben posvet z imunologom za vsakega bolnika posebej. Večina oseb s prirojeno okvaro imunosti nima težjega poteka okužbe z novim koronavirusom, miri. "V resnici je mehanizem večine zdravil za zdravljenje okužbe s koronavirusom ravno oslabitev imunskega sistema, ker je glavni mehanizem težke okvare pljuč zaradi okužbe ravno prekomerna aktivnost imunskega sistema proti virusu. Je pa ta virus tako kot tudi drugi virusi lahko smrtno nevaren za bolnike z redko težko kombinirano imunsko pomanjkljivostjo, ki še niso imeli transplantacije krvotvornih matičnih celic," je opozoril.
Kakšno je zdravljenje?
Najbolj ključna pri zdravstveni obravnavi je zgodnja prepoznava oseb s sumom na okvaro imunosti in napotitev v ustrezen center, ki ima ne zgolj možnost kompleksne imunološke in genetske diagnostike, ampak tudi dovolj znanja za interpretacijo izvidov preiskav. Priporočeno je tudi, da center omogoča čim širšo multidisciplinarno obravnavo in da sodeluje s specializiranimi centri v tujini. Trenutno so v Sloveniji na voljo vse pomembne diagnostične možnosti, nekatere so celo na višjem nivoju kot v tujini, kar se odraža v boljši prepoznavi bolnikov v primerjavi z drugimi državami.
Zdravljenje znakov prirojene okvare imunosti se po njegovih nevadbah vedno začne že pred postavljeno diagnozo ali genetsko potrditvijo ter se nato lahko še dodatno prilagodi in doda ali encimsko ali drugo zdravljenje, ki je učinkovito le pri posamezni okvari. "Za zdravljenje okužb se večinoma uporabljajo običajni antibiotiki, je pa čas zdravljenja praviloma daljši," je pojasnil. Bolniki s pomanjkanjem protiteles morajo medtem celo življenje prejemati protitelesa, ki se jih pripravlja iz krvi krvodajalcev. Na voljo je tudi oblika za podkožno dajanje, kar omogoča zdravljenje na domu. "Pomemben način zdravljenja težjih okvar imunosti je transplantacija krvotvornih matičnih celic, postopek, pri katerem se imunske celice bolnika uniči z zdravili, nato pa bolnik prejme transfuzijo dajalčevih imunskih celic. Zdravljenje je izredno učinkovito, je pa še vedno včasih povezano s hudimi zapleti," je opozoril.
Številni bolniki s PIP lahko živijo popolnoma normalno življenje. Dr. Blazina poziva, naj bodo zdravniki pozorni na bolnikove težave. Če odstopajo po pogostosti ali teži, kar je običajno za večino ljudi, svetuje napotitev k imunologu. Bolezni PIP so bile sicer nekdaj neozdravljive, danes lahko (po)zdravijo številne oblike in bolniki lahko živijo popolnoma normalno življenje.
