In vitro fertilizacija (IVF) predstavlja enega najpomembnejših dosežkov sodobne medicine na področju reproduktivnega zdravja. Gre za zapleten niz postopkov, ki posameznikom in parom, ki se soočajo z neplodnostjo, omogoča uresničitev sanj o starševstvu. IVF je oblika asistirane reproduktivne tehnologije (ART), ki vključuje kombinacijo jajčne celice in semenčice v laboratorijskih pogojih, izven telesa ženske. Ta metoda je bila prvič uspešno uporabljena že leta 1978, kar je privedlo do rojstva prvega otroka po postopku IVF, Louise Brown. Od takrat je tehnologija napredovala, kar omogoča večjo stopnjo uspešnosti in odpira vrata novim možnostim zdravljenja neplodnosti.
Kaj je in vitro fertilizacija?
Latinski izraz "in vitro" pomeni "v steklu". Ta izraz se uporablja, ker so zgodnji biološki poskusi gojenja tkiv izven živega organizma potekali v steklenih posodah, kot so lončki, epruvete ali Petrijeve posodice. Kolokvialni izraz za otroke, spočete z IVF, "otroci iz epruvete", se nanaša na cevasto obliko steklenih ali plastičnih posod, imenovanih epruvete, ki se pogosto uporabljajo v kemičnih in bioloških laboratorijih.
IVF je medicinski postopek, ki združuje žensko jajčno celico in moško semenčico zunaj ženskega telesa v laboratoriju, da bi ustvarili zarodek. Ta postopek se uporablja, ko je naravna oploditev težavna ali nemogoča zaradi različnih zdravstvenih razlogov. IVF je najučinkovitejša oblika zdravljenja plodnosti, ki vključuje manipulacijo jajčnih celic, semenčic ali zarodkov.
Kdaj se uporablja IVF?
IVF je pogosto zadnja možnost za pare, ki se soočajo z neplodnostjo, potem ko druge, manj invazivne in manj drage metode zdravljenja niso bile uspešne. Med pogostimi vzroki za neplodnost, ki jih lahko obravnavamo z IVF, so:
- Oškodovane ali zamašene jajcevodov: Če jajcevodov niso prehodni, oploditev v telesu ni mogoča.
- Motnje ovulacije: Težave z redno sproščanjem jajčnih celic.
- Endometrioza: Stanje, pri katerem se tkivo, podobno sluznici maternice, nahaja zunaj maternice.
- Moška neplodnost: To vključuje nizko število semenčic, slabo gibljivost ali nenormalno obliko semenčic.
- Neplodnost nepojasnjenega vzroka: Ko vzrok neplodnosti ni mogoče ugotoviti kljub podrobnim preiskavam.
- Starost ženske: Z napredovanjem starosti se zmanjšuje število in kakovost jajčnih celic, kar lahko oteži naravno zanositev.
- Genetske motnje: IVF se lahko v kombinaciji s pred-implantacijskim genetskim testiranjem (PGT) uporabi za preprečevanje prenosa dednih bolezni.
- Ohranjanje plodnosti: Ženske, ki se soočajo z zdravljenjem raka (kemoterapija, radioterapija), lahko shranijo svoje jajčne celice za kasnejšo uporabo z IVF.
- Uporaba darovanih celic: IVF omogoča uporabo darovanih jajčnih celic ali semenčic, kadar lastne celice niso primerne ali jih ni.
- Nadomestno materinstvo: Ko ženska nima maternice ali nosečnost za njeno zdravje predstavlja preveliko tveganje, lahko IVF v kombinaciji z nadomestno materjo omogoči zanositev.
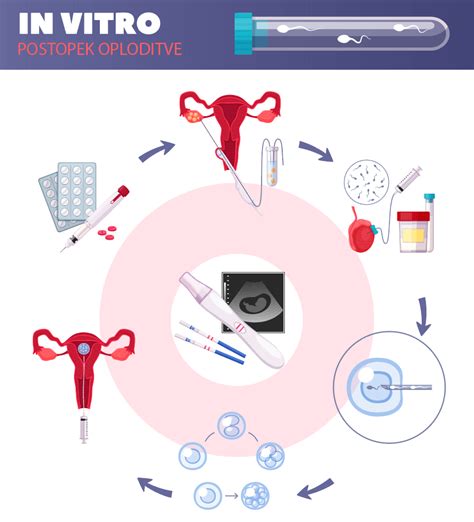
Proces IVF po korakih
Celoten cikel IVF običajno traja od 2 do 3 tedne, čeprav se lahko podaljša, če je potrebno več ciklov. Proces vključuje več ključnih faz:
1. Stimulacija jajčnikov (hiperovulacija)
Ta faza se začne z jemanjem zdravil, ki spodbujajo jajčnike, da proizvedejo več jajčnih celic kot običajno v enem menstrualnem ciklu. V naravnem ciklusu se običajno razvije le ena zrela jajčna celica. Z uporabo hormonskih injekcij (običajno FSH ali hMG) lahko spodbudimo razvoj več foliklov, ki vsebujejo jajčne celice. Med to fazo, ki traja približno 8-14 dni, zdravniki redno spremljajo rast foliklov z ultrazvokom in meritvami ravni hormonov v krvi.
Ko folikli dosežejo ustrezno velikost, sledi "sprožilni" odmerek hormona hCG (human chorionic gonadotropin) ali GnRH agonista. Ta injekcija spodbudi končno zorenje jajčnih celic in jih pripravi na odvzem. Običajno se jajčne celice odvzamejo 34-36 ur po tej injekciji.
Obstajajo tudi metode, kot je "blago IVF" (Mild IVF), ki uporabljajo manjše odmerke stimulacijskih zdravil za krajše obdobje, s čimer se zmanjšajo neželeni učinki in zapleti, hkrati pa se cilja na kakovost jajčnih celic in zarodkov. Obstaja tudi naravni cikel IVF, kjer se jajčne celice odvzamejo brez predhodne hormonske stimulacije, kar je bila metoda, uporabljena pri prvem IVF otroku, Louise Brown.

2. Odvzem jajčnih celic (oocitna punkcija)
Odvzem jajčnih celic je manjši kirurški poseg, ki se običajno izvaja v ambulanti pod blago anestezijo ali sedacijo, da se zagotovi udobje pacientke. Z ultrazvočno sondo, vodeno skozi nožnico, zdravnik natančno locira vsak folikel v jajčnikih. Skozi steno nožnice se v folikel vstavi tanka igla, povezana s sesalno napravo, ki aspirira jajčno celico in folikularno tekočino. Postopek običajno traja 20-40 minut. Pridobljen folikularni fluid se nato prenese k embriologu, ki v laboratoriju poišče in izolira jajčne celice. Običajno se odvzame med deset in trideset jajčnih celic.
V primeru, da ženska ne more ali ne more proizvesti lastnih jajčnih celic, se lahko uporabijo donirane jajčne celice.
3. Oploditev v laboratoriju
Po odvzemu se jajčne celice v laboratoriju pripravijo za oploditev. Če se uporablja standardni IVF, se jajčne celice skupaj s pripravljenimi semenčicami (po postopku "pranja sperme", ki odstrani neaktivne celice in semensko tekočino) inkubirajo v posebnem gojišču. Oploditev običajno poteka v 1-4 urah ko-inkubacije. Če je število ali gibljivost semenčic zelo nizka, ali če obstajajo težave s prodiranjem semenčice v jajčno celico, se lahko uporabi metoda intracytoplazemske injekcije semenčice (ICSI). Pri tej metodi se ena sama, najbolj zdrava semenčica vbrizga neposredno v citoplazmo jajčne celice.
How is ICSI done? 3D animation of ICSI (Intracytoplasmic sperm injection) procedure | IVF animation
4. Kultura zarodkov
Po uspešni oploditvi se začnejo oplojene jajčne celice deliti in razvijati v zarodke. Embriologi skrbno spremljajo njihov razvoj v inkubatorju v obdobju 3-5 dni. V tem času se zarodki razvijejo do stadija blastociste, ki je najprimernejši stadij za prenos v maternico. Vsak zarodek se ocenjuje glede na morfološke značilnosti in stopnjo razvoja. Uporabljajo se sistemi za ocenjevanje kakovosti zarodkov, vključno s časovnim zamikom mikroskopije, ki omogočajo natančnejšo oceno razvoja.
V primeru, da pari nosijo genetsko bolezen, se lahko izvede pred-implantacijska genetska diagnostika (PGD) ali presejanje (PGS). Pri tem se iz zarodka odstrani ena ali več celic (običajno v stadiju blastociste) in jih analizira za genetske nepravilnosti ali kromosomske napake. Tako se izberejo samo zdravi zarodki za prenos.
5. Prenos zarodkov
Ko so zarodki pripravljeni, se eden ali več najboljših zarodkov prenese v maternico ženske s pomočjo tankega, prožnega katetra. Postopek prenosa zarodkov je neboleč in ne zahteva anestezije. Število prenesenih zarodkov je odvisno od dejavnikov, kot so starost ženske, kakovost zarodkov in nacionalne zakonodaje, ki pogosto omejujejo število prenesenih zarodkov na dva, da bi zmanjšali tveganje za večplodno nosečnost (dvojčki, trojčki).
Po prenosu zarodkov se ženski običajno predpišejo podporna zdravila, predvsem progesteron, ki pomaga pri implantaciji zarodka in ohranjanju nosečnosti. Progesteron se jemlje 8-10 tednov po prenosu zarodkov, včasih tudi dlje.
Uspeh IVF in dejavniki, ki vplivajo nanj
Uspešnost IVF se meri s stopnjo nosečnosti (procent nosečnosti glede na opravljene postopke) ali stopnjo živorojenih otrok (procent živorojenih otrok glede na opravljene postopke). Stopnja uspešnosti je odvisna od številnih dejavnikov, med katerimi so najpomembnejši:
- Starost ženske: Mlajše ženske imajo bistveno višje možnosti za zanositev in uspešen porod. Leta 2021 je stopnja živorojenih otrok za ženske, mlajše od 35 let, znašala skoraj 45%, medtem ko je pri ženskah, starejših od 42 let, padla na manj kot 3%.
- Vzrok neplodnosti: Nekateri vzroki neplodnosti so lažje obvladljivi z IVF kot drugi.
- Kakovost jajčnih celic in semenčic: Kakovost gamet neposredno vpliva na možnost oploditve in razvoj zarodka.
- Status zarodka: Prenos bolj razvitih zarodkov (npr. blastocist) je povezan z višjo stopnjo nosečnosti.
- Predhodna reproduktivna zgodovina: Ženske, ki so že rodile, imajo pogosto višje možnosti za uspeh z IVF.
- Življenjski slog: Kajenje in debelost lahko negativno vplivata na uspešnost IVF.
- Število opravljenih ciklov: Več opravljenih ciklov IVF povečuje kumulativno stopnjo živorojenih otrok.
Poročila o uspešnosti se lahko med klinikami razlikujejo, saj se razlikujejo tudi populacije pacientov in uporabljene metode. Nekatere klinike lahko umetno povečajo stopnjo uspešnosti z izbiro lažjih primerov ali usmerjanjem pacientov k donacijskim postopkom.
V Avstraliji od leta 2021 večina IVF klinik svoje individualne stopnje uspešnosti objavlja na spletu preko YourIVFSuccess.com.au.
Tveganja in možni zapleti
Čeprav je IVF zelo uspešna metoda, prinaša tudi določena tveganja in možne zaplete:
- Sindrom hiperstimulacije jajčnikov (OHSS): Redka, a potencialno resna posledica jemanja hormonskih zdravil, ki povzroči nabrekanje jajčnikov in kopičenje tekočine v trebuhu in prsnem košu.
- Večplodna nosečnost: Prenos več zarodkov poveča tveganje za dvojčke ali trojčke, kar pa s seboj prinaša večja tveganja za zaplete med nosečnostjo in pri novorojenčku (npr. prezgodnji porod, nizka porodnišna teža).
- Zunajmaternična nosečnost: V redkih primerih se zarodek ugnezdi izven maternice, najpogosteje v jajcevod.
- Zapleti pri odvzemu jajčnih celic: Vključujejo lahko krvavitev, okužbo ali poškodbe sosednjih organov.
- Čustveni in finančni stres: Postopek IVF je lahko zelo obremenjujoč tako čustveno kot finančno.
- Stranski učinki zdravil: Ženske lahko doživljajo napenjanje, bolečine v trebuhu, nihanje razpoloženja in druge neželene učinke.
Kljub temu so študije pokazale, da hormonska zdravila za spodbujanje rasti jajčnikov niso povezana z rakom na jajčnikih.
Alternativne in novejše tehnike
Poleg standardnega IVF in ICSI obstajajo tudi druge tehnike, ki se lahko uporabijo ali kombinirajo:
- Gamete Intrafallopian Transfer (GIFT): Jajčne celice in semenčice se odvzamejo in prenesejo neposredno v jajcevod, kjer naj bi potekala oploditev.
- Zygote Intrafallopian Transfer (ZIFT): Po oploditvi v laboratoriju se zigota (najzgodnejša stopnja zarodka) prenese v jajcevod.
- Intracytoplazemska injekcija semenčice (ICSI): Kot že omenjeno, je to ključna tehnika za obravnavo moške neplodnosti.
- Fiziološka intracytoplazemska injekcija semenčice (PICSI): Variacija ICSI, ki temelji na izbiri najbolj zrelih semenčic.
- Pomoč pri izvalitvi (Assisted Hatching): Zunanje ovoje zarodka se pred prenosom v maternico umetno poškoduje, kar naj bi olajšalo ugnezditev.
- Krioprezervacija: Zamrzovanje presežnih jajčnih celic, semenčic ali zarodkov za kasnejšo uporabo. To omogoča več poskusov z enim ciklom stimulacije in odvzema jajčnih celic ter zmanjšuje stroške in obremenitev za paciente. V sodobni IVF praksi je zamrzovanje vseh zarodkov in izvajanje prenosov zamrznjenih zarodkov (FET) vse bolj pogosto.
- Donacija jajčnih celic, semenčic ali zarodkov: Omogoča nosečnost parom ali posameznikom, ki ne morejo uporabiti lastnih gamet.
- Nadomestno materinstvo (gestacijsko nadomestništvo): Ko tretja oseba nosi otroka za naročnike.
Finančni vidik in dostopnost
IVF je lahko izjemno drag postopek, ki lahko znaša od 12.000 do 17.000 USD ali več za en cikel, odvisno od lokacije in vključenih storitev. Finančna dostopnost se močno razlikuje med državami in regijami. V nekaterih državah, kot je Avstralija, imajo klinike obveznost objavljati svoje stopnje uspešnosti. V Združenih državah Amerike nekatere zvezne države zahtevajo, da zavarovalnice ponudijo neko obliko kritja za zdravljenje neplodnosti, vendar mnogi načrti tega ne pokrivajo v celoti. Odločitve o financiranju IVF s strani javnih zdravstvenih sistemov se pogosto sprejemajo lokalno, na podlagi starosti, telesne teže, nekadilskega statusa in ali oseba že ima otroke.
V Združenem kraljestvu se odločitve o tem, kdo je upravičen do IVF na NHS, sprejemajo lokalno. V primeru plačila zdravljenja, en cikel IVF v povprečju stane okoli 5.000 funtov.
Prihodnost IVF
Raziskave na področju IVF se nenehno nadaljujejo z namenom izboljšanja stopnje uspešnosti, zmanjšanja tveganj in povečanja dostopnosti. Razvijajo se naprednejše metode za izbiro zarodkov z uporabo umetne inteligence (npr. Embryo Ranking Intelligent Classification Assistant - ERICA), izboljšujejo se tehnike zamrzovanja in odtajevanja gamet ter zarodkov, ter se raziskujejo novi pristopi za obravnavo specifičnih vrst neplodnosti.
Kljub tehničnim napredkom, IVF ostaja tako medicinski kot čustveni proces. Podpora, razumevanje in celovito informiranje pacientov sta ključnega pomena za uspešno pot do starševstva. Čeprav se otroke, spočete z IVF, včasih imenuje "otroci iz epruvete", je pomembno poudariti, da je ljubezen, ki jo prinašajo, in veselje, ki ga nudijo, enako neprecenljivo kot pri katerem koli drugem otroku.
