Težave z dihanjem pri najmlajših so lahko skrb vzbujajoče, zato je ključno, da starši vedo, kdaj je potreben obisk zdravnika in kako pravilno ukrepati v različnih situacijah. Od prehlada do resnejših stanj, kot je pljučnica, je razumevanje simptomov in prvih ukrepov ključnega pomena za zdravje in varnost otroka.
Prepoznavanje znakov oteženega dihanja
Večina staršev se je kdaj pa kdaj zagotovo že soočila s težkim dihanjem svojega otroka. Morda poznate občutek, ko spremljate pospešeno, glasno dihanje, pa ne veste, kako bi ukrepali. Zelo pomembno je biti pozoren na znake oteženega dihanja, ki vključujejo pospešeno dihanje, ugrezanje medrebrnih prostorov, dihanje s trebuhom, ugrezanje jamice pod vratom (juguluma) ter slišno hropenje ali piskanje. Pri majhnem otroku moramo biti pozorni tudi na pretirano zaspanost, adinamičnost, bledico, zavračanje hranjenja in zmanjšano količino urina (suhe plenice). V naštetih primerih otrok potrebuje pregled pri zdravniku, tudi ponoči v dežurni ambulanti.

Normalna hitrost dihanja in merjenje
S starostjo otroka se hitrost dihanja niža. Veča oziroma pospeši pa se ob telesni dejavnosti in povišani telesni temperaturi. Zato je zelo pomembno, da hitrost dihanja štejemo, potem ko smo otroku že znižali telesno temperaturo in ko mirno spi. Merjenje je najlažje tako, da otroku položimo roko na prsni koš ali trebuh in preštejemo število vdihov na minuto. Normalna frekvenca dihanja je sicer za dojenčka nekje od 30 do 40, pri otroku do 12 mesecev 20 do 30, pri otrocih do 6 let od 20 do 24 in starejših otrocih od 16 do 18. Frekvenco dihanja vedno ocenjujemo v povezavi z opazovanjem napora pri dihanju.
Povišana telesna temperatura in ukrepi
Temperaturo znižujemo, če je ta povišana nad 38,5 °C - merjena pod pazduho. Znižujemo jo z antipiretiki, ki se dobijo tudi v prosti prodaji, v primerni dozi glede na težo otroka in v predpisanih presledkih. Predvsem mu ponujamo dovolj tekočine in vlažimo prostor. Pri tem je pomembno, da temperaturo merimo v mirovanju. Dojenčku jo lahko merimo tudi v ritki, kjer pa je vsaj pol stopinje višja. Vročina je obrambni mehanizem telesa, zato je ni treba takoj zniževati. Neugodje ob vročini se pojavi, ko ta preseže 39 °C. Nevarna je otrokom, ki so podvrženi vročinskim krčem od šestega meseca do šest let.
Vročinski krči
V primeru preprostega vročinskega krča so prisotni trzljaji v vseh okončinah. Otrok ob napadu zavije z očmi, lahko je moder v obraz, izgubi zavest in navidezno preneha dihati. Krči trajajo nekaj sekund do 15 minut in večinoma niso nevarni, če trajajo manj kot dve minuti, zajamejo celo telo in se ne ponovijo v naslednjih 24 urah. Zelo redko, pri enem ali dveh odstotkih, se pojavi dolgotrajni, več kot tridesetminutni vročinski krč. Otroka v primeru obolenja s povišano telesno temperaturo, ko je telesna temperatura nad 38,5 °C, začnemo ohlajati. Dajemo mu hladne napitke. Čim manj naj bo oblečen in pokrit. Okopamo ga v mlačni vodi ali ga ovijemo v vlažno brisačo. Kot rečeno, otroku v takšnem primeru damo sredstva za znižanje telesne temperature v predpisani dozi in predpisanih časovnih intervalih. V primeru vročinskega krča je poleg ohlajanja pomembno, da otroka namestimo v bočni položaj.
Najpogostejše težave z dihali
Najpogosteje so to virusne okužbe z nahodom, kašljem, povišano telesno temperaturo, včasih tudi izcedkom iz oči. Kašelj je v bistvu obrambni refleks, s pomočjo katerega se odstranjujejo produkti vnetja, in zato ga ni treba vedno zdraviti. Dražeči kašelj in tudi izkašljevanje pogosto olajšajo vlažne inhalacije.
Inhalacije in druga olajševalna sredstva
Inhalacije res lahko olajšajo kašelj. Otrok vdihuje soparo nad posodo s toplo vodo, pri tem pazimo, da ne pride do opeklin z vročo tekočino. Starši naj dajejo inhalacije le s fiziološko raztopino, ne pa z zelišči ali eteričnimi olji, saj ti lahko dodatno dražijo. Lahko pa si pomagamo tudi z vročo vodo v kopalnici. Še posebej pri majhnem otroku je ta možnost najbolj preprosta. Kot mama sem tudi sama že ponoči klicala na urgenco, ker je moj sin z močno povišano temperaturo hitro in glasno dihal. Takrat me je zdravnik pomiril in mi zaupal, na kaj moramo biti v takšnih situacijah pozorni.
Laringitis (vnetje grla)
Laringitis je akutna okužba dihal, pri kateri se pojavi najbolj značilen lajajoči kašelj, inspiratorni stridor oziroma glasen vdih ter hripavost. Težave so posledica vnetja grla in struktur pod glasilkami. Zaradi oblikovanosti grla pri otrocih, ki imajo normalno najožji del dihalne poti tik pod glasilkami, se pri vnetju sluznice tega dela dihalna pot zoži. Dodatno zoženje povzročijo tudi jok, dihalni napor ter otrokova prestrašenost in vznemirjenost. Laringitis je sicer največkrat blaga in samoomejena bolezen, redkeje poteka v težji obliki. Pri klasični različici se kašelj značilno umiri v treh dneh, ostale težave enem tednu. Spazmodični ali ponavljajoč se laringitis pa značilno poteka brez vročine, lahko so prisotni blagi prehladni znaki, glavna značilnost pa so epizode lajajočega kašlja, ki se lahko ponovijo v isti noči, dve do štiri noči zapored.
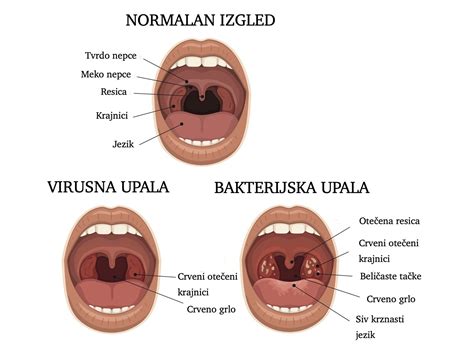
Pljučnica
Oteženo dihanje je tudi eden od simptomov pljučnice. Pljučnica je okužba pljuč, ki povzroča kašelj, povišano telesno temperaturo in težave z dihanjem. To je resna bolezen, zlasti pri otrocih. Pljučnico lahko povzročijo bakterije ali virusi. Najverjetnejši vzrok za pljučnico je odvisen od otrokove starosti.
Kdaj nujno k zdravniku?
K zdravniku je nujno treba peljati dojenčka v starosti manj kot tri mesece s povišano temperaturo. Če je temperatura povišana nad 40 °C, če je otrok zmeden, se ne odziva ali ima morebiti krče. Prav tako je nujen pregled, če lajajoče kašlja in se ta kašelj ne umiri na mrazu ali ob sopari, če pogosto bruha, prav tako pa ob neutešljivem joku, ko ga ne moremo umiriti. Vsak odklon od normalnega pomeni, da je nekaj drugače. Starši najbolje poznajo svoje otroke, tako da kaj hitro ugotovijo morebitne spremembe. Najti moramo še vzroke, jih povezati in hitro nam je lahko jasno, kje je težava.
Osnove oživljanja dojenčkov in otrok
Pri novorojenčkih bolj kot o oživljanju, kot ga razumemo pri odraslih, govorimo o pomoči pri prehodu v zunajmaternično življenje. Večina otrok se brez težav prilagodi na novo okolje, nekaj pa jih potrebuje pomoč pri stabilizaciji, redki tudi oživljanje v najširšem pomenu besede. Ker je delež novorojenčkov, ki potrebujejo zahtevnejše postopke oživljanja, tako majhen, je treba poznati osnovni algoritem oživljanja. Najprej poskrbimo za primerno toplotno okolje, nato sprostimo dihalno pot. V primeru nezadostnega dihanja izvedemo pet začetnih vpihov v trajanju od dve do tri sekunde. Sledi predihavanje s frekvenco 30 vpihov na minuto. Če po 30 sekundah še vedno ne opazimo porasta srčne frekvence, sledijo stisi prsnega koša v razmerju trije stisi in en vpih. Uporaba zdravil je med oživljanjem redko potrebna.
Pri otrocih so največji problem dihalne težave. Prav dihalna stiska je vzrok, zaradi katerega je potrebno otroka največkrat oživljati. Pri odraslih je to primarni zastoj srca, ki ga v pediatriji srečamo le redko pri bolnikih s prirojeno srčno napako ali še bolj redkimi pridobljenimi boleznimi srca. To se zrcali že v osnovnem pristopu, kako oživljati otroka.
Varen pristop in preverjanje odzivnosti
Če vidimo, da se je otrok nenadoma onesvestil ali negibno leži ali ne diha, moramo k njemu najprej varno pristopiti in preveriti njegovo odzivnost. Za laike velja, da so smernice temeljnih postopkov oživljanja otroka podobne, kot pri oživljanju odraslega s poudarkom, da damo otroku najprej 5 rešilnih vdihov, nato 1 minuto izvajamo stise prsnega koša in dajemo vpihe, šele potem kličemo 112. Pristopimo previdno, bodimo pozorni na nevarnosti. Preverimo odzivnost z vprašanjem: »Ali si dobro? Me slišiš?« ter nežno stresemo za roko ali ramo.
Sprostitev dihalne poti in ocena dihanja
Če otrok ne reagira, zakričimo, da nam kdo od mimoidočih pokliče na pomoč ali poišče AED (avtomatski zunanji defibrilator). Sprostimo dihalno pot tako, da otroku privzdignemo brado (razen ob morebitni poškodbi hrbtenice) ter se sklonimo nad njegov obraz tako, da gledamo njegov prsni koš. S štetjem do 10 sekund opazujemo dvigovanje prsnega koša, poslušamo in čutimo dihanje. Pri otrocih je zapora dihalnih poti pogosto primarni problem, sprostitev te zapore vodi v izboljšanje stanja brez dodatnih posegov. Če ima otrok težave z dihanjem, vendar je pri zavesti, moramo čim prej organizirati primeren prevoz v ustrezno bolnišnico. Otrok pogosto sam najde položaj telesa, ki mu najbolj odgovarja in najbolj sprošča njegove dihalne poti, zato tega položaja ni potrebno spreminjati v manj ugoden položaj. Če je dihalna pot samo delno zaprta, poseg za sprostitev delne zapore v okolju, ki ne omogoča nadaljevanja dodatnih postopkov oživljanja, ni potreben. Če otrok ne diha, je morda to zato, ker je jezik padel navzad in zaprl dovod zraka po žrelu. Zato moramo napraviti manever »zvrnjena glava, dvignjena brada«, da sprostimo dihalno pot v žrelu. Reševalec mora položiti eno roko na otrokovo čelo in zvrniti glavo nazaj, s prsti druge roke, ki naj bodo nameščeni pod brado, pa brado privzdignemo navzgor. Pri dojenčku mora biti glava v t. i. nevtralnem položaju, medtem ko je pri otroku potrebna večja retrofleksija glave v t. i. vohljajočem položaju. Seveda je potrebno biti pozoren na prste roke, ki potiskajo brado navzgor, da ne bi pritiskali na mehka tkiva in tako z zunanje strani zapirali žrela. To naredimo s preiskavo, ki jo imenujemo »poglej, poslušaj, občuti«. Z ušesom se približamo otrokovemu nosu in ustom ter poslušamo, ali prihaja kaj zraka in s kožo na svojem obrazu čutimo, če prihaja kaj sape iz njegovih ust in nosu. Hkrati pa opazujemo gibanje njegovega prsnega koša. Ta preiskava traja 10 sekund. Pri tem manevru je seveda potrebno biti pozoren, da so sproščene dihalne poti, da je torej zvrnjena glava in dvignjena brada. Pri sumu na poškodbo vratne hrbtenice glave ne smemo zvrniti navzad. Potrebno je napraviti t. i. trojni manever, tj. brado dvignemo tako, da damo dva ali tri prste pod spodnječeljustni kot na obeh straneh in dvignemo spodnjo čeljust navzgor. To najlažje naredimo tako, da so naše roke v isti črti s trupom otroka. Če sumimo na tujek v dihalih, si moramo dobro ogledati ustno votlino in odstraniti tujek, če je le-ta viden. Tehnika otipavanja se v pediatriji ne priporoča, ker je sluznica zelo ranljiva. Lahko povzročimo dodatne krvavitve ali poškodbe tega področja.
Umetno dihanje (vpihi)
Ko ugotovimo odsotnost spontanega dihanja, otroku damo pet vpihov. Zelo pomembno je, da so učinkoviti, to pomeni, da se prsni koš dvigne. Pri dojenčku je tehnika »usta na usta in nos«, pri otroku pa se uporablja tehnika »usta na usta« s tem, da hkrati nos zapremo. Če pri dajanju umetnega dihanja dojenčku naša usta niso dovolj velika, da bi zaobjela usta in nos, potem izberemo tehniko »usta na nos«. Pomembno je, da sta prva dva vpiha počasna, ker tako pride do manjšega napihnjenja (insuflacije) želodca z zrakom. Če se prsni koš ne dvigne, to pomeni, da dihalna pot ni prehodna. Najbolj pogosto je vzrok temu naše nepravilno ravnanje pri sproščanju dihalnih poti in neustrezna uporaba opisanih tehnik. V takšnem primeru moramo ponoviti postopek sprostitve dihalnih poti: zvrnemo glavo in dvignemo brado. Če tudi tokrat nismo uspešni, je potrebno privzdigniti čeljust s trojnim manevrom. Če je samo en reševalec, je pogosto težko držati glavo v primernem položaju in izvajati umetno dihanje. Če pa sta reševalca dva, naj se eden osredotoči na primerno vzdrževanje odprtih zgornjih dihalnih poti, drugi pa začne z dvema začetnima vpihoma umetnega dihanja. Če tudi pri ponovnem poskusu sprostitve dihalnih poti (ko smo ponovno zvrnili glavo in dvignili glavo ter poskusili tudi s t. i. dvigom brade) nismo bili uspešni, obstaja utemeljen sum, da gre za zaporo dihalne poti s tujkom, zato moramo slediti protokolu za odstranitev tujka.
Zunanja masaža srca
Če smo ugotovili dvigovanje prsnega koša pri umetnih vpihih, v nadaljevanju ocenimo stanje krvnega obtoka. Ocenjujemo ga s posrednimi znaki, tj. s spontanim gibanjem otroka, spontanim dihanjem in kašljanjem. Zdravnik in zdravstveni delavci pa morajo tudi otipati utrip na žili (10 sekund). Pri otrocih nad enim letom starosti, tako kot pri odraslih, otipljemo vratno (karotidno) arterijo. Če stojimo ob strani otroka, otipljemo najprej izboklino v sprednjem delu vratu, ki nastane z združitvijo leve in desne lamine ščitastega hrustanca grla (Adamovo jabolko), nato dva ali tri prste premaknemo na stran do mišice obračalke glave, pred katero poteka karotidna arterija. Pri dojenčku otipljemo brahialno arterijo. Zunanjo masažo srca pričnemo takrat, ko ni znakov obtoka, ko ne tipamo pulza ali pa je prisoten počasen pulz (manj kot 60/minuto) ob hudi prizadetosti perifernega obtoka (krvni povratek 3 sekunde ali več, oslabljena odzivnost in zmanjšan mišični tonus). Za uspešno izvajanje masaže srca mora otrok ležati s hrbtom na trdi podlagi. Načeloma priporočamo za zunanjo masažo srca dojenčka t. i. tehniko »dveh prstov«. Z dvema prstoma, običajno kazalcem in sredincem ene roke, pritiskamo na prsni koš v srednji liniji, in sicer v spodnji tretini prsnice. Zelo pomembno je, da ne pritiskamo distalno od ksifoida, zato si označimo točko, kjer se stikata rebrna loka (ksifoid) in pritisnemo na prsnico tako, da smo za širino svojega prsta nad to točko. Obstajajo podatki, da je zunanja masaža srca uspešna tudi, če z obema rokama reševalec obkroži prsni koš dojenčka in s palcema pritiska na označeno mesto na prsnici. Ta metoda se priporoča samo takrat, če je reševalcev več in je reševalna ekipa profesionalna. Če je prisoten samo en reševalec ali pa je reševalcev več, vendar niso strokovno usposobljeni, se zaradi lažje kombinacije umetnega dihanja in zunanje masaže srca priporoča izključno tehnika »dveh prstov«.
Zunanja masaža srca pri manjših otrocih se izvaja tako, da z zgornjim delom dlani (»peto«) ene roke ob iztegnjenem komolcu pritiskamo na spodnjo tretino ali spodnjo polovico prsnice, vsaj 1 cm nad ksifoidom. Pri večjih otrocih in mladostnikih pa uporabljamo enako tehniko kot pri odraslih. Razmerje med masažo srca in umetnim dihanjem je 30 : 2, če oživlja posameznik, ali 15 : 2, če je reševalcev več. To razmerje velja za vse starostne skupine, razen za novorojenčke neposredno po rojstvu (3 : 1). Masaža in umetno dihanje morata biti sinhronizirana tako, da z masažo pričnemo na koncu vdiha in s tem pospešimo izdih. Če smo sami, ko oživljamo otroka ali dojenčka, je prosta roka takrat, ko izvajamo zunanjo masažo srca, na čelu oz. glavi otroka ali dojenčka. Ko pa ob vsakem umetnem vdihu ponovno začnemo masirati srce, ni potrebno znova označevati mesta pritiska prstov ali dlani. Po eni minuti kardio-pulmonalnega oživljanja (tj. št.
Ukrepanje ob sumu na tujek v dihalih
Večina smrti zaradi vdihnjenja (aspiracije) tujka se zgodi v predšolskem obdobju. Anamneza je redkokdaj popolnoma jasna, vendar na vdihnjenje tujka posumimo vedno, kadar se pričnejo dihalne težave nenadoma in so združene s kašljanjem, davljenjem in težkim, piskajočim dihanjem (stridorjem). Zapora dihalnih poti je lahko tudi posledica okužbe (infekcijskega vzroka) in jo povzročajo različni bolezenski procesi (laringitisi in akutni epiglotitis). V teh primerih seveda ne uporabljamo tehnik za odstranjevanje tujka, lahko so namreč zelo nevarne. Otrok ima lahko zaporo dihal, vendar je dihanje še zadostno. Metodo odstranjevanja tujka, ki jo bomo opisali, lahko torej uporabljamo samo pri tistih dojenčkih in otrocih, pri katerih je bilo vdihnjenje tujka jasno, smo mu bili priča, ali je zelo verjetno, ki neučinkovito kašlja, težko diha (dispneja) in pri katerem se stanje slabša. Pri otroku opazimo spremembo zavesti in pojavi se celo zastoj dihanja (apneja). Če pa otrok še kašlja in je torej še pri zavesti, potem je potrebno kašelj spodbujati. Noben poseg ni na mestu, dokler je kašelj še učinkovit. Ukrepamo šele, ko postane kašelj neučinkovit, ko je tih in otrok prične izgubljati zavest. Vedeti moramo namreč, da je spontani kašelj mnogo bolj učinkovit kot kakršenkoli manever. Pritiski na trebuh lahko pri dojenčkih povzročijo poškodbo zaradi sorazmerno večjih jeter in bolj ranljive jetrne ovojnice. Zato pri tej starostni skupini priporočamo kombinacijo udarcev po hrbtu in pritiskov na prsni koš, da bi tako odstranili tujek iz dihal. Dojenčka namestimo tako, da je s trupom na reševalčevi podlahti z glavo navzdol. Z zgornjim delom dlani druge roke reševalec nato petkrat udari po hrbtu med lopaticama. Če tujek ne izleti iz dihal, je potrebno dojenčka obrniti tako, da je sedaj hrbet na reševalčevi podlahti, vendar zopet z glavo navzdol. Reševalec potem izvaja pritisk na prsni koš na istem mestu kot zunanjo masažo srca s hitrostjo en pritisk v sekundi. Pri otrocih lahko uporabljamo udarce po hrbtu in pritiske na prsni koš kot pri dojenčku. Pri otroku lahko uporabljamo tudi Heimlichov prijem v vseh oblikah: v stoječem, sedečem, klečečem ali ležečem položaju otroka. V stoječem, klečečem ali sedečem položaju se reševalec postavi za otroka in z rokama objame otrokovo telo. Reševalec mora svojo lego prilagoditi velikosti otroka ali pa otroka dvigniti na višjo podlago. Naredimo pest na eni roki in jo namestimo na otrokov trebuh med popkom in spodnjim robom prsnice. Z dlanjo druge roke objamemo pest prve roke in tako nameščeni obe roki hitro potegnemo navzgor in navzad. To ponovimo petkrat. Če otrok ali dojenček postane (je že) nezavesten, ga je treba položiti na ravno podlago, mu odpreti usta in narediti pet vpihov. Če se prsni koš ne dvigne, pričnemo z zunanjo masažo srca, ne da bi prej preverjali znake krvnega obtoka. Po eni minuti zopet odpremo otrokova usta in pogledamo, če je tujek morda v ustni votlini.
Preprečevanje zapore dihalnih poti s tujkom
Otrok mora med jedjo mirno sedeti za mizo, naj ne teka naokoli in se ne igra. Zanimivo, da v vrtcih, kjer upoštevajo ta navodila, nikdar ne pride do zapore dihalnih poti zaradi tujka, ampak vedno doma. Potrebno je upoštevati tudi jasna navodila, priložena vsem igračam, sestavljenim iz drobnih delov.
Primeri iz prakse
3-letni deček se je igral z bratrancem v dnevni sobi. Med igro je vzel iz klubske mizice arašid. V tistem trenutku se je bratranec zaletel vanj in otrok je pričel loviti sapo, kriliti z rokami, poskušal je kašljati, kašelj je bil sprva močan, nato vedno bolj šibak. Otrok je bil silno vznemirjen, opletal je z udmi, težko je dihal in v obraz je pomodrel. Starši so pravilno ukrepali in otroka skušali pomiriti. Mama ga je vzela v naročje in ga namestila v najbolj primeren položaj. Ko se je pomiril, je pomodrelost izzvenela (zopet je postal rožnate ali bledorožnate barve) in na srečo je bila zapora dihal delna. Brez drugih ukrepov so počakali na prihod ekipe nujne medicinske pomoči, ki je otroka prepeljala v zdravstveni zavod, kjer je možna bronhoskopija s togim bronhoskopom. Otrok je bil tudi med vožnjo v naročju enega od staršev, da je bil čim bolj miren. Če bi se ob prevozu ponovno vznemiril in pomodrel, bi mu bilo potrebno dovajati kisik. V bolnišnici smo tujek v celoti odstranili in dečka odpustili v domačo oskrbo.
Starši 5-letne deklice ob prihodu na v zdravstveno ustanovo povedo, da se je deklica s prijatelji igrala pirate. Pri tem je v usta vzela 5-tolarski kovanec, da bi »preverila« njegovo pristnost. Kovanec ji je zdrsnil v grlo in tam obtičal. Pričela je kašljati in loviti sapo ter mahati z rokami. Ko sta v sobo prihitela starša, je bila modra v obraz, hip za tem pa se je stanje izboljšalo. Povedala je lahko, kaj se je zgodilo, vendar je imela hripav glas. Tožila je za hudo bolečino v grlu, ki se je stopnjevala. Ob pregledu je bila deklica nekoliko vznemirjena, vendar je dihala normalno. RTG posnetek prsnega koša je pokazal kovinski tujek. Deklica je bila sprejeta na oddelek za otroško kirurgijo, kjer so odstranili kovanec, ki se je zagozdil v zgornjem delu požiralnika. Naslednji dan je bila odpuščena v domačo oskrbo.
Astma in druge specifične situacije

Vročinski krči in preobčutljivostne reakcije
Vročinske krče prepoznamo po značilnih krčih udov in mišic na obrazu z izgubo zavesti. Otroku, ki ima vročinske krče manj kot 5 minut, je potrebno predvsem znižati telesno temperaturo. Najboljši način za to je fizikalni: umivanje ali tuširanje z mlačno vodo, dajanje mlačnih obkladkov. Sledi uporaba enega od zdravil za zniževanje povišane telesne temperature (antipiretikov oz. nesteroidnih analgetikov). Če otrok bruha, uporabimo zdravilo v obliki svečke. Vsakega otroka s krči naj pregleda pediater ali dežurni zdravnik, ki nato presodi, ali je potreben sprejem v bolnišnico ali ne.
Preobčutljivostne reakcije, kot so anafilaksija, so lahko posledica preobčutljivosti na pik žuželke, zdravilo ali katero koli tujo snov, ki pride v organizem.
Pravilno rokovanje z dojenčkom za podporo razvoja
Starši vsak dan večkrat primejo, dvignejo, previjejo in nosijo svojega dojenčka. A redko kdo ve, kako lahko to vpliva na njegov razvoj, če prijemi niso primerno izvedeni. Pravilen prijem in rokovanje z dojenčkom lahko preprečita napetosti, oblikujeta dober gibalni vzorec in spodbudita razvoj možganov.
- Pravilno pestovanje: Glava naj bo vedno v liniji s telesom - ne naj bo nagnjena nazaj. Dvignite dojenčka s telesno bližino, ne iztegnjenimi rokami. Menjajte položaje (na boku, trebuhu, v naročju) za večjo senzorno raznolikost.
- Pravilno dvigovanje: Ne dvigujte ga s hrbta s seganjem z roko pod glavo in medenico. Namesto tega ga dvignite preko boka - s celostno podporo telesa - v zgodnjem obdobju tudi glave. To omogoča skladen razvoj mišic trupa in ohranja primarne vzorce gibanja.
- Pravilno previjanje: Ne vlecite otroka za nogice navzgor. Raje ga obrnite nežno na bok, z upogibom medenice naprej. Vsako previjanje naj bo tudi priložnost za stik z očmi in zavesno obračanje glave v obe smeri.
Te pravilne prakse zagotavljajo, da v sobi, kjer je novorojenček, ni prepiha, da novorojenček ne leži pod ventilatorjem, da odkrijete samo tisti del telesa, ki ga negujete, in da uporaba zaščitnih plaščev ni potrebna. Novorojenčka je treba zavarovati pred potencialnimi viri okužbe (umazan pribor).
Skrb za novorojenčka in navezovanje stika
Pri novorojencu ni vidnih znakov infekcije. Novorojenček je pravočasno in pravilno označen. Po naročilu zdravnika mu lahko aplicirate intramuskularno injekcijo. Novorojenček bo izgubil manj kot 10% porodne teže. Takoj, po porodu, ko je to mogoče, dajte staršem možnost, da novorojenčka popestujejo, ga božajo, ga kličejo po imenu, vzpostavijo očesni kontakt, zato naj otroka držijo čim bližje obrazu. Dajte staršem možnost, da povejo svoje izkušnje glede poroda. Opazujte starše pri navezovanju stika z otrokom. Bodite pozorni na tiste vidike, ki nakazujejo na pomanjkljivo interakcijo med staršem in otrokom. Vključite starše oz. sorojencem razložite posebnost novorojenca in povejte, zakaj so te posebnosti. S starši se pogovorite o dojenju. Starši znajo skrbeti za novorojenčka. V nego vključujejo tudi sorojence.
Temeljni postopki oživljanja (TPO) za laike
Če vidimo, da je otrok nezavesten (neodziven), ne diha oz. ne diha normalno in se ne premika, moramo izvajati temeljne postopke oživljanja. Varen pristop: Pristopite previdno, bodite pozorni na nevarnosti. Preverite odzivnost: »Ali si dobro? Me slišiš?« Potresemo roko, ramo. Ni odziva - Klic na pomoč: Vzklik morebitnim očividcem, nekdo naj odide po AED. Sprostimo dihalno pot: Otroku privzdignemo brado (razen ob morebitni poškodbi hrbtenice) ter se sklonimo nad njegov obraz tako, da gledamo njegov prsni koš. Ocenimo dihanje: Štejemo do 10 ter v tem času gledamo dvigovanje prsnega koša, poslušamo in čutimo dihanje. Če NE zaznamo dihanja izvedemo: 5 VPIHOV: Usta na nos in usta ALI usta na usta. Znaki življenja (dihanje, kašljanje, premikanje)? DA, otroka obrnemo tako, da leži na boku (stabilni bočni položaj) in pokličemo 112 ter pozorno spremljamo njegovo dihanje (če preneha dihati začnemo z oživljanjem). Ni znakov življenja - Začnemo z oživljanjem: 30 STISOV PRSNEGA KOŠA nato 2 VPIHA, to ponavljamo 1 MINUTO. Pri otrocih izvajamo masažo z eno roko, ki jo držimo iztegnjeno v komolcu, pri večjih otrocih pa lahko z obema rokama. Globina stisov je približno ena tretjina globine prsnega koša. Stise izvajamo s frekvenco 100 do 120 vtisov v minuti. Po 1 minuti izvajanja oživljanja KLIČEMO na 112 ter nato NADALJUJEMO Z OŽIVLJANJEM: 30 STISOV prsnega koša nato 2 VPIHA kar ponavljamo vse dokler ne pride ekipa nujne medicinske pomoči (NMP) ali otrok začne dihati, zakašlja, se premakne ali dokler nismo sami fizično tako utrujeni, da ne zmoremo več izvajati temeljnih postopkov oživljanja. Če je očividcev več, naj se večkrat v izvajanju temeljnih postopkov oživljanja zamenjajo, saj je to izvajanje zelo utrujajoče. Pri oživljanju otrok je uporaba AED-ja zelo redko potrebna. Pogosteje se potrebuje pri oživljanju otrok z že znanim srčnim obolenjem. Pri teh otrocih se namestijo elektrode AED-ja tekom oživljanja takoj, ko je AED dostopen.
Pri odraslih velja drugačen postopek, kjer je poudarek na stisih prsnega koša pred umetnim dihanjem. Pravilno izvajanje TPO je zelo utrujajoče. V primeru, da je prisotnih več laikov, vsak izvaja TPO 1-2 minuti. TPO v paru lahko izvajata samo 2 izšolana reševalca, sicer laiki v paru NE oživljajo. Prvi reševalec naj nudi umetno dihanje in preverja znake življenja, drugi pa izvaja zunanjo masažo srca. Razmerje med zunanjo masažo srca in umetnim dihanjem je vedno 30 : 2, če oživlja eden ali dva reševalca.
tags: #umetno #predihavanje #dojencka
