Nosečnost je obdobje izjemnih telesnih in čustvenih sprememb, ki jih spremlja rast in razvoj novega življenja. Medtem ko večina nosečnosti poteka brez večjih zapletov, se včasih pojavijo stanja, ki zahtevajo posebno pozornost in spremljanje. Ena izmed redkih, a pomembnih tem, ki lahko vzbudi skrb pri bodočih starših, je vodenoglavost (hidrocefalus), ki se lahko pojavi ali pa jo odkrijemo med nosečnostjo. Razumevanje tega stanja, njegovih možnih vzrokov in načinov spremljanja je ključno za zagotavljanje najboljše možne skrbi za nosečnico in plod.
Kaj je vodenoglavost in kako se pojavi?
Vodenoglavost, strokovno imenovana hidrocefalus, je stanje, pri katerem se v možganih nabira odvečna cerebrospinalna tekočina. Ta tekočina normalno kroži v možganih in hrbtenjači, deluje kot blažilnik in odstranjuje odpadne snovi. Kadar pride do zapore v njenem pretoku ali se je tvori preveč, se poveča pritisk znotraj lobanje. Ta povečan pritisk lahko povzroči tanjšanje možganskega tkiva in v skrajnih primerih poškoduje možgane. Pri dojenčkih so lobanjske kosti še mehkejše in se lahko razmaknejo, kar omogoča več prostora za naraščajočo glavo. Vendar pa dolgotrajen pritisk še vedno lahko povzroči resne posledice.

Vodenoglavost in nosečnost: Kdaj jo lahko zaznamo?
Vprašanje, ali se vodenoglavost opazi med nosečnostjo, je pogosto. Odgovor je, da je to odvisno od več dejavnikov, vključno s časom nastanka in resnostjo stanja.
Vodenoglavost lahko nastane iz več deset možnih razlogov, pri čemer se večina teh pojavi pozno v nosečnosti, torej po 25. tednu. V tem času rutinski ultrazvočni pregledi, ki so običajno osredotočeni na druge vidike rasti in razvoja ploda, morda ne bodo več tako pogosti. Kljub temu pa je vodenoglavost mogoče preveriti z ultrazvokom glave otroka. Če je bila med nosečnostjo opravljena amniocenteza, ki je invaziven postopek za pridobivanje plodovnice za genetske preiskave, ta lahko pomaga pri zgodnjem odkrivanju nekaterih genetskih vzrokov, ki bi lahko vodili do vodenoglavosti. Vendar pa sama amniocenteza ne diagnosticira vodenoglavosti neposredno.
Pomembno je poudariti, da se v 7. ali 8. tednu nosečnosti še ne govori o vodenoglavosti. Obstajajo druga stanja, ki jih lahko ultrazvok zazna v tem zgodnjem obdobju, vendar vodenoglavost kot taka še ni prisotna. Popoln pregled ploda in dokončna diagnoza morebitnih resnih nepravilnosti sta običajno mogoča šele po 12. tednu nosečnosti.
Če so med rutinskimi pregledi, kot sta nuhalna svetlina ali morfologija, ali celo med bolj pogostimi pregledi v poznejši nosečnosti, zaznani znaki, ki bi lahko nakazovali na vodenoglavost, kot so povečani možganski ventrikli ali nenavadna oblika glave, je potrebna nadaljnja, podrobnejša ultrazvočna preiskava.
Dejavniki tveganja in vzroki za vodenoglavost
Vodenoglavost je lahko posledica različnih dejavnikov, ki vplivajo na razvoj možganov ali na kroženje cerebrospinalne tekočine. Nekateri od teh vključujejo:
- Genetske nepravilnosti: Določene genetske motnje lahko povečajo tveganje za razvoj vodenoglavosti.
- Okvare v razvoju možganov: Nepravilnosti v zgodnjem razvoju možganske skorje lahko povzročijo, da ostane več prostora za votle prostore in tekočino.
- Okužbe v nosečnosti: Nekatere okužbe, ki jih mati preboli med nosečnostjo (npr. toksoplazmoza, citomegalovirus), lahko vplivajo na razvoj možganov ploda.
- Zapleti med porodom: Redko se lahko vodenoglavost pojavi kot posledica zapletov med porodom, ki povzročijo poškodbo možganov ali ovirajo odtekanje tekočine.
- Tumorji ali ciste v možganih: Te lahko povzročijo mehansko oviro v pretoku cerebrospinalne tekočine.
- Krvavitve v možgane: Krvavitve, ki se zgodijo v možganih ploda, lahko povzročijo zapore.
V primeru, ko ginekolog med ultrazvočnim pregledom opazi povečane možganske ventrikle, je pomembno razumeti, da to še ne pomeni nujno vodenoglavosti. Lahko gre za "minimalno širše stranske ventrikle", kjer je na primer levi ventrikel širok do 5 mm. Kot je pojasnil specialist ginekolog in porodničar mag. Stanko Pušenjak, dr. med., je širina do 10 mm povsem normalna, zato 5 mm ne odstopa od normale. Takšna ugotovitev običajno pomeni dobro prognozo, vendar je potrebno nadaljnje spremljanje, da bi se izključile morebitne težave.
Spremljanje in diagnostika v nosečnosti
Redni ultrazvočni pregledi so ključni za spremljanje razvoja ploda. Med temi pregledi ginekologi ocenjujejo rast ploda, preverjajo strukturne nepravilnosti in spremljajo stanje posteljice ter plodovnice. V primeru suma na vodenoglavost ali povečane možganske ventrikle, se lahko izvedejo dodatni, bolj specializirani ultrazvočni pregledi. Ti pregledi lahko vključujejo natančnejše merjenje premerov možganskih struktur, oceno pretokov skozi žile ploda in popkovine ter preverjanje drugih organov.
Če se med nosečnostjo pojavijo skrbi glede možne vodenoglavosti, je pomembno, da se nosečnica pogovori s svojim ginekologom. Ta bo lahko pojasnil pomen posameznih meritev in morebitna tveganja. V nekaterih primerih se lahko priporoči tudi ponovni ultrazvočni pregled pri drugem specialistu, da se pridobi dodatno mnenje. Čeprav ultrazvok ne more vedno natančno napovedati prihodnjega razvoja, omogoča pravočasno odkrivanje in načrtovanje nadaljnjih ukrepov.
Preeklampsija in njene posledice
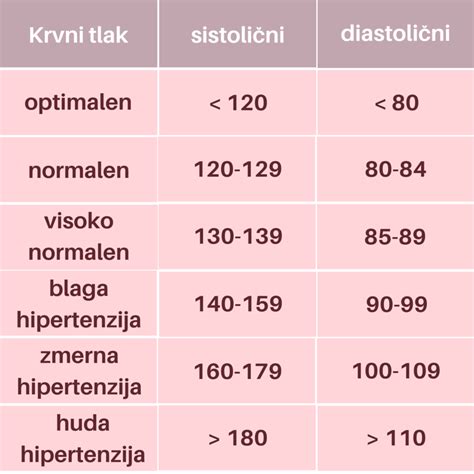
Med pogoste zaplete v nosečnosti sodi tudi preeklampsija. To je stanje, ki ga zaznamuje povišan krvni tlak, prisotnost beljakovin v urinu in otekanje nosečnice. Preeklampsija nastane kot posledica nepravilne placentacije, kronične arterijske hipertenzije ali kroničnih bolezni ledvic. Bolezen se pojavi pri nekaj odstotkih nosečnic, pogosteje pa pri zelo mladih ali starejših nosečnicah, pa tudi pri tistih s prekomerno telesno težo, povišanimi maščobami v krvi ali z družinsko anamnezo preeklampsije.
Zdravljenje preeklampsije poteka z zniževanjem krvnega tlaka, preprečevanjem zapletov zaradi slabšega delovanja ledvic in s strogim nadzorom. Po porodu preeklampsija običajno izzveni brez trajnih posledic za žensko. Vendar pa imajo otroci, rojeni prezgodaj zaradi nevarnosti za preživetje nosečnice, pogosteje dihalno stisko in posledice nedonošenosti. Po porodu je pomembno spremljati krvni tlak porodnice ter delovanje organov, kot so jetra in ledvice.
Predležeča posteljica: Tveganje krvavitve

Predležeča posteljica (placenta previa) je nepravilna lega posteljice, ki po 28. tednu nosečnosti še vedno prekriva maternično ustje. V nosečnosti, običajno v tretjem trimesečju, lahko pride do nenadne in močne krvavitve, ki je lahko usodna tako za plod kot za nosečnico. Poznamo več vrst predležeče posteljice: popolno (placenta previa totalis), delno (placenta previa partialis) in marginalno (placenta previa marginalis), ter nizko ležečo posteljico.
Nenadno odluščenje posteljice, ki je lahko povezano s predležečo posteljico, povzroči hudo krvavitev pred ali med porodom. Najbolj nevaren znak je delno odluščenje, ki se kaže kot sveža krvavitev iz nožnice brez bolečin. V nekaterih primerih, zlasti po carskem rezu ali večkratnih posegih čiščenja maternice, se lahko pojavi nizko ležeča posteljica. Ultrazvočna preiskava natančno opredeli lego posteljice. V primeru placenta previa totalis se nosečnost običajno zaključi s carskim rezom. Po vaginalnih porodih z delno predležečo posteljico pa lahko prihaja do večjih krvavitev.
Drugi zapleti v nosečnosti
Med nosečnostjo se lahko pojavijo tudi drugi zapleti, ki zahtevajo pozorno spremljanje:
- Gestacijski diabetes: Povišan krvni sladkor, ki se pojavi v nosečnosti in ni posledica že obstoječe sladkorne bolezni. Zdravljenje vključuje zdrav način življenja, pravilno prehrano s kontrolo glikemičnega indeksa, redno spremljanje krvnega sladkorja, tlaka in urina ter poostreno ultrazvočno sledenje plodu. Fizična aktivnost po obroku pomaga pri zniževanju glukoze v krvi. Velik plod (nad 4000 g) lahko povzroči zastoj poroda in težko ekstrakcijo otroka.
- Bolečine v trebuhu: Pogosto so povezane z raztezanjem materničnih vezi, vendar so lahko tudi znak prezgodnje ločitve posteljice, zunajmaternične nosečnosti ali splava. Vsaka nenavadna bolečina zahteva posvet z zdravnikom.
- Bolečine v prsih: Hude bolečine zahtevajo takojšen zdravniški pregled, saj lahko kažejo na pljučno embolijo ali vnetje prsne mrene.
- Visoka telesna temperatura: Nad 37,8 °C brez drugih znakov zahteva obisk zdravnika. Vročina nad 38,9 °C je nevarna za plod in kaže na okužbo, ki moti otrokov razvoj.
- Otekanje nog: Pogosto v drugi polovici nosečnosti zaradi hormonskih vplivov in pritiska otroka na vene. Nevarno postane, če ga spremljajo resna obolenja ledvic, srca, jeter, huda slabokrvnost ali znaki preeklampsije.
- Pretirano bruhanje ali driska: Lahko povzročita dehidracijo, ki je nevarna za mater in plod. Zahteva zdravniško pomoč, še posebej, če jo spremlja vročina ali so v blatu znaki okužbe.
- Prometna nesreča ali padec: Čeprav je plod dobro zaščiten, je po vsakem večjem udarcu ali padcu priporočljivo poiskati zdravniško pomoč.
- Močni glavoboli z motnjami vida: Lahko napovedujejo preeklampsijo.
- Nečutenje ploda: Po 28. tednu nosečnosti je pomembno spremljati vsaj deset gibov dnevno. Če gibov ni, je potreben pregled srčnega utripa ploda.
- Krvavitve iz nožnice: Blaga krvavitev v zgodnji nosečnosti je lahko posledica ugnezdenja, vendar močna krvavitev s bolečinami zahteva takojšnjo zdravniško pomoč zaradi suma na splav ali zunajmaternično nosečnost.
Kako stres v nosečnosti vpliva na plod
Zaključek
Nosečnost je obdobje, ki zahteva pozornost in skrb zase ter za rastoči plod. Čeprav se vodenoglavost in drugi zapleti lahko pojavijo, sodobna medicina omogoča natančno spremljanje in obvladovanje večine teh stanj. Redni pregledi pri izbranem ginekologu, odprta komunikacija o vseh skrbeh in upoštevanje zdravniških navodil so ključni za zdravo nosečnost in rojstvo zdravega otroka. V primeru kakršnihkoli dvomov ali nenavadnih simptomov se vedno obrnite na svojega ginekologa, ki vam bo posredoval potrebne informacije in predpisal morebitno zdravljenje.
tags: #vodenoglavost #napoved #v #nosecnosti
