Gestacijski diabetes, znan tudi kot nosečniška sladkorna bolezen (NSB), je posebna oblika sladkorne bolezni, ki se prvič pojavi ali prepozna šele med nosečnostjo. To stanje, ki vpliva na presnovo glukoze, predstavlja pomemben izziv tako za bodočo mamico kot za njenega otroka, vendar ga je s pravilnim pristopom mogoče uspešno obvladovati. Čeprav se lahko pojavi pri vsaki nosečnici, obstajajo dejavniki tveganja, ki povečujejo verjetnost za njegov razvoj.
Kaj je gestacijski diabetes in kako nastane?
Gestacijski diabetes je sladkorna bolezen, ki se razvije v nosečnosti, ko raven sladkorja v krvi postane previsoka. Običajno se pojavi sredi nosečnosti, med 24. in 28. tednom. Razvoj te bolezni ne pomeni, da je ženska že imela sladkorno bolezen pred zanositvijo; bolezen je posledica nosečnosti.
Glavni vzrok za nastanek NSB so hormonske spremembe, ki jih doživlja telo med nosečnostjo. Med nosečnostjo posteljica proizvaja hormone, kot so humani placentni laktogen, progesteron in kortizol. Ti hormoni lahko motijo delovanje inzulina, hormona, ki ga izloča trebušna slinavka in je ključen za razgradnjo glukoze ter njeno dostavo v celice za energijo. Če inzulin ne deluje pravilno ali ga telo ne proizvaja dovolj, se sladkor kopiči v krvi, kar vodi do hiperglikemije. Pri nekaterih ženskah beta celice trebušne slinavke ne morejo proizvesti dovolj inzulina, da bi kompenzirale povečano potrebo, kar vodi v zvišanje krvnega sladkorja. Tudi geni in prekomerna telesna teža lahko igrajo vlogo pri razvoju te motnje.

Kako pogost je gestacijski diabetes?
Med dva in 10 odstotkov nosečnic naj bi razvilo gestacijski diabetes. V Sloveniji se pojavi pri približno 4 % vseh nosečnosti, medtem ko svetovne statistike kažejo na približno 15 % vseh nosečnosti. Število žensk, ki zbolijo za to obliko sladkorne bolezni, se povečuje.
Dejavniki tveganja za razvoj gestacijskega diabetesa
Gestacijski diabetes se lahko med nosečnostjo razvije pri vsaki osebi, vendar nekateri dejavniki povečajo verjetnost za njegov razvoj. Ti vključujejo:
- Starost: Ženske, starejše od 35 let, imajo povečano tveganje.
- Telesna teža: Indeks telesne mase (ITM) 25 kg/m² ali več, čezmerna telesna masa ali debelost pred zanositvijo so pomembni dejavniki tveganja.
- Družinska anamneza: Sladkorna bolezen v ožji družini (starši, bratje, sestre) poveča tveganje.
- Prejšnje nosečnosti: Prehodna NSB v prejšnjih nosečnostih je močan napovednik za ponovitev.
- Metabolni dejavniki: Sindrom policističnih ovarijev, prediabetes ali mejne bazalne glikemije ter akantoza (temnejša koža na gubah) so povezani z večjim tveganjem.
- Etniciteta: Določene etnične skupine imajo višje tveganje za razvoj diabetesa.
- Drugi zdravstveni dejavniki: Srčne bolezni in visok krvni tlak v nosečnosti lahko prav tako povečajo tveganje.
- Neaktiven življenjski slog: Pomanjkanje telesne aktivnosti prispeva k povečanemu tveganju.
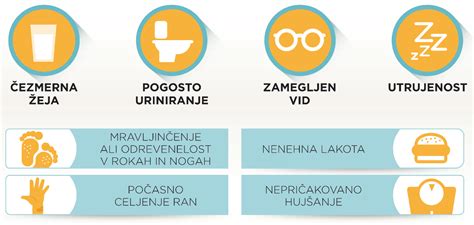
Simptomi in znaki gestacijskega diabetesa
Gestacijski diabetes običajno ne povzroča nobenih opaznih simptomov ali znakov. Nekatere ženske lahko doživijo:
- Pogostejše uriniranje
- Povečana žeja
- Slabost
- Utrujenost
Simptomi so pogosto blagi in ostanejo neopaženi, dokler nosečnice ne opravijo presejalnega testa v drugem trimesečju nosečnosti.
Diagnostika gestacijskega diabetesa po slovenskih smernicah
V Sloveniji se za diagnosticiranje gestacijskega diabetesa uporablja oralni test tolerance za glukozo (OGTT), ki je v skladu s priporočili Svetovne zdravstvene organizacije (WHO) in Mednarodnega združenja za diabetes in nosečnost (IADPSG).
- Prvo trimesečje: Ob prvem ginekološkem pregledu se vsaki nosečnici določi raven glukoze v venski krvi na tešče ali v naključnem vzorcu. Če je glukoza na tešče ≥ 7,0 mmol/l ali glukoza v naključnem vzorcu ≥ 11,1 mmol/l, se postavi diagnoza prej neprepoznane sladkorne bolezni. Če je glukoza na tešče med 5,1 in 6,9 mmol/l, se postavi diagnoza NSB.
- Drugo trimesečje (24.-28. teden): Vsem ženskam z normalno glukozo v prvem trimesečju se opravi 75-gramski OGTT. Ta test je hkrati presejalni in diagnostični. Po zaužitju sladke tekočine, v kateri je raztopljenih 75 g glukoze, se spremlja raven sladkorja v krvi.
Diagnostične vrednosti za OGTT po slovenskih smernicah:
- Na tešče: ≥ 5,1 mmol/l
- 1 ura po zaužitju: ≥ 10,0 mmol/l
- 2 uri po zaužitju: ≥ 8,5 mmol/l
Gestacijski diabetes je prisoten, če je dosežena ali presežena vsaj ena od teh diagnostičnih vrednosti.
Vpliv gestacijskega diabetesa na nosečnost in plod
Večina žensk z gestacijskim diabetesom ima sicer normalno nosečnost in rodi zdrave dojenčke, še posebej če je krvni sladkor med nosečnostjo ustrezno nadzorovan. Vendar pa lahko NSB povzroči določene zaplete:
- Prekomerna rast ploda (makrosomija): Dojenček lahko zraste večji od povprečja (rojstna teža nad 4000 g), kar lahko povzroči težave med vaginalnim porodom, poveča verjetnost za carski rez ali uporabo porodnih pripomočkov ter distocijo ramen.
- Preveč plodovnice (polihidramnij): Prekomerna količina amnijske tekočine v maternici lahko povzroči prezgodnji porod ali težave pri porodu.
- Prezgodnji porod: Porod pred 37. tednom nosečnosti.
- Preeklampsija: Stanje, ki povzroča visok krvni tlak med nosečnostjo in lahko povzroči zaplete, če ni zdravljeno.
- Hipoglikemija pri novorojenčku: Po rojstvu lahko imajo novorojenčki zaradi nenadnega prenehanja dovajanja glukoze iz posteljice nizko raven sladkorja v krvi.
- Respiratorna stiska: Zakasnjena zrelost pljuč lahko povzroči težave z dihanjem pri novorojenčku.
- Povečana potreba po intenzivni negi: Novorojenčki s temi zapleti pogosto potrebujejo sprejem na oddelek za intenzivno nego.
- Dolgoročni vplivi na plod: Otroci, rojeni materam z gestacijskim diabetesom, imajo večjo verjetnost za razvoj debelosti in sladkorne bolezni tipa 2 v kasnejšem življenju.
- Nevarnost za plodovo smrt: Nezdravljena nosečnostna sladkorna bolezen lahko v skrajnih primerih pomeni plodovo smrt pred ali tik po rojstvu.
Zapleti: Gestacijski diabetes mellitus (GDM) - Porodniška nega | @LevelUpRN
Pomembno je poudariti, da ustrezno zdravljenje NSB za polovico zmanjša pojavnost makrosomije pri novorojenčkih in za 30 % zmanjša potrebo po carskem rezu. Ravno zato je natančno spremljanje ploda med nosečnostjo s pogostejšimi ultrazvoki ključnega pomena.
Zdravljenje gestacijskega diabetesa
Cilj zdravljenja je znižanje ravni krvnega sladkorja na normalne vrednosti, da se zmanjša tveganje za zaplete.
- Nefarmakološki ukrepi: Temelj zdravljenja predstavlja življenjski slog.
- Prehrana: Individualizirano, energetsko opredeljeno zdravo prehranjevanje z minimalnim dnevnim energijskim vnosom 1600-1800 kcal, priporočenim minimalnim dnevnim vnosom ogljikovih hidratov 175 g, beljakovinami 60-80 g dnevno in vlakninami 30 g dnevno. Priporoča se prehrana z nizkim glikemičnim indeksom, razdeljena na šest obrokov.
- Telesna aktivnost: Vsaj 30 minut zmerne aerobne aktivnosti dnevno (hoja, plavanje, predporodna joga). Pred začetkom katerekoli nove dejavnosti je treba obvestiti ginekologa.
- Samokontrola glikemije: Nosečnice si samostojno merijo krvni sladkor. Ciljne vrednosti so:
- Na tešče: < 5,3 mmol/l
- 1 uro po obroku: < 7,8 mmol/l
- 90 minut do 2 uri po obroku: < 6,7 mmol/l
- Farmakološko zdravljenje: Če se ciljne vrednosti ne dosežejo z nefarmakološkimi ukrepi v 1-2 tednih, se uvede zdravljenje z zdravili.
- Inzulin: Je zdravilo prvega izbora, saj je varen med nosečnostjo (ne prehaja skozi posteljico) in ne predstavlja tveganja za otroka. V Sloveniji se uporabljajo humani kratki inzulin, aspart, lispro, NPH in detemir.
- Alternativna zdravila: Metformin ali glibenklamid se lahko uporabita, če zdravljenje z inzulinom ni možno ali učinkovito, vendar z zavedanjem slabših rezultatov v primerjavi z inzulinom.
Sodobne naprave za neprekinjeno merjenje glukoze (CGM) lahko nosečnicam prinesejo številne koristi, saj omogočajo stalno spremljanje ravni krvnega sladkorja in s tem boljšo kontrolo glikemije, kar pomaga hitreje prepoznati in preprečiti tako hiperglikemijo kot hipoglikemijo.
Preprečevanje gestacijskega diabetesa
Gestacijskega diabetesa ni mogoče povsem preprečiti, lahko pa ukrepi pomembno zmanjšajo tveganje:
- Zdrav življenjski slog pred nosečnostjo: Uživanje uravnotežene prehrane, redna telesna aktivnost in ohranjanje zdrave telesne teže pred zanositvijo so ključni.
- Zdrav življenjski slog med nosečnostjo: Nadaljevanje zdrave prehrane in zmerne telesne aktivnosti med nosečnostjo.
- Dojenje: Dojenje vsaj 3 mesece po porodu ima ugodne metabolične učinke.
Poporodno obdobje in dolgoročno spremljanje
Po porodu se inzulinska terapija ukine, saj večina žensk ne potrebuje nadaljnjega zdravljenja. Drugi dan po porodu se izmeri krvni sladkor za oceno stanja.
- OGTT po porodu: Vsem ženskam z NSB se opravi OGTT med 6 tedni in 6 meseci po porodu. Ta test je ključen za odkrivanje trajne motnje presnove glukoze.
- Redni pregledi: Ženskam z normalnim OGTT po porodu se izvajajo testi za odkrivanje sladkorne bolezni vsaj na 3 leta. Ženske z NSB imajo 7-10-krat večje tveganje za razvoj sladkorne bolezni tipa 2 v naslednjih 10 letih.
- Načrtovanje prihodnjih nosečnosti: Za ženske, ki so imele NSB, je predkoncepcijsko svetovanje še posebej pomembno. Zmanjšanje telesne mase na normalen ITM med nosečnostma lahko za 50 % zmanjša tveganje ponovitve NSB.
Čeprav gestacijski diabetes predstavlja izziv, je z zgodnjim odkrivanjem, ustreznim zdravljenjem in skrbnim spremljanjem mogoče zagotoviti zdravo nosečnost in rojstvo zdravega otroka. Hkrati pa NSB služi kot pomembno opozorilo na povečano tveganje za razvoj kroničnih bolezni v prihodnosti, kar omogoča zgodnje uvajanje preventivnih ukrepov za dolgoročno zdravje.
tags: #nosecniski #diabetes #enote
