Zgodilo se je nepričakovano, morda celo šokantno. Ko ženska izve, da je noseča, se običajno prikažejo slike rasti in razvoja v varnem objemu maternice. Vendar pa včasih ta pot zavije v nepričakovano smer, kar vodi do diagnoze zunajmaternične nosečnosti. Ta zaplet, ki ga imenujejo tudi ektopična nosečnost, predstavlja resno zdravstveno stanje, ki zahteva takojšnje ukrepanje in skrbno načrtovanje za prihodnost. Zavedanje o tem, kaj zunajmaternična nosečnost je, kakšna so njena tveganja in kako se z njo soočiti, je ključno za vsako žensko, še posebej tisto, ki razmišlja o ponovni zanositvi.
Kaj je zunajmaternična nosečnost?
Nosečnost se začne z oplojenim jajčecem. Običajno se to oplojeno jajčece pritrdi na sluznico maternice, kjer nato poteka njegov razvoj. Zunajmaternična nosečnost pa se pojavi, ko se oplojeno jajčece implantira in začne rasti zunaj glavne votline maternice. Najpogosteje se to zgodi v jajcevodu, ki je cevaste strukture, odgovorne za prenos jajčec iz jajčnikov v maternico. Ta oblika zunajmaternične nosečnosti se imenuje tubarna nosečnost in predstavlja približno 90-97 % vseh primerov. Vendar pa se lahko oplojeno jajčece v redkih primerih implantira tudi na drugih lokacijah, kot so jajčniki, trebušna votlina ali celo v spodnjem delu maternice (maternični vrat), ki se povezuje z nožnico.
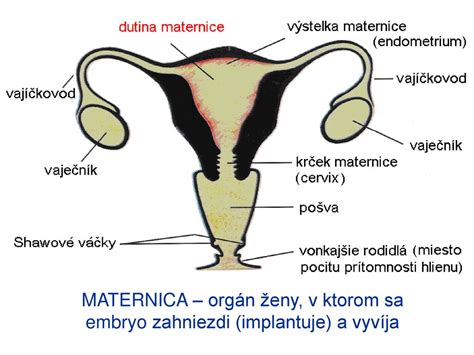
Pomembno je razumeti, da zunajmaternična nosečnost ne more potekati normalno. Oplojeno jajčece ne more preživeti v okolju zunaj maternice, rastoče tkivo pa lahko povzroči resne, celo smrtno nevarne krvavitve, če ga ne zdravimo. Če jajcevod počite, to predstavlja akutno stanje, ki zahteva nujno medicinsko pomoč.
Kako pogoste so zunajmaternične nosečnosti in kdo je v nevarnosti?
Zunajmaternična nosečnost se pojavi pri približno 2 % vseh nosečnosti. Vendar pa je ta statistika lahko višja pri ženskah, ki so že imele zunajmaternično nosečnost ali so podvržene določenim dejavnikom tveganja.
Več dejavnikov lahko poveča možnost za razvoj zunajmaternične nosečnosti:
- Predhodna zunajmaternična nosečnost: Ženske, ki so že doživele zunajmaternično nosečnost, imajo povečano tveganje za ponovitev, ki lahko znaša med 7 % in 25 %. Verjetnost, da se ponovi v istem jajcevodu, ni majhna in lahko dosega med 10 % in 50 %.
- Brazgotine ali vnetje: Stanja, ki upočasnijo ali blokirajo gibanje jajčeca po jajcevodih, so pogost vzrok. To lahko vključuje brazgotinsko tkivo, adhezije ali vnetje zaradi predhodne operacije medenice, poškodovane jajcevode zaradi spolno prenosljivih okužb (kot je Chlamydia trachomatis), nepravilno obliko jajcevodov ali prisotnost tvorbe, ki blokira jajcevod.
- Endometrioza: To stanje, pri katerem se tkivo, podobno maternični sluznici, nahaja zunaj maternice, lahko povzroči vnetje in brazgotinjenje v medenični votlini, kar poveča tveganje.
- Kirurški posegi na jajcevodih: Predhodni posegi na jajcevodih lahko povečajo tveganje.
- Neplodnost in asistirana reprodukcija: Ženske z zgodovino neplodnosti ali tiste, ki so podvržene tehnologijam asistirane reprodukcije (kot je IVF), imajo lahko nekoliko večje tveganje. Vendar pa je možnost zunajmaternične nosečnosti pri IVF-ju manjša kot pri okvarjenih jajcevodih in spontani zanositvi.
- Starost: Tveganje se povečuje s starostjo. Ženske, starejše od 35 let, imajo večje tveganje kot mlajše ženske. Vendar je pomembno poudariti, da do 50 % žensk, ki doživijo zunajmaternično nosečnost, nima nobenega od omenjenih dejavnikov tveganja.
Pomembno je opozoriti, da jajcevod, v katerem je bila že izvenmaternična nosečnost, ni nujno bolj dovzeten za vnetja ali druge težave. Če so bili jajcevodi okvarjeni že prej, je to lahko posledica preteklih vnetij ali drugih vzrokov.
Simptomi zunajmaternične nosečnosti
Zgodnji simptomi zunajmaternične nosečnosti so lahko zelo podobni značilnim nosečniškim simptomom, kar lahko oteži zgodnje odkrivanje. Vendar pa se lahko pojavijo tudi dodatni, specifični znaki:
- Vaginalna krvavitev: Lahko gre za rahlo krvavitev ali krvavitev, ki je drugačna od običajne menstruacije.
- Bolečine v spodnjem delu trebuha, medenici in spodnjem delu hrbta: Te bolečine so lahko blage ali ostre.
- Omotica ali šibkost: Ti simptomi lahko kažejo na notranjo krvavitev.
Če jajcevod počite, lahko bolečina in krvavitev postanejo izjemno hude in povzročijo dodatne, življenjsko nevarne simptome, kot so:
- Omedlevica: Zaradi izgube krvi in padca krvnega tlaka.
- Nizek krvni tlak (hipotenzija): Posledica obsežne notranje krvavitve.
- Bolečine v rami: To je lahko znak notranje krvavitve, ki draži diafragmo.
- Rektalni pritisk ali težave s črevesjem: Lahko so posledica pritiska na okoliške organe.
Vsak nenaden, oster bolečinski napad v spodnjem delu trebuha v kombinaciji s sumom na nosečnost zahteva takojšen obisk zdravnika ali odhod na urgenco.

Diagnostika in zdravljenje
Večina žensk izve za zunajmaternično nosečnost med zgodnjim predporodnim pregledom, ko opravijo krvne preiskave ali ultrazvok. Zdravnik lahko na podlagi kliničnega pregleda posumi na to stanje. Za potrditev diagnoze se uporabljajo različni testi, vključno z:
- Medenični pregled: Za oceno bolečine ali občutljivosti.
- Krvni testi: Za merjenje ravni nosečniškega hormona beta hCG. Pri zunajmaternični nosečnosti je raven hCG pogosto nižja ali ne naraste pravilno v primerjavi z normalno nosečnostjo.
- Urinski test nosečnosti: Potrjuje prisotnost nosečnosti.
- Ultrazvočni pregled: To je ključna metoda za določitev lokacije nosečnosti. Omogoča vizualizacijo, ali se plod nahaja v maternici ali zunaj nje.
Zgodnje diagnosticiranje zunajmaternične nosečnosti (običajno v prvem trimesečju, pogosto že okoli 8. tedna) je izjemno pomembno za preprečitev resnih zapletov, kot je ruptur jajcevodov.
Zdravljenje zunajmaternične nosečnosti je nujno in se lahko izvede na več načinov:
- Medikamentozno zdravljenje: Z zdravilom metotreksat, ki ustavi rast celic. Učinkovito je v zgodnjih fazah, ko nosečnost še ni povzročila rupture jajcevodov in je raven hCG nizka.
- Kirurški poseg: V primerih, ko pride do rupture jajcevodov, obsežnejše krvavitve ali ko medikamentozno zdravljenje ni učinkovito. Poseg se običajno izvede laparoskopsko (minimalno invazivno) ali v redkih primerih odprto skozi rez na trebuhu. Cilj je odstraniti nosečnostno tkivo in poškodovani jajcevod, če je nujno. V nekaterih primerih, ko jajcevod ni močno poškodovan, ga lahko ohranijo (tubotomija).
Pot do prihodnje nosečnosti po zunajmaternični nosečnosti
Zavedanje, da je zunajmaternična nosečnost lahko travmatična izkušnja, je pomembno. Mnoge ženske po takšni izkušnji občutijo žalost, tesnobo in strah pred prihodnostjo. Vendar pa je pomembno vedeti, da večina žensk s preteklo zunajmaternično nosečnostjo lahko še vedno uspešno zanosi in ima zdravo nosečnost.

Po zdravljenju zunajmaternične nosečnosti se je o prihodnjih nosečnostih vedno treba pogovoriti z ginekologom. Čeprav je mogoče zanositi kmalu po zdravljenju, je priporočljivo počakati približno tri mesece. Ta čas omogoča telesu, da se zaceli, zlasti jajcevodom, in zmanjša tveganje za ponovno zunajmaternično nosečnost. Nekateri strokovnjaki, kot je dr. Stanko Pušenjak, poudarjajo, da je celjenje jajcevoda po tubotomiji lahko daljše (do 6 tednov), zato se nova nosečnost odsvetuje vsaj 2 meseca. V primeru zdravljenja z metotreksatom, ki je iz telesa izginil v nekaj dneh, pa je teoretično mogoče zanositi že v naslednjem ciklu po zadnjem odmerku.
Če je bil odstranjen en jajcevod, je še vedno mogoče zanositi, saj je drugi jajcevod običajno še vedno funkcionalen. Vendar pa se z odstranitvijo enega jajcevoda možnost za zanositev zmanjša za približno 10 % v primerjavi z obema. Če pa sta bila odstranjena oba jajcevoda, je edina možnost za zanositev asistirana reprodukcija (OBMP).
V primerih, ko je bil levi jajcevod odstranjen, desni pa je v slabem stanju ali so prisotne zarastline, je verjetnost ponovitve zunajmaternične nosečnosti lahko visoka. V takšnih situacijah je lahko priporočljiva umetna oploditev (IVF), saj je pri tem možnost zunajmaternične nosečnosti sicer še vedno prisotna, vendar manjša kot pri okvarjenih jajcevodih in spontani zanositvi.
Kljub povečanemu tveganju za ponovitev, je priporočljivo poskusiti z naravno zanositvijo, če je preostali jajcevod še vedno funkcionalen, vendar je odločitev odvisna od posameznice, njene vere v srečo, želje po naravni zanositvi in časa, ki ga je pripravljena temu nameniti.
Prehrana in vadba v nosečnosti in po porodu, Polona Štolfa, ATP osebna trenerka, podjetnica, mamica
Pomembnost aktivnega pristopa in strokovnega svetovanja
Ženske, ki razmišljajo o ponovni zanositvi po zunajmaternični nosečnosti, še posebej tiste, ki so starejše od 35 let, ne bi smele odlašati s poskusi in ne smemo poskušati "na slepo". Priporočljivo je aktivno sodelovanje z ginekologom, ki se ukvarja z zdravljenjem neplodnosti. Ta lahko oceni individualno tveganje, svetuje glede najboljših strategij za zanositev in spremlja nosečnost.
Čeprav je včasih izvenmaternična nosečnost lahko posledica embrionalnega faktorja, je pri ženskah s ponavljajočimi se primeri, zlasti po predhodnih CR ali vnetjih, verjetneje, da gre za okvaro jajcevodov. V takih primerih je lahko odstranitev okvarjenega jajcevoda in nadaljnje načrtovanje nosečnosti preko IVF-ja modra odločitev.
Pomembno je, da se ženske zavedajo, da zunajmaternične nosečnosti ni mogoče popolnoma preprečiti, vendar lahko z zdravimi življenjskimi navadami, kot so opustitev kajenja, ohranjanje zdrave telesne teže in preprečevanje spolno prenosljivih okužb, zmanjšajo splošno tveganje.
Zgodnje diagnosticiranje in ustrezno zdravljenje zunajmaternične nosečnosti sta ključna za ohranjanje zdravja ženske in povečanje možnosti za uspešno prihodnjo nosečnost. Z informiranostjo, pogovorom z zdravnikom in aktivnim pristopom lahko ženske, ki so doživele to izkušnjo, najdejo pot do izpolnitve svoje želje po materinstvu.
tags: #kdaj #lahko #zanositi #po #izvenmaternicni #nosecnosti
